Лекарство от запора во время беременности. Чем поможет народная медицина
То, что период беременности – чудесное время в жизни женщины, вряд ли кто-то будет спорить: все-таки будущая мамочка живет в ожидании чуда. Но и то, что этот период жизни может быть сопряжен со многими проблемами в здоровье дамы, тоже ни для кого не секрет – слишком большие нагрузки приходится выдерживать организму. Одной из проблем во время беременности считается нарушение работы кишечника, а именно – .
Вообще, даже без беременности женский организм предрасположен к запорам в силу своего анатомического строения. Во-первых, длина толстой кишки у женщин больше, чем у мужчин. Во-вторых, есть прямая зависимость между менструациями и опорожнением кишечника: даже у абсолютно здоровых представительниц прекрасного пола перед месячными часто возникают запоры. В-третьих, у женщин гораздо выше чувствительность внутренних органов к внешним и/или внутренним раздражителям. Именно поэтому частота запоров у женщин почти в три раза выше, чем у мужчин.
Беременность и запоры
Запоры конкретно в период вынашивания ребенка имеют место быть в 17-50% и, как правило, начинается такой сбой в работе кишечника на 17-36 неделе. Чаще всего врачи отмечают развитие функциональных запоров, а это означает, что они возникли исключительно на фоне беременности и сразу после родов работа кишечника полностью восстановится. Если говорить о функциональных запорах, то будущие мамы должны знать, что в таком случае в кале будут отсутствовать кровь, слизь, а общее состояние здоровья будет превосходным.
Причины, факторы риска и последствия запоров в период беременности
Врачам прекрасно известно, что факторами риска развития запоров во время беременности являются:
- избыток веса/ ;
- возраст женщины выше 35 лет;
- часто плохое настроение.
Но основной причиной запоров у беременных все-таки является увеличение гормона и его производных. В принципе, это нормальный процесс – большое количество прогестерона в организме женщины во время вынашивания ребенка необходимо для понижения тонуса мышц матки и сохранения беременности. Но одновременно с таким положительным эффектом гормон прогестерон оказывает влияние и на мускулатуру кишечника – тонус существенно уменьшается, снижается сократительная активность кишечника, что и приводит к запорам.
К другим причинам расстройства работы кишечника во время беременности относятся:

Многие женщины относятся к появлению функциональных запоров во время беременности легкомысленно – «рожу и все пройдет». На самом деле такое нарушение работы кишечника может привести к весьма неприятным последствиям:
- развитие или его обострение в случае уже имеющегося заболевания;
- уровень кишечной проницаемости для аллергенов и инфекционных агентов значительно повышается;
- микробная флора кишечника и половых путей может активизироваться, а это значительно увеличивает риск осложнений дальнейшего хода беременности, родов и послеродового периода;
- возникает угроза выкидыша – при запорах женщина вынуждена часто и сильно тужиться, а это автоматически повышает тонус матки.
Беременная женщина с хроническими запорами крайне редко рожает естественным путем, так как врачи предпочитают делать таким пациенткам кесарево сечение. Нередко у таких будущих мамочек начинаются преждевременные роды, да и период времени между родами и первым опорожнением кишечника будет более длительным, нежели у других рожениц.
Немедикаментозное лечение запоров у беременных
Конечно, принимать любые лекарственные средства во время беременности нужно только по назначению врача. Но при хронических запорах гинекологи не торопятся делать медикаментозные назначения, ведь гораздо проще и безопаснее провести коррекцию питания и режима дня. К подобным коррекционным мерам при запорах у беременных относятся :
- увеличение физической активности – такую рекомендацию может дать только специалист, так как нужно быть уверенным, что беременность протекает без отклонений и женщину беспокоят исключительно запоры;
- коррекция питьевого режима: женщина должна выпивать в день не менее 8 стаканов жидкости, но опять же стоит быть крайне осторожной – должны полностью отсутствовать;
- ограничение употребления сладостей, сдобы, белого хлеба, вермишели, черники, черного чая и черемухи;
- увеличение в меню количества продуктов, которые богаты клетчаткой – сухофрукты, листовая зелень, бобовые, отруби, ягоды;
- питаться часто, но малыми порциями (дробное питание).

Если вышеуказанные мероприятия оказались эффективными и кишечник у беременной стал опорожняться регулярно и полноценно, то они остаются основными вплоть до родов. В противном случае врачи могут прибегнуть к медикаментозному лечению.
Лекарственная терапия
 В аптеках любого населенного пункта можно найти массу , но конкретно для беременных нужно выбирать абсолютно безопасный лекарственный препарат – он не должен нанести вред ни плоду, ни будущей мамочке, а вот польза от него должна быть гораздо больше возможного вреда. Лечебный эффект от выбранного слабительного действия должен проявляться даже в минимальных дозировках, продолжительность лечения также должна быть небольшой.
В аптеках любого населенного пункта можно найти массу , но конкретно для беременных нужно выбирать абсолютно безопасный лекарственный препарат – он не должен нанести вред ни плоду, ни будущей мамочке, а вот польза от него должна быть гораздо больше возможного вреда. Лечебный эффект от выбранного слабительного действия должен проявляться даже в минимальных дозировках, продолжительность лечения также должна быть небольшой.
Обратите внимание: беременные женщины должны избегать употребления любых, в том числе и слабительных, лекарственных средств на сроке беременности 3-11 недель, так как именно в этот период отмечается их максимальное воздействие именно на будущего малыша.
Особенности разных слабительных
Существует несколько групп лекарственных средств, обладающих слабительным эффектом.
Осмотические слабительные
К таковым относятся лактулоза, магнезия, полиэтиленгликоль и фосфатные соли. Основными достоинствами препаратов этой группы слабительных можно считать то, что они:
- почти не всасываются из кишки и не проникают в кровь плода;
- не ведут к привыканию;
- предупреждают потерю солей.
Однако, есть и некоторые недостатки у осмотических слабительных:
- эффективную дозу подобрать достаточно сложно – это может занять длительное время, которого у беременной нет;
- могут спровоцировать кратковременное и появление неинтенсивных болей в кишечнике;
- при долгом применении могут привести к нарушениям водно-солевого баланса в организме;
- могут стать причиной поноса у новорожденного.
Кроме этого, полиэтиленгликоль крайне редко, но может спровоцировать неадекватную реакцию организма – , дыхательная недостаточность и кома. Поэтому-то рассматриваемая группа слабительных средств должна назначаться только врачом, женщина должна их принимать под контролем медицинского персонала.
Объемные слабительные
К таким средствам относятся псиллиум, БАДы с отрубями в составе и метилцеллюлоза. К преимуществам подобных препаратов относятся отсутствие всасываемости в кровь матери и способность увеличивать количество здоровых бактерий в микрофлоре кишечника. Но стоит учесть и некоторые недостатки объемных слабительных:
- лечебный эффект развивается крайне медленно;
- нужен подбор дозы в индивидуальном порядке;
- могут вызывать вздутие живота и слабые боли в кишечнике;
- требуют приема большого количества жидкости – это может спровоцировать развитие у беременной женщины;
- значительно снижают аппетит;
- могут вызвать мощные .
В принципе, рассматриваемый вид лекарственных средств со слабительным эффектом может быть разрешен к приему беременными, но это должен сделать специалист.
Размягчающие кал
К таковым относятся вазелин, минеральные масла, глицерин, микролакс и другие. Средства, размягчающие кал, значительно облегчают собственно акт опорожнения кишечника. Отличаются быстрым действием, считаются весьма актуальными при проктологических проблемах (например, у беременной женщины началось обострение хронического геморроя), которые сопровождаются болезненностью в заднем проходе. Но при всех положительных качествах слабительные средства, размягчающие кал, вовсе небезобидны для беременных! Они:
- способны накапливаться в селезенке, стенках кишечника и печени – это может спровоцировать развитие воспалительного процесса;
- могут нарушить всасывание жирорастворимых витаминов у матери – это является фактором риска развития кровотечения и у матери, и у малыша;
- способствуют повышению тонуса матки;
- могут повредить слизистую прямой кишки;
- провоцируют .
Чаще всего подобное негативное воздействие оказывают минеральные масла, поэтому они вообще категорически запрещены к применению во время беременности. Все остальные лекарственные средства, размягчающие кал, можно применять, но только краткосрочно и эпизодически.
Стимулирующие слабительные
Это и касторовое масло, и глицериновые свечи, и плоды жостера, и сенна и многие другие – эта группа слабительных средств самая большая. Все стимулирующие слабительные предотвращают затвердение стула, обеспечивают быстрое и эффективное опорожнение кишечника. Но вместе с этим они оказывают и негативное воздействие на организм беременной женщины:
- могут всасываться через стенки кишечника и проникать в кровь будущему ребенку;
- могут спровоцировать развитие пороков у малыша;
- значительно увеличивается риск прерывания беременности, так как стимулируют мышцы матки;
- могут спровоцировать появление ;
- при употреблении в неправильной дозировке приводят к хроническому поносу;
- могут вызвать привыкание;
- провоцируют развитие .
В связи с этим будущим мамочкам категорически запрещено употреблять касторовое масло, из группы стимулирующих слабительных разрешено принимать препараты с сенной, бисакодил, свечи и докузат натрия.
Обратите внимание: слабительные средства при беременности применяются только при отсутствии положительного эффекта после смены образа питания и режима дня. При этом лекарственная терапия назначается кратким курсом (не более 10 дней) и строго с индивидуальным подбором конкретного средства.
Запоры при беременности не только неприятное явление, но и достаточно опасное и для здоровья будущей мамочки, и для здоровья малыша, и для течения беременности. Поэтому при возникновении такой проблемы будет целесообразно обратиться за помощью к специалисту.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
Беременность входит в группу риска с точки зрения развития запоров, а также других заболеваний. Более 50% женщин сталкиваются с нарушением регулярного стула в период вынашивания детей. Дискомфорт, чувство распирания и боли в области живота могут оказаться не самыми неприятными последствиями запоров. В тяжелых случаях систематическое длительное отсутствие дефекации заканчивается развитием серьезных осложнений для матери и ее будущего малыша.
Что делать при запоре во время беременности? В первую очередь, нельзя пытаться игнорировать эту деликатную проблему и надеяться, что она решится сама собой. Лечение нарушений регулярного стула при беременности может представлять определенные трудности, так как выбор разрешенных к применению женщинами в данный период препаратов ограничен. В большинстве случаев решить такую проблему у беременной удается при помощи изменений в питании и образе жизни.
Лечение запоров у беременных женщин
Запор во время беременности относится к проблемам, требующим врачебного вмешательства. Соблюдение особой диеты и режима питания является необходимым условием для нормального функционирования кишечника и всего ЖКТ в целом. Именно с этого и начинается лечение у беременных. При отсутствии противопоказаний рекомендуется и увеличение двигательной активности женщины. Применение лекарственных препаратов слабительного действия относится к крайним мерам при лечении запоров у беременных, но в некоторых случаях оно действительно необходимо.
Диета
Лечение проблемы запоров при беременности проводится комплексно и начинается с выполнения диетических рекомендаций. Питание, способствующее нормальной работе кишечника, показано не только для лечения, но и для профилактики запоров у женщин в период беременности.
Рацион беременной должен содержать много продуктов, богатых грубой растительной клетчаткой. Особенностью этого компонента пищи является то, что он не переваривается под действием ферментов ЖКТ и способствует формированию мягких и рыхлых каловых масс за счет разбухания при контакте с водой. Все это ускоряет и облегчает опорожнение кишечника.
К продуктам от запора при беременности, богатым клетчаткой, относятся:
- овощи помидоры, огурцы, капуста, тыква, баклажаны, перец, свекла, морковь, картофель;
- фрукты яблоки, сухофрукты, сливы, абрикосы, виноград, персики;
- ягоды – смородина, клубника, клюква, малина, крыжовник;
- крупы и бобовые – фасоль, овес, гречка, горох, кукуруза, ячмень;
- отруби, черный хлеб и хлеб из муки грубого помола.

Питание беременных при запоре должно быть дробным. Есть нужно каждые 3 часа, но маленькими порциями. Нельзя допускать состояния голода или переедания. Мясо и овощи должны быть достаточно крупно нарезаны и не быть разваренными, что будет дополнительно стимулировать работу кишечника. Овощи и фрукты предпочтительнее употреблять в сыром виде, чем термически обработанном. Также рацион беременной должен обязательно включать первые блюда.
Что еще можно при запорах беременным? Положительное влияние на функционирование кишечника оказывают кисломолочные продукты, особенно кефир и йогурт, содержащие в составе бифидобактерии. Для нормального функционирования кишечника необходимо достаточное количество растительных жиров, из которых в организме образуются жирные кислоты, стимулирующие перистальтику.
- кофе, шоколад, крепкий черный чай;
- белый хлеб и сдобные хлебобулочные изделия;
- жирные продукты;
- рисовая и манная каши;
- слизистые супы.
Если женщина страдает от повышенного газообразования в кишечнике и метеоризма, то ей следует исключить из рациона бобы, капусту, шпинат и щавель.
Большое значение для работы кишечника имеет правильный питьевой режим. При отсутствии ограничений, обусловленных склонностью к отекам, повышенным давлением и заболеваниями почек, в организм беременной женщины в день суммарно должно поступать не менее полутора литров жидкости.
Важно: Кроме диеты активизировать работу кишечника можно при помощи физических упражнений. Плавание, прогулки пешком и ежедневное выполнение зарядки при отсутствии противопоказаний помогут беременной женщине решить проблему нерегулярного стула.
Лекарственные препараты
Лечение запора при беременности с помощью слабительных препаратов применяется в случае, если коррекция питания и образа жизни не принесла желаемых результатов. Учитывая, что большинство лекарственных средств имеют серьезные побочные эффекты, включая эмбриотоксичность и тератогенность, назначать их должен только врач после соотнесения пользы от их применения и возможных рисков для плода.
Механизм действия многих таблеток от запора заключается в усилении кишечной перистальтики. Однако у беременных их прием вызывает также повышение тонуса матки и усиливает ее сократительную способность, что чревато в зависимости от сроков беременности преждевременными родами или выкидышем.
Как тогда лечить запор при беременности? Существуют некоторые средства для ректального и орального применения, которые безопасны для здоровья будущей мамы и малыша. К ним относятся:
- Ректальные суппозитории с глицерином. Оказывают слабое раздражающее действие на рецепторы прямой кишки и при этом не влияют на тонус матки;
- Препараты для внутреннего применения на основе лактулозы. Не всасываются в кровь, удерживают воду в кишечнике, что увеличивает объем каловых масс, размягчает их и стимулирует моторику и эвакуаторную функцию кишечника. Кроме того, прием этих средств способствует нормализации микрофлоры кишечника. К этим препаратам относятся , Прелакс;
- Микроклизмы (Микролакс). Характеризуются быстрым наступлением слабительного эффекта;
- . При употреблении внутрь равномерно распределяется по поверхности кишечника, способствует размягчению консистенции каловых масс и более легкому их продвижению.

Дюфалак – эффективное средство для лечения запоров, которое не вызывает привыкания при длительном применении
Важно: У некоторых беременных женщин запоры являются следствием причин психологического характера. В этом случае для решения проблемы может понадобиться помощь психотерапевта.
Народные средства
Известно много народных рецептов от запоров. Однако во время вынашивания малыша их необходимо применять с осторожностью и после консультации с врачом, так как многие растения могут оказать отрицательное влияние на течение беременности и представлять угрозу для здоровья плода.
Эффективным средством считается отвар чернослива от запора при беременности. Он готовится следующим методом:
- По 100 г чернослива, свеклы и хлопьев геркулеса нужно промыть, тщательно перемешать, поместить в большую кастрюлю и налить два литра воды.
- Полученную смесь кипятить на слабом огне в течение одного часа.
- Отвар остудить, процедить и поставить в холодильник для хранения.
- Для лечения запоров на ночь необходимо выпивать по 1 стакану такого отвара.
Еще один рецепт на основе чернослива для лечения запоров:
- Готовят по 100 г чернослива, изюма и кураги, промывая их водой.
- Подготовленные сухофрукты измельчают блендером или пропускают через мясорубку.
- В полученную после перемалывания смесь добавляют 2 ст. ложки меда и тщательно перемешивают.
- Для восстановления нормальной работы кишечника на ночь принимают по две чайные ложки полученного средства, запивая теплой водой.

Чернослив помогает справиться с запорами при беременности
Можно приготовить еще настой из чернослива. Для этого 125 г сушеных слив заливают 500 мл кипятка, по желанию добавляют сахар, накрывают сверху крышкой и оставляют настаиваться около 12 часов. Перед приемом пищи каждый раз принимают по 100 мл настоя. Сухофрукты, полученные после сливания настоя, съедают.
Эффективным и абсолютно безопасным средством при запорах является стакан холодной воды. Его необходимо выпивать утром натощак каждый день. Холодная вода раздражает стенки кишечника и усиливает перистальтику.
Важно: Лечение народными рецептами, содержащими в составе траву сенны, плоды жостера или кору крушины строго противопоказано при беременности, так они могут оказывать тератогенное действие.
Проблема запоров является очень деликатной, поэтому нередко женщина долгое время не обращается с ней к врачу, а пытается справиться своими силами. Особенно часто это наблюдается у женщин, страдавших запорами и до беременности. В этом случае формируется определенная схема жизни в условиях нарушения функции кишечника с использованием различных слабительных средств, в том числе и лекарственных. В связи с этим беременная женщина считает ситуацию вполне обычной для себя и не обращается к врачу за помощью. Следует подчеркнуть, что к запору и вне беременности нельзя относиться как к безобидной болячке. Замедленное опорожнение кишечника создаетблагоприятныеусловиядляразвития различных нарушении в самом кишечнике, а также во всем организме. Во время беременности все неблагоприятные факторы, действующие на организм будущей матери, прямо или косвенно оказывают влияние и на состояние плода. Усугубляется ситуация тем, что большинство препаратов, используемых для лечения запоров, при беременности принимать не рекомендуется. А в ряде случаев - это просто опасно для вашего малыша.
Что такое запор?
Запор - это нарушение функции кишечника, проявляющееся обычно задержкой его опорожнения более чем на 48 часов с затруднением дефекации. Надо сказать, что каждый человек индивидуален, и для каждого из нас частота опорожнения кишечника может сильно варьировать. Для диагностики запора определяющей является даже не частота стула, а уменьшение его количества, появление твердого, сухого кала и отсутствие чувства полного опорожнения кишечника после дефекации. Другими словами, если работа кишечника не приносит вам никаких неудобств и дискомфорта, то ее нельзя назвать болезненной, даже если дефекация бывает у вас не каждый день. Запоры бывают острыми и хроническими. Острый запор возникает в результате действий каких-либо причин, имеющих временный характер. Такой «временный» запор может быть связан с поездкой, стрессом, изменением рациона, необходимостью ограничить двигательную активность, например из-за болезни, а также при отсутствии надлежащих условий для посещения туалета. При возвращении к нормальному образу жизни функция кишечника полностью восстанавливается. Однако, острый запор может переходить в хронический, если действие вредных факторов продолжается довольно длительное время. В этом случае в кишечнике происходят определенные изменения, для устранения которых требуется принимать дополнительные меры.
В норме пища, попавшая в наш организм, эвакуируется из кишечника в течение 24 часов, При хроническом запоре это происходит в течение 60-120 часов и более.
В результате замедленного продвижения кишечного содержимого из него в кишечнике всасывается большое количество жидкости, вследствие чего каловые массы становятся сухими и плотными, В кишечнике усиливаются процессы гниения и брожения, рост болезнетворных бактерий, а токсические вещества, образующиеся в результате этого, поступают в кровь. С одной стороны, это повышает нагрузку на печень, которая должна обезвреживать токсины, а с другой - поступление токсических веществ к органам и тканям нарушает их работу, приводя к ухудшению самочувствия. В условиях беременности, когда все органы и так «обслуживают» двоих, дополнительная «нагрузка» в виде токсических веществ заставляет организм работать на пределе. При наличии хронического запора появляется чувство тяжести в животе, урчание и вздутие живота, неприятный вкус во рту, обложенность языка. Могут развиться головные и мышечные боли, ухудшается работоспособность, нарушается сон. Длительные запоры могут стать причиной изменения свойств кожи, которая теряет свою эластичность, становится дряблой, с желтоватым оттенком. Возможно нарушение работы других отделов пищеварительного тракта, в том числе желчевыводящих путей, воспаления тонкого и толстого кишечника и др. Кроме того, наличие запора провоцирует натуживание во время акта дефекации, что может привести к появлению трещин заднего прохода, геморроя, а при беременности вызвать повышение тонуса матки и угрозу прерывания беременности. Надо сказать, что не имеется упоминаний о непосредственном вредном влиянии запора у беременной женщины на состояние плода. Но, нарушая состояние здоровья будущей матери, влияя на ее эмоциональный настрой, запор опосредованно оказывает влияние и на еще не родившегося ребенка.
Причины запоров
Для того чтобы бороться с запорами, необходимо понять, из-за чего они возникают. Большинство людей ведут малоподвижный образ жизни, употребляют в пищу рафинированные продукты, не содержащие клетчатки, зато перенасыщенные сахаром и жирами. Причем для большинства людей является нормальным употребление пищи 1-2 раза в день. Все остальное - перекус всухомятку или с большим количеством кофе. Прибавьте к этому хронический стресс и достижения цивилизации в виде автомобилей, лифтов и пультов дистанционного управления - и вы получите идеальные условия для развития запоров. Кроме того, многим людям просто некогда сходить в туалет, из-за чего со временем изменяется чувствительность нервных окончаний прямой кишки и человек просто не чувствует позыва на дефекацию.
.jpg)
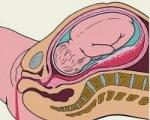
Во время беременности в организме женщины происходит ряд изменений, создающих благоприятные условия для нарушения нормального функционирования кишечника:
- Прогестерон, необходимый для сохранения беременности, действует расслабляюще на гладкую мускулатуру различныхорганов,втомчислематкии кишечника. В результате этого кишечник становится вялым и передвижение пищевых масс замедляется.
- Снижается чувствительность нервных окончаний кишечника к действию различных стимулов. Это необходимо потому, что кишечник и матка имеют связанную иннервациюи стимуляция кишечника может вызвать повышение маточного тонуса.
- Растущая матка сдавливает кишечник, что также нарушает его двигательную функцию.
Кроме того, при беременности нередки состояния, которые провоцируют появление запора либо сами по себе, либо за счет лекарственных препаратов, используемых при их лечении. В частности, изжога и гастрит, требующие назначения препаратов для снижения кислотности, анемия, при которой назначают препараты железа, различные осложнения беременности, требующие ограничения подвижности беременной женщины, также способствуют возникновению запора.
Чем себе помочь?

Прежде всего, надо понимать, что избавиться от запора в одночасье невозможно. Ощутив проблемы с опорожнением кишечника, необходимо, прежде всего, немедленно изменить свой рацион и образ питания.
Есть необходимо 4-5 раз в день небольшими порциями, что полезно для пищеварительного тракта в целом. Нельзя допускать больших перерывов между приемами пищи, а также переедания. Необходимо ежедневно включать в свой рацион продукты, содержащие клетчатку. В первую очередь это сырые фрукты и овощи, а также соки из них с мякотью (если вы хорошо их переносите). При непереносимости можно использовать фрукты и овощи, прошедшие тепловую обработку. Если какие-то продукты вызывают у вас повышенное газообразование (чаще всего к ним относятся бобовые, капуста, лук, чеснок, редька, редис, а также яблочный и виноградный соки), следует воздержаться от их употребления. Рекомендуются также чернослив и курага, которые содержат большое количество органических кислот и облегчают за счет этого опорожнение кишечника. Сухофрукты (3-5 штук) можно на ночь заливать кипятком, а утром натощак съедать. Хлеб лучше есть не из белой муки, желательно с отрубями. Отруби также можно купить отдельно и добавлять в небольшом количестве в пищу или употреблять в виде хлебцев. Они содержат большое количество клетчатки, которая увеличивает объем каловых масс, и стимулируют деятельность кишечника. Отруби также содержат витамины группы В и являются пищевым субстратом для бактерий, в норме заселяющих кишечник.
Полезны растительные жиры: при расщеплении они образуют жирные кислоты, усиливающие перистальтику кишечника. Заправляйте растительным маслом салаты, используйте его для приготовления горячих блюд.
На ночь перед сном можно выпивать стакан любого кисломолочного продукта, желательно - обогащенного бифидобактериями. Следует ограничить употребление рафинированных продуктов, жирной и сладкой пищи, фаст-фу-да. Кофеин, содержащийся в кофе и чае, черника, брусника обладают вяжущим действием и тоже могут провоцировать запор. Необходимо пить достаточное количество жидкости, т.к. ее недостаток приводит к формированию плотных сухих каловых масс, затрудняющих дефекацию. Для активации работы пищеварительного тракта рекомендуется выпивать утром натощак стакан теплой воды. Если запор сопровождается вздутием живота, можно принимать активированный уголь, отвар из цветов ромашки и листьев мяты. Наряду с применением диеты необходимо выполнять специальные гимнастические упражнения, соответствующие сроку беременности, если это не противопоказано по состоянию здоровья. Полезны также плавание, прогулки на свежем воздухе. Любая двигательная активность повышает общий тонус организма, увеличивает поступление кислорода к тканям, укрепляет мышцы, что, в свою очередь, благоприятно сказывается на функционировании кишечника. Кроме того, физическая активность вызывает образование в организме гормонов радости - эндорфинов, которые помогают нам бороться со стрессом.
Чем поможет врач?
Если же, несмотря на принятые меры, избавиться от запора не удается, необходимо обратиться к врачу. В ряде случаев запор может развиваться на фоне других заболеваний органов пищеварения, желез внутренней секреции (щитовидной железы, надпочечников и др.), сосудистых нарушений, а также при заболеваниях толстого кишечника. Для исключения этих причин вам могут назначить консультацию гастроэнтеролога и других специалистов. При выявлении заболевания, являющегося причиной запора, будет проводиться комплексное лечение. Если никаких заболеваний, которые могут быть причиной запора, у вас не обнаружат, прежде всего врач предложит вам все ту же диету и гимнастику. Кроме того, может порекомендовать успокоительные препараты, т.к. наличие у беременной женщины проблем со здоровьем неизбежно вызывает у нее волнение. А излишние переживания, в свою очередь, ухудшают работу кишечника.
Иногда врачу приходится прибегать к помощи лекарственных препаратов. Еще раз обращаем ваше внимание, что только доктор может назначить медикаменты для лечения запора. Самостоятельное использование каких бы то ни было лекарственных средств опасно для вас и вашего ребенка.

Лекарственные препараты для лечения запоров. В настоящее время существует большое количествослабительныхпрепаратов для лечения запора. Все они могут быть разделены на несколько групп. Допустимо использовать во время беременности:
- Средства, увеличивающие объем кишечногосодержимого:МУКОФАЛЬК, ФАЙБЕРЛАКС. Для достижения эффекта необходим прием большого количества жидкости, что может привести к перегрузке почек и развитию отеков, что особенно актуально при беременности. При недостаточномпоступлении жидкости препараты неэффективны. При беременности применение возможно под контролем функции почек. Эффект развивается медленно, в течение 10-20 дней.
- Размягчающие слабительные средства -вазелиновоемасло.Прирегулярном употреблении эти препараты накапливаются в стенке кишечника, печени, селезенке, что может привести к развитию воспаления. Кроме того, нарушается всасывание жирорастворимых витаминов в кишечнике.
- Препараты осмотического действия - магния сульфат, соль карловарская, ФОРЛАКС,ТРАНЗИПЕГ,ДЮФАЛАК.Они действуют за счет увеличения содержания жидкости в кишечнике, в результате чего каловые массы размягчаются, облегчается акт дефекации. Сами препараты в кишечнике не всасываются, поэтому не оказывают влияние на работу других органов.
Соли магния и карловарская при беременности не используются, т.к. могут провоцироватьугрозуеепрерываниязасчет выраженной стимуляции деятельности кишечника. ФОРЛАКС и ТРАНЗИПЕГ действуют более мягко. ДЮФАЛАК, помимо слабительного эффекта,увеличивает рост молочнокислых бактерий, уменьшает образование токсических продуктов в толстом кишечнике, поэтому используется также при лечении дисбактериоза. Препараты могут использоваться при беременности по показаниям. Доза препарата подбирается индивидуально лечащим врачом.
Запрещается использовать во время беременности слабительные средства, вызывающие химическоераздражение слизистойкишечника.Книмотносятся БИСАКОДИЛ, РЕГУЛАКС, СЕННА, СЕНАДЕ и др.Использование этих препаратов, как правило, сопровождается схваткообразными болями в животе, стул становитсячастым,жидким.При длительном применении развивается диарея, что может привести к обезвоживанию и потере необходимых для организма солей. Препараты могут провоцировать рефлекторные схватки. Они вызывают «привыкание», снижение тонуса кишечника, что только усугубляет ситуацию.
Тянущие и схваткообразные боли, вздутие живота, тошнота и раздражительность, усталость и апатия - запор в течение беременности сопровождается целым букетом симптомов.
Под понятием «запор» понимают не только отсутствие стула в течение 1,5-2 суток, но и уменьшение частоты дефекации, малое количество кала, его сухость и твердость. Если после посещения туалета осталось ощущение неполного опорожнения, это также считается отклонением от нормы.
Ошибочно мириться с застойными явлениями, считая их неизбежными спутниками беременности. Проблемы опорожнения кишечника преодолимы без вреда для здоровья мамы и будущего ребенка.
Трудности дефекации, возникающие в период ожидания малыша, вызываются комплексом провоцирующих факторов. Медики перечисляют самые распространенные причины:
- изменение гормонального фона. Расслабляющее действие прогестерона распространяется не только на мускулатуру матки, но и на кишечник;
- прием монопрепаратов, содержащих железо и кальций. Эти макроэлементы уплотняют каловые массы;
- применение мочегонных и седативных лекарств, спазмолитиков;
- дефицит физической активности;
- неправильное питание;
- недостаток жидкости;
- давление растущей маткой на кишечник;
- обострение заболеваний анальной области - геморроя, трещин заднего прохода;
- стрессы. Сюда же включают боязнь натуживания, даже самого незначительного.

Чернослив — главный сухофрукт в борьбе с запорами.
Задержка опорожнения приносит дискомфорт и маме, и ребенку. Гнилостные процессы в кишечнике усиливаются, токсичные вещества всасываются в кровь, угнетая самочувствие беременной. Вредные продукты, результат распада пищи, вызывают интоксикацию и провоцируют кислородное голодание плода.
Пищеварительная кашица - среда, в которой активно развиваются микроорганизмы. Застойные явления могут вызвать воспаление аппендикса и сигмовидного отдела, а твердый кал послужит причиной развития проктитов, анальных трещин, роста геморроидальных узлов.
Толстая кишка, переполненная газами, неблагоприятно влияет на тонус матки.
Нежелательно излишнее и долгое напряжение мышц живота при попытках опорожнить кишечник. На поздних этапах беременности оно повышает внутрибрюшное давление, провоцируя излитие околоплодных вод и начало родов.
Как облегчить состояние беременной, не навредив ее здоровью и благополучию будущего малыша? Придерживаться деликатных методов лечения. В решении проблем дефекации врачи отдают предпочтение не приему таблеток, а пересмотру диеты, включению в режим дня умеренных физических упражнений. Прописывают щадящие народные средства, которые не противопоказаны в период вынашивания. Медикаменты подключают в последнюю очередь.
Перемены в диете
Своевременная коррекция пищевого рациона улучшает состояние будущей мамы. При беременности в диету включают богатые клетчаткой продукты, способствующие избавлению от запора.
В таблице приведен перечень продуктов, которые воздействуют на моторные и выделительные функции пищеварительной системы:
Улучшает моторику кишечника:
- морковь, свекла, тыква, листовая зелень, кабачок, огурцы;
- хлеб с отрубями;
- цельнозерновые крупы - гречневая, овсяная, ячневая, перловая, пшенная;
- кисломолочные продукты с небольшой жирностью;
- растительные масла;
- сухофрукты, арбуз, дыня, яблоки, абрикосы, черешня;
- легкие супы в теплом виде;
- фруктовые соки;
- 1,5-2 л жидкости, если нет противопоказаний.
Затрудняют пищеварение:
- вязкие супы;
- протертые и проваренные блюда;
- копчености;
- белый хлеб и сдобные булки;
- манка и очищенный рис;
- сладости;
- твердые сорта сыра;
- крепкий черный чай, кофе и какао;
- кисели.
Способствуют газообразованию:
- капуста;
- бобовые;
- шпинат и щавель;
- соленые и острые блюда.
Прием в пищу пшеничных отрубей возможен только в дозированных порциях: они обладают мощным действием, провоцируют колики и метеоризм. В период вынашивания предпочтительнее каши, овощи и фрукты с более нежными волокнами клетчатки.
Готовые препараты
Для дам в интересном положении введены значительные ограничения, касающиеся приема слабительных средств. Многие из лекарств противопоказаны: они раздражают рецепторы толстой кишки, усиливая ее моторику и одновременно повышая маточный тонус.
Слабительное для беременных, которое разрешено к применению в домашних условиях, назначают из числа наиболее безопасных препаратов, минимально влияющих на мускулатуру матки:
- Форлакс, Фортранс;
- препараты лактулозы (Дюфалак, Порталак, Прелакс);
- ректальные суппозитории с глицерином;
- микроклизмы Микролакс.
Самостоятельный прием слабительных запрещен. Медикаментозное лечение осуществляют с осторожностью и под наблюдением врача.
Примеры народных методов
С осторожностью пользуются рецептами фитотерапии. Слабительные травы, как и растительное сырье другого действия, имеют свои противопоказания. В период вынашивания под запретом самые популярные средства: листья сенны, ревеня, алоэ, трава полыни, крапивы и тысячелистника, кора крушины, плоды жостера. Возбуждая моторную активность кишечника, они влияют и на гладкую мускулатуру матки. Процесс опасен преждевременными сокращениями детородного органа. Противопоказан прием препаратов на основе перечисленных растений.
По аналогичным причинам ограничивается применение касторового масла. Пользоваться им можно только наружно, например для укрепления и питания волос. Под контролем врача пьют настои из семян льна, которые также усиливают маточный тонус. Даже безобидная ромашка может вызвать кровотечение, поэтому ее отвары используют с осторожностью.
Для беременных разрешено лечение следующими народными средствами, имеющими легкое слабительное, спазмолитическое и болеутоляющее действие:
- подорожник;
- фиалка;
- пустырник;
- мелисса;
- мята;
- липовый цвет;
- укроп;
- имбирь;
- календула (в сборах);
- листья смородины и черники;
- плоды и цветы рябины обыкновенной;
- ягоды шиповника.
Принимая натуральные настои, точно соблюдают дозировку и следят за реакцией организма.
Рецепты
Процесс дефекации улучшится, если выпивать стакан прохладной воды по утрам, за четверть часа до завтрака. Можно добавить в жидкость пару капель сока свежего лимона либо чайную ложечку меда. Заваривают слабительный чай для беременных, положив в горячий напиток дольки сушеных яблок.
Чернослив - действенный продукт от запоров при беременности. Его употребляют в сыром, отварном или размоченном виде, а также сочетают с другими продуктами.
Свекольный отвар
- По 100 гр чернослива, овсяных хлопьев и свеклы,
- 2 л воды.
Сухофрукты промывают, свеклу чистят и натирают на терке. Компоненты перемешивают, помещают в посуду и заливают водой. Варят около часа, процеживают и охлаждают. Отвар хранят в холодильнике.
Пьют перед сном по 200 мл.
Медовый микс
- По 100 гр чернослива, кураги, изюма,
- 2 ст. л. пчелиного нектара.
Сухофрукты моют и просушивают, перекручивают на мясорубке. Тщательно перемешивают.
Принимают вечером по 2 ч. л., запивая водой. Популярное натуральное слабительное для беременных одновременно является источником витаминов.
Снадобье показано, если нет аллергии на пчелопродукты.
Тыквенно-медовый десерт
- 200 гр тыквы,
- 2 ч. л. меда.
Тыкву запекают в духовке, растирают с пчелиным продуктом.
Кефир с маслом
- 200 мл свежего нежирного кефира,
- 1 ч. л. оливкового масла.
Кисломолочную смесь принимают перед сном.
Компот из крыжовника
- 1 ст. л. свежих плодов,
- 200 мл воды,
- сахар по вкусу.
Готовый компот процеживают. Пьют по 50 мл 4 раза в день.
Крыжовник не только обладает послабляющим действием, но способен уменьшить боли при нарушениях пищеварения.
Яблочный напиток
- 3-4 свежих яблока,
- 1 л воды.
Плоды, не очищенные от шкурки, нарезают дольками и варят до 15 мин. Оставляют на 4 час, плотно закрыв крышку и укутав кастрюлю.
Пьют вместо чая до 3 раз в день.
С льняным семенем
- 1 ст. л. льняного семени,
- 200 мл кипятка.
Состав настаивают 3-4 час. Средство принимают перед сном.
Настой пьют с осторожностью и только после консультации с доктором.
Чай из фиалки
- 10 гр травы фиалки,
- 1 стакан кипятка.
Ингредиенты помещают в эмалированную кастрюлю, кипятят на водяной бане 15 мин. Сняв с огня, настаивают 1 час. Процедив, разбавляют жидкость стаканом кипятка. Принимают трижды в день по 1 ст. л.
Укропный настой
- 2 ст. л. семян укропа,
- 200 мл кипятка.
Средство настаивают 2 час. Процедив, пьют по 1 ст. л. за полчаса до приема пищи.
Снадобье борется со вздутием живота.
Рябиновый отвар
- 10 гр цветков,
- 200 мл воды.
Состав кипятят 10 мин. Процедив, принимают по 50 мл 3 раза в день.
Натуральные конфеты
- Инжир и чернослив в равных пропорциях,
- щепотка кориандра.
Сухофрукты измельчают, добавляют специю. Массу размешивают до однородности, скатывают в небольшие шарики. Для профилактики нарушений дефекации достаточно 2 шт. в день. Готовые конфеты хранят в холодильнике.
Меры по предупреждению
Ожидая малыша, необходимо с осторожностью относиться к любому дискомфорту и сообщать об этом доктору. При появлении первых признаков затрудненной дефекации и своевременном лечении состояние пациентки улучшается быстрее и не оставляет неблагоприятных последствий. Идеальный случай - избежать нежелательного явления, соблюдая профилактические меры.
Существенно замедляет пищеварение недостаток физической активности. При нормальном самочувствии всем беременным показаны ежедневные прогулки, с разрешения гинеколога - специальные занятия в оздоровительных центрах. Плавание, йога или фитнес полезны для здоровья и самочувствия, заряжают бодростью и готовят организм к предстоящим родам.
Констипация или, как говорят в народе, запор – мучительное состояние, обусловленное затрудненным или замедленным опорожнением. Столкнуться со столь неприятным явлением может каждый без исключения, но особенно велика вероятность развития патологии у беременных, поскольку помимо «обычных» причин, свойственных всем людям, имеются «свои», связанные с вынашиванием плода.
Например, запоры на ранних сроках беременности часто возникают из-за высокого уровня прогестерона – полового гормона, ослабляющего тонус мышц, а также перистальтику кишечника. Констипация, образующаяся во втором триместре, может объясняться уменьшением физической активности и давлением растущей матки на органы пищеварения. Эти же факторы, как правило, способствуют появлению запора и на поздних сроках беременности. Перед родами проблемы с нормальным актом дефекации у женщин «в положении» могут носить неврогенный характер, то есть их провокатором становится изменение эмоционального состояния, боязнь самого физиологического процесса.
Лечить запор у беременных необходимо сразу, так как он не только вызывает многие тягостные явления (боль, метеоризм, снижение жизненного тонуса, изжогу, иногда подташнивание), но и представляет опасность для малыша и мамы: возможно инфицирование половых органов, возникновение эндометрита, геморроидальных узлов, гнойно-септических осложнений, как при родах, так и в послеродовом периоде, раннее отхождение околоплодных вод и, как следствие, преждевременное рождение ребенка.
Однако стоит сказать, что терапия констипации во время беременности непроста, поскольку большинство лекарственных препаратов для устранения запоров в эту пору противопоказано. Поэтому, чтобы побороть недуг, возникший на раннем сроке или позднем, беременной разумней обратиться за помощью к гинекологу либо иному специалисту (терапевту, гастроэнтерологу).
Врачи, в свою очередь, могут назначить следующие средства против запоров:
- лекарства осмотического действия;
- слабительные;
- пребиотики с противозапорным эффектом;
- детергенты (слабительные масла) и ректальные свечи.
Фармакологические препараты
Медпрепараты осмотического действия существенно облегчают процесс опорожнения кишечника, причем без дополнительной мышечной стимуляции. Обычно специалисты выписывают их женщинам с начала третьего триместра. В список таких лекарств входят:
1. Форлакс – порошок белого цвета для приготовления питьевого раствора, употребляемого с целью симптоматического лечения констипации. Системное воздействие Форлакса на организм настолько незначительное, что его без проблем можно принимать в период беременности и грудного вскармливания.
2. Транзипег – также порошкообразное средство от запоров на основе макрогола, не всасывающееся из желудочно-кишечного тракта. Принцип его работы – это удерживание воды и как результат – разжижение каловых масс. При правильном использовании и соблюдении дозировки Транзипег хорошо переносится и детьми (старше года) и взрослыми, в том числе беременными.
3. Карловарская соль – уникальна тем, что богата такими природными компонентами, за счет которых можно избавиться от множества заболеваний пищеварительной системы.

Слабительные назначаются женщинам «в положении» крайне осторожно, так как они способствуют увеличению перистальтики. Особенно стоит опасаться лекарств сильного раздражающего действия, например, Сенаде, Регулакс, Сенну. Эти медикаменты могут гиперстимулировать работу кишечника, что становится причиной угрозы выкидыша. Однако более щадящие средства от запора допускаются к применению. Таким образом, к списку разрешенных слабительных препаратов можно отнести:
1. Мукофальк – борется с констипацией путем повышения объема кишечного содержимого и размягчения кала. Выпускается в гранулах со вкусом апельсина для приготовления суспензии. Не абсорбируется в пищеварительном канале.

2. Файберлекс – нормализует функцию кишечника и поэтому эффективен не только при запоре, но и нервной, кортико-висцеральной диарее. Продается в аптечных пунктах в пакетиках, наполненных порошком с фруктовым ароматизатором или апельсиновым.
3. Фитомуцил – безопасное и действенное средство, помогающее быстро избавиться от запоров на ранних и поздних сроках беременности. В его составе содержится 2 натуральных ингредиента – мякоть сливы и шелуха подорожника, благодаря которым стимуляция кишечной перистальтики происходит мягко и естественно. При беременности Фитомуцил рекомендуется принимать дважды в день по одному саше. В случае появления признаков передозировки, которые выражаются поносом, доза уменьшается вдвое. При этом стоит знать, что такое состояние для малыша и мамы не является опасным. К числу достоинств Фитомуцила также нужно отнести отсутствие в нем красителей и консервантов.

Действие пребиотиков (пищевых компонентов, достигающих толстую кишку в неизменном виде) основано на активации роста полезной микрофлоры. Препараты с такими свойствами могут включать в себя фруктоолигосахариды, инсулин, но чаще производители применяют лактулозу. Среди наиболее эффективных пребиотических средств от запоров при беременности считаются:
- Дюфалак – выпускается в виде сиропа со слабым коричневым оттенком, расфасованного во флаконы с мерными стаканчиками или одноразовые пакетики. Дюфалак способен оказывать влияние на консистенцию стула посредством увеличения объема содержимого кишечника. Как результат: запор устраняется, физиологический ритм калоизвержения восстанавливается. Согласно отзывам как самих беременных, так и врачей-специалистов, Дюфалак в пору вынашивания ребенка является самым безобидным лекарством. Недаром, его даже назначают в качестве борьбы с запорами в первом триместре беременности.
- Лактусан – пребиотик со слабительным эффектом, предохраняющий при беременности не только от функциональной констипации, но и обеспечивающий им защиту от оппортунистических инфекций – заболеваний, вызываемых условно-патогенными клеточными организмами.
Список слабительных масел, которые легко размягчают твердые каловые массы в домашних условиях и улучшают их скольжение по конечной части пищеварительного тракта, не короткий. Сюда можно отнести жидкий парафин, миндальное, фенхелевое масло. Но в период беременности от запора лучше использовать вазелиновое. Именно оно, как никакое другое, быстро избавляет даже от сильной констипации. Применять масло необходимо на местном уровне, то есть путем смазывания анального прохода. Единственный недостаток такого метода – это невозможность долгого приема, так как активное вещество нарушает всасывание витаминов.
Что касается свечей, то сравнительно безопасными для беременных из них считаются на сегодняшний день Папаверин и Глицерин (без добавок). Первый препарат уменьшает противодействие дефекации за счет расслабления стенок кишечника, а второй позволяет смягчить кал и беспрепятственно вывести его. Оба средства от запора могут использоваться уже на ранних сроках беременности.

Нетрадиционные средства
Несмотря на то, что многие с успехом лечат констипацию в домашних условиях с помощью народных рецептов, во время беременности лучше не рисковать. А если все-таки приглянулось какое-либо средство, то его, как и фармакологический препарат, допускается применять только после консультации со специалистом.
Самыми действенными, по множеству отзывов, можно считать следующие нетрадиционные способы от запоров при беременности:
- Смесь сухофруктов.
Это средство готовить дома несложно: нужно лишь взять по 100 г прокрученных через мясорубку изюма, чернослива, кураги и соединить с 2 большими ложками меда. Употребляя получившуюся массу перед сном по 2 чайной ложки, запор во время беременности отступит быстро.
- Отвар на основе чернослива.
Для приготовления в домашних условиях потребуется 100 г данного сухофрукта, столько же свеклы и геркулесовых хлопьев. После смешивания всех ингредиентов в кастрюле, туда же вливают 2 л воды. Далее емкость ставится на слабый огонь, и ее содержимое варится в течение часа. Готовое средство процеживается, после остывания убирается в холодильник. Так же как и по первому рецепту, лечебная жидкость выпивается на ночь в количестве 1 стакана.
Ни одно средство от запора не будет эффективным, если беременная не станет соблюдать правильный режим и рацион питания, от которых во многом зависит не только нормальное течение обмена веществ и усвоение пищи, но и самочувствие в целом. С этой целью женщинам «в положении» рекомендуется:
1. больше употреблять продукты с клетчаткой;
2. выбирать щадящие способы кулинарной обработки;
3. много пить (но в разумных пределах, чтобы не появилась отечность), при этом не налегая на кофе, нектары и крепкий чай;
4. в ежедневном меню иметь жидкое блюдо (супы, борщ);
5. отказаться от вредных провиантов;
6. делать интервалы между трапезами не более 4 часов;
7. не переедать;
8. медленно и тщательно прожевывать пищу.
Непременно в период беременности, как на ранних сроках, так и на поздних, следует вести достаточную двигательную активность, в идеале на свежем воздухе, а не дома. Если трудностей с опорожнением все же не удалось избежать при помощи диетического питания и здорового образа жизни, необходимо явиться к доктору и сообщить о проблеме. Врач обязательно подберет самое оптимальное средство от запора при беременности.