2 درجة انتهاك الدورة الدموية المشيمية. اضطرابات تدفق الدم في شرايين الرحم والحبل السري والمشيمة أثناء الحمل (NMPC)
لا تعرف معظم النساء عن مثل هذه الدراسة مثل دوبلر حتى بداية الفصل الثالث ، ومنذ تلك اللحظة ، أصبح دوبلر للحوامل إجراءً مألوفًا تمامًا.
دوبلر- هذه إحدى طرق التشخيص بالموجات فوق الصوتية التي تسمح لك بتقييم شدة تدفق الدم في الأوعية المختلفة ، على سبيل المثال ، في أوعية الرحم والحبل السري. يكون أكثر إفادة بعد 30 أسبوعًا ، ولكن في حالة الانحرافات أثناء الحمل (على سبيل المثال ، إذا كان الجنين متأخرًا في النمو) ، يمكن وصف الموجات فوق الصوتية دوبلر في وقت مبكر - بدءًا من 20 أسبوعًا.
مؤشرات دوبلر
يضمن تدفق الدم الكافي من المشيمة السير الطبيعي للحمل. يمكن أن يؤدي انتهاك تدفق الدم إلى تأخر النمو داخل الرحم (IUGR) ، لذا فإن السبب الرئيسي لوصف قياس الدوبلر أثناء الحمل هو على وجه التحديد التناقض بين حجم الجسم و / أو أعضاء الطفل.
ليس بالضرورة مع ضعف تدفق الدم ، سيتخلف الطفل عن النمو ، فقط خطر مسار غير موات للحمل يزيد بشكل كبير. والعكس صحيح ، إذا كان هناك اشتباه في تأخر الجنين في النمو ، ولكن تدفق الدم لا ينقطع ، فهذا يشير في معظم الحالات إلى أن المرأة تحمل طفلاً صغيراً ولكنه يتمتع بصحة جيدة.
يوصف قياس دوبلر أيضًا من أجل:
- النضج المبكر للمشيمة.
- قلة السائل السلوي الشديد أو مَوَه السَّلَى ؛
- تشوهات الحبل السري.
- صراع ريسوس
- تسمم الحمل (تسمم متأخر ، معقد بسبب القيء والتورم الشديد وزيادة الضغط عند المرأة الحامل) ؛
- الأم المستقبلية تعاني من أمراض الكلى وارتفاع ضغط الدم ومرض السكري.
- أمراض الكروموسومات المشتبه بها.
- الاستسقاء غير المناعي للجنين.
- نمو الأطفال غير المتكافئ أثناء الحمل المتعدد (عندما يكون هناك اختلاف في أوزان أجسامهم بأكثر من 10٪).
إذا كان الجنين يعاني من مشاكل في القلب ، يتم إجراء دوبلر مع CTG ، ما يسمى تخطيط صدى القلب بالدوبلر.
مع قصور الجنين ، يتم إجراء قياس دوبلر بشكل منهجي كل 2-3 أسابيع.
أيضًا ، مع تطور المضاعفات أثناء الحمل السابق للجنين ، يمكن وصف الموجات فوق الصوتية دوبلر أثناء الحمل اللاحق.
التحضير للدراسة وكيفية إجرائها
يتم إجراء قياس الدوبلر عند النساء الحوامل وفقًا للإشارات ، وهو ليس فحصًا إلزاميًا أثناء الدورة الطبيعية للحمل. ولكن في كثير من الأحيان في عيادات ما قبل الولادة ، تخضع جميع النساء ، دون استثناء ، للموجات فوق الصوتية دوبلر في 30-34 أسبوعًا كتقييم لحالة الجنين.
هذا الإجراء غير مؤلم وغير ضار للأم والجنين. مبدأ الموجات فوق الصوتية دوبلر هو نفس مبدأ الموجات فوق الصوتية التقليدية أثناء الحمل: يتم تشغيل مستشعر دوبلر خاص عبر البطن ، وهو مجهز بكل جهاز تشخيص حديث بالموجات فوق الصوتية. لذلك ، لا يتطلب هذا النوع من البحث إعدادًا خاصًا.
دوبلر- هذا تقييم مرئي لتدفق الدم (عند ملاحظة صورة ملونة وصورة بيانية لمنحنيات سرعات تدفق الدم من شاشة المراقبة).
تصوير دوبلروغرافي- هذا هو نفس قياس دوبلر ، يتم تسجيل المؤشرات فقط بشكل إضافي على الشريط من أجل تتبع التغيير (التحسن / التدهور) في تدفق الدم بعد العلاج.
تفسير مؤشرات قياس دوبلر
الشرايين الرحمية (a. uterina dextra - right and a. uterina sinistra - left uterine arteries ، على التوالي).يجب أن يحدد uzist طبيعة تدفق الدم في كل من الشريان الرحمي الأيمن والأيسر ، لأنه مع حدوث تسمم الحمل يمكن أن ينزعج في شريان واحد فقط. وبالتالي ، عند تقييم تدفق الدم في شريان واحد فقط ، يمكنك إعطاء نتيجة خاطئة ستؤثر سلبًا على صحة الطفل والأم الحامل.
هناك نظرية علمية مفادها أنه إذا كان تدفق الدم مضطربًا في شريان رحمي واحد فقط (بشكل رئيسي في اليمين) ، فإن المرأة معرضة بشكل كبير للإصابة بالتسمم المتأخر (تسمم الحمل) مع كل العواقب السلبية.
مع تسمم الحمل ، يتأثر تدفق الدم في الشريان الرحمي أولاً ، وعندما يزداد الوضع سوءًا ، يتدهور تدفق الدم في شرايين الحبل السري. لذلك ، في حالة انتهاك تدفق الدم في شرايين الرحم ، من الضروري إعادة الدوبلر بشكل دوري للسيطرة على الوضع.
لتقييم تدفق الدم في شرايين الرحم ، يتم حساب مؤشر المقاومة (IR أو RI).

في كثير من الأحيان ، يحدث ارتفاع ضغط الدم الناجم عن الحمل بسبب ضعف تدفق الدم في الرحم. يزيد جسم الأم الحامل من ضغط الدم بشكل مستقل لزيادة تدفق الدم إلى الفراغ بين الخلايا. لذا أمي ، دون أن تدرك ذلك ، تساعد الطفل. وبالتالي ، من الضروري تحسين تدفق الدم وسيختفي ارتفاع ضغط الدم من تلقاء نفسه.
يحدث انتهاك لتدفق الدم في شرايين الرحم عندما تكون قيمة الأشعة تحت الحمراء أو PI أو LMS أكبر من الطبيعي.
يجب أن يكون مؤشر النبض (PI) للشرايين الرحمية ضمن الحدود التالية.
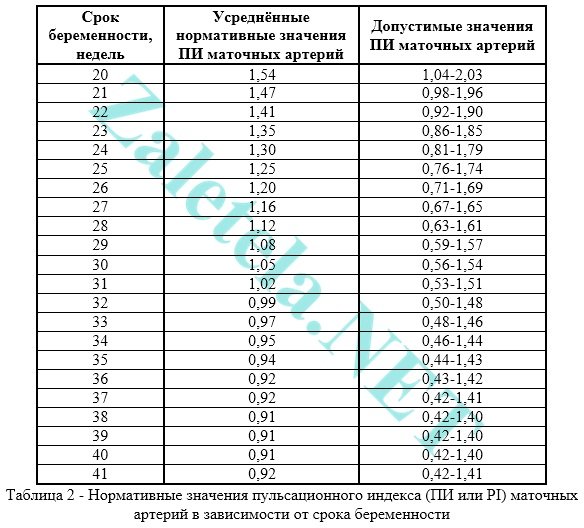
قد تختلف المؤشرات الموجودة في شريان الرحم الأيمن والأيسر قليلاً عن بعضها البعض. إذا كان كلا المؤشرين ضمن النطاق الطبيعي ، فإن هذه الصورة لا تعتبر ظاهرة سلبية.
انحراف معايير تدفق الدم عن المعيار في شريانين رحميين في وقت واحديشير إلى حدوث انتهاك للدورة الدموية في الرحم. تتطلب هذه الحالة علاجًا محددًا - تحرك أكثر (اذهب بانتظام للسباحة أو الجمباز للحوامل).
يشير انتهاك تدفق الدم في شريان رحمي واحد فقط إلى عدم تناسق تدفق الدم في الرحم. إذا استمر الحمل بشكل طبيعي ، ونمو الطفل وفقًا للمصطلح ، فإن المشيمة تؤدي وظائفها.
يجب أن تدرك أنه في الأسبوع 18-21 قد يكون هناك انتهاك مؤقت لتدفق الدم في شرايين الرحم. تفسر هذه الظاهرة بحقيقة أن العملية الفسيولوجية التكيفية لغزو الأرومة الغاذية الخلوية لم تكتمل بعد بشكل نهائي. لذلك ، إذا تم الكشف عن تشوهات في شرايين الرحم ، فيجب إجراء تصوير دوبلر ثاني بالموجات فوق الصوتية بعد 2-3 أسابيع ، أي مراقبة تدفق الدم في الديناميات.
يجب أن تكون نسبة ضغط الدم الانقباضي - الانبساطي (SDO) في شرايين الرحم:

شرايين الحبل السري (أ. السرة).للحصول على نتائج حقيقية ، يجب إجراء الدراسة فقط في الوقت الذي يكون فيه الطفل في حالة راحة ، وفقط عندما يكون معدل ضربات قلبه في حدود 120-160 نبضة في الدقيقة. في الواقع ، من الناحية الفسيولوجية ، من الواضح أنه مع زيادة معدل ضربات القلب ، يحدث انخفاض في الأشعة تحت الحمراء في الشريان السري ، والعكس صحيح ، مع انخفاض معدل ضربات القلب ، تحدث زيادة في الأشعة تحت الحمراء.
يجب قياس تدفق الدم في الشرايين السرية عندما تكون الحامل مستلقية على ظهرها! لا يمكن أن يكون تقييم شدة اضطرابات تدفق دم الحبل السري موضوعيًا عندما تكون الأم المستقبلية "على الجانب الأيسر".
يجب أن يحتوي الحبل السري على شريانين ووريد واحد. إذا كان هناك شذوذ (الشريان الوحيد للحبل السري) ، فقد يعاني الجنين من نقص الأكسجين والعناصر الغذائية ، مما يؤدي إلى تأخر في كتلته ونموه. لكن يحدث أن يتكيف الجنين مع مثل هذا الوجود ولا يعاني من نقص في المواد اللازمة. يولد هؤلاء الأطفال بوزن منخفض ، لكنهم قادرون تمامًا على البقاء. لذلك ، إذا كان هناك شريان سري واحد ولم يتأثر تدفق الدم فيه ، فلا داعي للقلق. ولكن إذا كان تدفق الدم في شريان واحد مضطربًا ، فيجب إجراء علاج للمرضى الداخليين لتحسين تدفق الدم ، وإذا لزم الأمر ، الولادة المبكرة (إذا كان الجنين متأخرًا جدًا في النمو).
كان مؤشر المقاومة هو الأكثر استخدامًا في تقييم طبيعة تدفق الدم في شرايين الحبل السري. يجب أن تكون القراءات في كلا شرايين الحبل السري متماثلة تقريبًا.

يحدث اضطراب تدفق الدم في الحبل السري عندما تكون قيمة الأشعة تحت الحمراء أو PI أو LMS في شرايين الحبل السري أعلى من الطبيعي.
يجب أن يتوافق مؤشر النبض (PI أو PI) للشرايين السرية مع المعايير التالية:

الباثولوجي هو تسجيل القيم الصفرية والعكسية لتدفق الدم الانبساطي. هذا يعني أن الجنين في حالة حرجة.
فقط 2-3 أيام متبقية من لحظة ظهور القيم العكسية الدائمة حتى موت الجنين ، لذلك ، من الضروري إجراء عملية قيصرية في أسرع وقت ممكن من أجل إنقاذ حياة الطفل. هذا ممكن فقط من الأسبوع الثامن والعشرين ، عندما يكون الطفل قادرًا على الحياة.
نسبة الانقباض - الانبساطي (SDO) في الشرايين السرية:

إذا كان تدفق الدم في الحبل السري مضطربًا ، كقاعدة عامة ، هناك تأخير في نمو الجنين. إذا لم يكن هناك تأخير في النمو الآن ، وتعطل تدفق الدم في الحبل السري ، فقد يلاحظ لاحقًا ، بدون علاج ، تأخر في النمو الجنيني.
الشريان الدماغي الأوسط للجنين (a. cerebri media).عندما يعاني الجنين ، هناك زيادة في قيم PI و SDO والسرعة في SMA.

السرعة القصوى (المعروفة أيضًا باسم V max) في الشريان الدماغي الأوسط للجنين:

نسبة الانقباض - الانبساطي (SDO) للشريان الدماغي الأوسط:

الأبهر الجنيني.يترك البطين الأيسر للقلب ويمتد على طول العمود الفقري وينتهي في أسفل البطن ، حيث ينقسم الشريان الأورطي إلى شريانين حرقفيتين ، مما يوفر إمداد الدم إلى الساقين البشرية.
لا يمكن اكتشاف الانحرافات في تدفق الدم في الشريان الأورطي إلا بعد 22-24 أسبوعًا من الحمل.
هو اضطراب تدفق الدم زيادة قيم IR و PI و SDO. يعتبر حرج (الحديث عن موت الجنين) تسجيل قيم منخفضة للغايةحتى اختفائهم التام.

التغيرات في الشريان الأورطي تميز شدة نقص الأكسجة داخل الرحم.


النسبة الانقباضية - الانبساطية (SDR) للشريان الأورطي الجنيني:

القناة الوريدية (VP).يتم دراسته في تقييم دوبلر الموسع لتدفق الدم.
أثناء الدراسة ، من الضروري عدم مراعاة نوبات الحركات التنفسية التي تشبه الفواق عند الطفل والحركة النشطة.
لا تستخدم الفهارس لتقييم القناة الوريدية.
المعيار التشخيصي للحالة المرضية للجنين هو وجود قيم تدفق الدم السلبية أو الصفريةفي مرحلة الانقباض الأذيني. يتم تسجيل القيم الصفرية أو العكسية مع سوء تغذية الجنين والتشوهات الخلقية للقلب الأيمن والاستسقاء غير المناعي للجنين.
حتى مع تدفق الدم الحرج في شرايين الحبل السري ، ولكن مع الحفاظ على تدفق الدم في القناة الوريدية في مرحلة الانقباض الأذيني ، فمن الممكن تمديد فترة الحمل إلى الوقت الأمثل للولادة.
وصف اضطرابات تدفق الدم وعلاجها
1 درجة
1 درجة- انتهاك تدفق الدم في شرايين الرحم ، بينما يظل تدفق الدم طبيعياً في الحبل السري.
هذه الدرجة من اضطراب تدفق الدم ليست خطيرة على الجنين.
العلاج الطبي لهذه الحالة غير فعال. لا يزال الأطباء يصفون العلاج بـ Actovegin و Curantil. لا ترى في المناسبات!
في الواقع ، إذا كان تدفق الدم في شرايين الرحم مضطربًا ، فمن الأفضل المشي في الهواء الطلق مرات أكثر (التنفس بعمق) + تناول الطعام بشكل صحيح + التحرك أكثر (المشي لمسافات طويلة ، تمارين خاصة للنساء الحوامل ، تمارين الصباح ، اليوغا ، سباحة). ولا تجلس لساعات أمام الكمبيوتر! هذا كل علاج.
1 ب درجة- انتهاك تدفق الدم في شرايين الحبل السري ، وفي ديناميكا الدم في الشرايين الرحمية أمر طبيعي.
تتطلب هذه الدرجة من اضطراب تدفق الدم استخدام أدوية مميعة للدم لتجنب تأخر النمو ونقص الأكسجة لدى الجنين.
في هذه الحالة ، يوصف علاج يهدف إلى تحسين الدورة الدموية (Placenta compositum أو Curantil أو Trental). يوصف Actovegin كمضاد للتسمم ، مما يحسن إمداد الجنين بالأكسجين.
يوصف أيضًا اختبار الدم لقدرة التخثر (تجلط الدم). مع زيادة تخثر الدم ، من الضروري تناول أدوية مميعة للدم أقوى من Curantil (على سبيل المثال ، الهيبارين أو عامل يحتوي على حمض أسيتيل الساليسيليك).
إن درجة الانتهاك لا تؤدي إلى موت الجنين. هناك مراقبة منتظمة لطبيعة تدفق الدم (كل أسبوعين) "بالإضافة إلى" التحكم في CTG الجنيني (بعد 28 أسبوعًا من الحمل). بالإضافة إلى ذلك ، تأكد من مراقبة ضغط الدم لدى المرأة الحامل.
2 درجة- انتهاك متزامن لتدفق الدم في شرايين الرحم والحبل السري ، والذي لا يصل إلى القيم الحرجة (عندما يتم الحفاظ على تدفق الدم في القناة الوريدية).
في هذه الحالة ، يكون العلاج الطبي إلزاميًا في المستشفى ، حيث يتم توفير مراقبة على مدار الساعة لحالة الجنين. من الضروري أيضًا مراقبة حالة تدفق الدم عن طريق إجراء دوبلر + CTG كل يومين.
من النادر حدوث اضطرابات في الدورة الدموية من الدرجة الثانية ، ولكن قد تكون هناك حالات وفاة داخل الرحم.
3 درجة- اضطرابات خطيرة في تدفق الدم في الحبل السري مع سلامة أو ضعف تدفق الدم في شرايين الرحم. يُفهم الانتهاك الخطير على أنه تسجيل تدفق الدم الانبساطي العكسي أو عدمه على الإطلاق.
ثالثا درجة الانتهاك تشكل خطرا على صحة الطفل ، لأنه في نصف الحالات تحدث وفاة الجنين داخل الرحم. لذلك ، عند اكتشاف درجة ثالثة من اضطراب تدفق الدم ، من الضروري إجراء عملية قيصرية على وجه السرعة لإنقاذ حياة الطفل ، لأنه في هذه المرحلة من الاضطراب ، لا يكون العلاج فعالاً.
يمكن أن تؤدي الولادة المحافظة (الطبيعية) في الصف الثالث إلى وفاة الطفل في الفترة المحيطة بالولادة.
تبلغ تكلفة الموجات فوق الصوتية دوبلر في عيادة خاصة حوالي 1200 روبل.
بعد إخصاب البويضة وتطور الجنين في الرحم ، تتشكل مشيمة تربط الطفل والأم بنظام دوري موحد. من خلاله ، يتلقى الجنين الأكسجين والمواد المغذية اللازمة للتكوين والنمو. كما أنها تستخدم لإزالة المواد غير المرغوب فيها التي تتشكل بعد تفاعلات كيميائية حيوية مختلفة.
ملامح الدورة الدموية بين الأم والطفل أثناء الحمل
يؤدي انتهاك تدفق الدم إلى المشيمة إلى نقص التغذية والأكسجين لدى الطفل ويصبح سبب وفاته. تتطلب حالة تدفق الدم من المشيمة إلى الرحم اهتمامًا وثيقًا أثناء الحمل. لتقييم حالته ، يتم إجراء التشخيصات المخطط لها واتخاذ التدابير الوقائية والعلاجية.
يعتمد عمل الدورة الدموية بين الأم والطفل على عمل الشريان السري والأوردة والمشيمة. الشرايين الرحمية قادرة على الانقباض ، مما يقطع تدفق الدم بسبب سماكة طبقة العضلات الموجودة بها. يتم توفير هيكل الشريان الرحمي لتقليل فقدان الدم أثناء الحيض.
خلال فترة الحمل لمدة 4-5 أسابيع ، أثناء فترة حمل البويضة ، تختفي الطبقة العضلية في الشرايين بفعل الهرمونات. في الأسبوع 16 ، يحدث تحول آخر في الشرايين ، يتم خلالها فتح الشرايين لملء مستمر بالدم.
ماذا يحدث في الشرايين:
- اتصال تدفقين من اتجاهات مختلفة ؛
- نشر المواد اللازمة لنمو الطفل ؛
- إثراء تدفق دم الجنين بالأكسجين والمواد المفيدة التي تجلبها الدورة الدموية للأم.
يقع جزء من عمل الدورة الدموية على شرايين وأوردة الحبل السري. يتدفق الدم عبر الشرايين إلى الطفل ، وعبر الوريد يعود إلى المشيمة. يؤدي انتهاك تدفق الدم إلى الجنين إلى تثبيط نمو أعضاء الطفل ، ويشكل خطراً على صحته.
لماذا يمكن أن تتعطل الدورة الدموية
أسباب قصور المشيمة (ضعف الدورة الدموية بين الأم والطفل):
- انخفاض المشيمة(ربط المشيمة بجدار الرحم السفلي أو "المنزاحة"). الطبقة العضلية الرقيقة في الجزء السفلي من الرحم غير قادرة على توفير تدفق دم كافٍ للجنين. إذا لم يكن هناك هجرة للمشيمة (تقدم في الجزء العلوي من الرحم) ، فإن الوضع يهدد بتفاقم الحالة المرضية.
- التسمم المتأخر للحوامل.وهو يؤثر على الأوعية الدموية الصغيرة للرحم مما يعطل عمليات الدورة الدموية.
- انخفاض مستويات الهيموجلوبين أو فقر الدم.تتسبب هذه الحالة في تسارع ضربات القلب لدى الأم ، مما يؤدي إلى تغيير الدورة الدموية الطبيعية في الدائرة المشيمية الرحمية.
- عدم توافق العامل الريصيدم الأم والطفل مما يسبب فقر الدم لدى الجنين وصراع مناعي.
- ضغط دم مرتفعفي الأم بسبب مشاكل في القلب ، وتشكيل الانتفاخ ، والضغط.
- أمراض الشرايين السرية، على سبيل المثال ، وجود شريان سري واحد فقط.
- حمل متعددتتطلب المزيد من العناصر الغذائية.
تساهم بعض أمراض الأم في انتشار الأمراض ، وعلى وجه الخصوص:
- الالتهابات الحادة التي يمكن لمسببات الأمراض منها اختراق المشيمة ؛
- عيب في الرحم (رحم ذو قرنين ، له حاجز في المنتصف ، يقسمه إلى نصفين). يستمر نمو الجنين في واحد منهم فقط. التهديد هو عامل الضغط للجنين المتنامي وانتهاك تدفق الدم المتجه إليه. في مثل هذه الحالات ، غالبًا ما يكون هناك انتهاك لتدفق الدم في الرحم على اليسار 1 أ أو على اليمين.
- داء السكري. يؤثر على جدران أوعية الرحم.
- انحرافات في ظهارة الرحم (بطانة الرحم).
- أورام الرحم. يحدد حجم الورم الحميد (الأورام الليفية) مدى معاناة الجنين من نقص إمدادات الدم. كلما كبرت الأورام الليفية ، زاد خطر الفشل. التغييرات في الخلفية الهرمونية ، الناجمة عن الحمل ، تحفز نمو الأورام. يتطلب وجود هذا المرض مراقبة مستمرة لإمدادات الدم في الرحم.
العواقب المحتملة
تؤدي الانحرافات الخطيرة لتدفق الدم في المشيمة إلى تشوهات الجنين ووفاته. ينقسم فشل الدورة الدموية إلى عدة مراحل. تمثل الانحرافات من الدرجة الثانية والثالثة أكبر خطر.

الإجابة على سؤال ما إذا كان هذا أمرًا خطيرًا هي إحصائيات الوفيات في فترة ما حول الولادة ، والتي وفقًا لها تسبب أمراض تدفق الدم من الدرجة الثانية في وفاة 13 ٪ من الأطفال الذين تزيد أعمارهم عن 22 أسبوعًا. المرحلة الثالثة تسبب الوفاة في 48٪ من الحالات. يساعد العلاج في الوقت المناسب والولادة في حالات الطوارئ عن طريق الولادة القيصرية على تقليل هذه المؤشرات.
ينعكس نمو الطفل في ظروف قصور المشيمة في حالته الجسدية والعقلية في فترة ما بعد الولادة.
ما هو الخطر على الجنين
الخطر الرئيسي لقصور المشيمة لتزايد الفتات هو نقص الأكسجة.
عواقب نقص الأكسجين:
- نقص وزن الطفل (تأخر النمو داخل الرحم) ؛
- انتهاك لعملية تكوين الأعضاء الداخلية.
- فشل في التوازن الحمضي القاعدي وتكوين الإلكتروليتات ؛
- تطور عدم التوازن الهرموني والفشل في النظام الهرموني.
- نقص "مستودعات الدهون".
الانحراف الشديد لتدفق الدم في المشيمة واختلال المشيمة يهدد الطفل بالموت ، مما يؤدي إلى إنهاء الحمل.
درجات ضعف تدفق الدم
هناك ثلاث مراحل لانحراف الدورة الدموية بين الأم والطفل عن المعتاد:
ط- التغييرات في هذه المرحلة لا تشكل خطرا جسيما على الطفل ويتم تعويضها ، أي أن هناك انحرافا في تدفق الدم الشرياني مع الحفاظ على تدفق الدم في أوعية الحبل السري والعكس صحيح. يتطور الطفل بشكل طبيعي. تنقسم المرحلة إلى نوعين من التغييرات التي لها كود خاص بها:
الدرجة 1 أ - تؤثر المشاكل على شريان واحد فقط ، وتكون مؤشرات نمو الطفل طبيعية.
درجة 1 ج - لوحظ انحراف تدفق الدم عن القاعدة في أوعية الحبل السري. نوع من نقص الديناميكية تعمل فيه شرايين الرحم بشكل طبيعي. هناك كمية طبيعية من الدم في هذا الوريد.
إذا لم يتم الكشف عن مشاكل طفيفة في إمداد الجنين بالتغذية والأكسجين في الوقت المناسب ولم تتلق العلاج اللازم ، فقد تصاب المرأة الحامل بعد شهر بانحرافات في ديناميكا الدم المشيمية والرحمية من الدرجة الثانية.
ثانياً- تدهور جريان الدم يؤثر على الشرايين السرية والرحمية.
ثالثًا - التدهور الخطير للدورة الدموية في الدائرة المشيمية الرحمية ، وخطر عكس تدفق الدم في الشرايين ، ونزيف المشيمة.
يسمح لك هذا التصنيف للتشوهات الديناميكية الدموية أثناء الحمل ، الذي أنشأه التصنيف الدولي للأمراض ، بإجراء تقييم دقيق لحالة تدفق الدم والتنبؤ بالعلاج والولادة القادمة.
طرق التشخيص
لتحديد انتهاكات عمليات التمثيل الغذائي بين الطفل والأم ، يتم استخدام عدة أنواع من التشخيص لتحديد طبيعة المشكلات ودرجتها.
تشمل طرق التشخيص ما يلي:
- فحص الدم لمستوى موجهة الغدد التناسلية المشيمية والإستروجين والبروجسترون.
- إجراء الموجات فوق الصوتية
- تخطيط القلب (CTG) ؛
- قياس دوبلر.
التشخيص الأكثر دقة وتحديد درجة الانتهاكات يسمح بتصوير دوبلروغرافي. تعمل هذه الطريقة على إصلاح الانحرافات الصغيرة عن القاعدة وهي آمنة تمامًا للمرأة الحامل وطفلها. تسمح نتائج الموجات فوق الصوتية دوبلر للمتخصصين بالتنبؤ بمسار الحمل الإضافي ، واختيار الأساليب العلاجية اللازمة. على شاشة الجهاز ، يمكنك رؤية صورة ملونة رسومية لتدفق الدم.
يسمح لك التشخيص بالموجات فوق الصوتية بتحديد المراسلات بين حجم الفتات وتطور الأعضاء بالنسبة لعمرها. يتم التخطيط لعملية الحمل ثلاث مرات لمدة 12 و 20 و 32 أسبوعًا. ستسمح هذه الطريقة ، دون الإضرار بالطفل والأم ، بتقييم مدى توافق حجم العصعص الجداري مع عمر الحمل ، وكذلك تطور أعضائها الداخلية ، ديناميكا الدم المشيمية.
يسمح لك تخطيط القلب بالاستماع إلى نبضات قلب الطفل وتقييم معدل ضربات القلب والتباين في مستوى المعدل الأساسي. يتم فحص البيانات المسجلة بواسطة الجهاز مقابل الجدول. وفقًا لجدول النتائج ، يتم تعيين درجة لـ CTG. يتوافق التطور الطبيعي للطفل مع 8-10 نقاط من تخطيط القلب.
يتم التشخيص بطريقة مخططة ، ولا ينصح بتخطيها بشكل قاطع للحوامل.
يمكن للمرأة الحامل أن تلاحظ علامات الانتهاك ، لكنها غالبًا ما تشير إلى مرحلة خطيرة من علم الأمراض. يمكن تنبيه الأم الحامل بانخفاض أو زيادة نشاط حركات الطفل. عند الفحص من قبل طبيب التوليد وأمراض النساء ، يلاحظ الطبيب تسارع ضربات قلب الجنين. علامة مقلقة هي التناقض بين حجم البطن وعمر الحمل الفعلي (باستثناء الحالات التي تتعلق ببنية جسم المرأة).
علاج الاضطرابات
يتم تحديد أساليب العلاج حسب درجة علم الأمراض التي يتم تحديدها باستخدام طرق التشخيص. من الممكن إنقاذ الحمل ومستوى الخطر على الجنين في مراحل من I - IV. مشاكل تدفق الدم في المشيمة 1 ب درجة قابلة للعلاج. لا يوجد أي تهديد للصحة والتطور الطبيعي للفتات. تشير مراجعات نتائج العلاج لهذا المرض إلى تحسن واتجاه إيجابي عام والقضاء على احتمال الانتقال إلى الدرجة الثانية.
تتطلب الدرجة الثانية من الانحراف مراقبة مستمرة لحالة الطفل. يعتبر العلاج عليه غير فعال.
المرحلة الثالثة من الخلل الوظيفي تتطلب الولادة الجراحية العاجلة.
يهدف العلاج الباثولوجي إلى الحفاظ على الضغط في الأوعية ، وتطبيع تدفق الدم ، وتقليل نبرة الرحم ، واستقرار الحالة النفسية والعاطفية للأم ، وتطبيع عمل الجهاز القلبي الوعائي.
علاج طبي:
- تساعد المستحضرات التي يتم تصنيعها من النشويات والتي يمكنها الاحتفاظ بالسوائل في الأوعية على تحسين تدفق الدم. وتشمل هذه Infukol و Stabizol.
- يعمل Actovegin و Pentoxifylline على تحسين عمليات دوران الأوعية الدقيقة.
- الأدوية التي تخفف من تشنج الأوعية الدموية تقضي على فرط توتر الرحم ، وتسهل عمليات دوران الأوعية الدقيقة.
- لتقليل درجة نقص الأكسجة ، تأخذ النساء Mange B6 ، كبريتات المغنيسيوم.
- يساعد فيتامين هـ ، توكوفيرول على القضاء على عواقب نقص الأكسجين على الطفل. أنها تساعد على إزالة منتجات التسوس بعد نقص الأكسجة ، وتحسين حالة الفتات.
- إذا كان سبب المرض هو الأورام الليفية الرحمية ، يتم وصف Curantyl ، مما يقلل من احتمالية حدوث جلطات الدم وله تأثير إيجابي على ديناميكا الدم.
- يستخدم Cocarboxylase لاستعادة تنفس الأنسجة.
يتم تنفيذ مسار العلاج مرتين. يتم وصف العلاج الأول في وقت اكتشاف علم الأمراض ، والعلاج التالي لمدة من اثنين وثلاثين إلى أربعة وثلاثين أسبوعًا. إذا كان اضطراب الدورة الدموية خطيرًا ، في هذا الوقت يحدد طبيب التوليد وأمراض النساء وقت وطريقة الولادة. يشار إلى الولادة الطبيعية للمرأة الحامل فقط مع مشاكل ديناميكا الدم من الدرجة الأولى. في حالات أخرى ، يوصى بالولادة الطارئة أو المخطط لها بعملية قيصرية ، اعتمادًا على شدة التشوهات.

إذا تم الكشف عن المرحلة 2-3 من علم الأمراض ، لا يتم تنفيذ العلاج الدوائي المحافظ. يتم العلاج الجراحي عن طريق الولادة. في عمر الجنين حتى 32 أسبوعًا ، يقوم الخبراء بتقييم مدى بقائه وحالته. يتم وضع الطفل حديث الولادة في حاضنة حيث يقوم أطباء حديثي الولادة وغيرهم من المتخصصين بمراقبة حالته ومزيد من تطوره.
يتخذ الطبيب جميع القرارات المتعلقة بكيفية تحسين ديناميكا الدم بمساعدة الأدوية. يهدد تناول الأدوية غير المنضبط بشكل مستقل زيادة تطور علم الأمراض وإنهاء الحمل.
ما يجب القيام به لمنع علم الأمراض - تدابير وقائية
أفضل إجراء وقائي لعلم ديناميكا الدم بين جسم الأم والطفل النامي هو الالتزام بمبادئ نمط الحياة الصحي. يجب التخلي تمامًا عن العادات السيئة التي كانت لدى المرأة قبل الحمل.
من العوامل المهمة في النمو الصحي للطفل التغذية السليمة المتوازنة للأم ، واستخدام الأطعمة الغنية بالفيتامينات والمعادن ، وكذلك العناصر النزرة التي تعمل على تحسين أداء الجهاز القلبي الوعائي.
تحتاج المرأة الحامل إلى مراقبة كمية السوائل التي تستهلكها ، وكذلك الانتباه إلى حالتها الصحية ، والتأكد من عدم وجود تورم في الأطراف ، وتسمم الحمل.
يساعد أداء تمارين الجمباز البسيطة في الحفاظ على صحة جيدة وعمل مثالي لجميع أجهزة الجسم للأم الحامل.
ما يهم في الوقاية من الأمراض هو المعدل الذي تكتسب فيه المرأة الوزن أثناء الحمل. يجب أن يتوافق مع الوزن الأولي للمرأة قبل الحمل ، وهيكل جسدها وعمر الحمل. تجاوز القاعدة غير مرغوب فيه.
يعتبر التسجيل في الوقت المناسب أهم التدابير الوقائية ، وتنفيذ جميع طرق البحث التشخيصية المخطط لها لاكتشاف التشوهات في إمداد دم الطفل ، بالإضافة إلى التكتيكات المعدلة في الوقت المناسب لمراقبة الحمل والولادة.
استنتاج
تخضع حالة تدفق الدم في المشيمة والحبل السري أثناء الحمل للمراقبة الإلزامية من قبل طبيب التوليد وأمراض النساء أثناء مراقبة الحمل.
يجب أن تكون الأم الشابة في المستقبل حساسة لأي تغيرات في حالتها ونشاط الطفل الحركي ، وألا تتجاهل التشخيصات المخطط لها وتلتزم بأساليب العلاج التي يصفها الأخصائي إذا كانت تعاني من مشكلة المرحلة 1 ب في إمدادات الدم من المشيمة. من الأهمية بمكان في حل الموقف موقف الأم الإيجابي والتزامها بمبادئ أسلوب الحياة الصحي.
خلال هذه الفترة ، من المهم للغاية التحكم في صحة الأم والطفل الذي لم يولد بعد ، وعمل أجهزتهما وأنظمتهما. إحدى الدراسات المهمة التي يجب على الأطباء إجراؤها هي تحليل تدفق الدم أثناء الحمل. يشير هذا إلى تدفق الدم في الجنين والرحم. في الواقع ، وفقًا للإحصاءات ، فإن السبب الرئيسي لموت الجنين المبكر هو انتهاك الدورة الدموية التي تربط الرحم بالمشيمة.
تغذيه قشرة الجنين وهي مسؤولة عن توصيل الأكسجين إليه وإزالة النفايات في الوقت المناسب. تعمل المشيمة كحلقة وصل بين نظام الأوعية الدموية للأم ، بما في ذلك الدورة الدموية للرحم والجنين والمشيمة. يتم فصل هذه الأنظمة بواسطة قسم لا يسمح لها بالاختلاط. تعمل المشيمة كعقبة لا تستطيع البكتيريا والمركبات الضارة التغلب عليها. في بعض الأحيان ، بسبب عوامل مختلفة ، قد يظهر قصور المشيمة. نتيجة لذلك ، يصبح نشاط المشيمة صعبًا. هذا لا يسمح لجسم الطفل ووالدته بإجراء عملية التمثيل الغذائي بشكل طبيعي.
ما سبب اضطراب تدفق الدم في الرحم؟
قد تتعطل الدورة الدموية في هذا العضو بسبب زيادة الضغط أو الإصابة بعدوى داخلية. قد يكمن السبب أيضًا في نقص الأكسجين لدى الجنين.
تدفق الدمفي الرحم أثناء الحملبحاجة إلى تشخيص. يتم ذلك عادةً باستخدام الموجات فوق الصوتية ثلاثية الأبعاد المسماة دوبلر. بهذه الطريقة ، يمكنك عرض الأوعية في صورة ثلاثية الأبعاد.
جعلت هذه التقنية من الممكن تحسين تشخيص أمراض الحمل ، واكتشاف النزيف داخل المشيمة وتقييم تشوهات القلب ، ببساطة عن طريق مراقبة تدفق الدم. هذه دراسة مهمة للغاية تسمح لك برؤية العيوب المختلفة حتى في أصغر الأوعية التي تتكون منها الأوعية الدموية الدقيقة. باستخدامه ، يمكنك بسهولة مراقبة عملية تطور وتكوين تدفق الدم داخل المشيمة ، وكذلك التحكم في تدفق التغذية والأكسجين إلى الكائن الحي النامي.
مع اختراع هذه الطريقة ، أصبح من الممكن الآن اكتشاف المضاعفات في وقت مبكر. يمكنك الآن تصحيحها أو معالجتها على الفور ولن يضيع الوقت. هذا يساعد على تجنب الاضطرابات في تدفق الدم للجنين والأمراض الأخرى ذات الصلة.
اضطرابات الدورة الدموية عند النساء الحوامل
هذه الانتهاكات من ثلاث درجات ، حسب شدتها. يمكن أن تكون انتهاكات الدرجة الأولى من نوعين:
- 1A - أخف شكل ، فيه تدفق الدمبين الرحم والمشيمة أثناء الحمل. في الوقت نفسه ، يتم الحفاظ على الدورة الدموية بين الجنين والمشيمة. السبب الرئيسي لهذا المرض هو العدوى.
- 1B - حدوث أمراض في تدفق الدم الذي يربط الجنين بالمشيمة ، بينما يتم الحفاظ على تدفق الدم بين الرحم والمشيمة.
في حالة انتهاك الدرجة الثانية ، يوجد بالفعل في كل من نظامي تدفق الدم ، لا يلاحظ أي تغييرات أساسية.
مع انتهاكات من الدرجة الثالثة ، قد تظهر عيوب في الدورة الدموية التي تربط الرحم بالجنين.
إذا تم تشخيص الدرجة الأولى من الاضطرابات ، بسبب الاكتشاف السريع لعلم الأمراض وعلاجها الصحيح ، فإن وفيات الأجنة نادرة جدًا. الدرجة الثانية تؤدي إلى وفاة الجنين في 13٪ من الحالات ، والثالثة - في 46٪ من الحالات.
تساعد تشخيصات دوبلر على إثبات أن علاج قصور المشيمة عند النساء الحوامل المصابات باضطرابات الدورة الدموية من الدرجة الثالثة لم يؤد إلى نتيجة مرضية. في الولادات التقليدية ، هناك معدل مرتفع لوفيات الأجنة بحوالي 50٪. ومع ذلك ، مع الولادة القيصرية ، يمكن تجنب نتيجة مميتة.
اجراءات وقائية
يجب على أي امرأة تنتظر ولادة طفل أن تفهم أن حالة الأم تنتقل إليه. لذلك ، يجب أن تراقب حالتها الجسدية والعاطفية. هذه هي أفضل طريقة لمنع حدوث مضاعفات.
يجب أن يتكون النظام الغذائي للمرأة الحامل من أطعمة غنية بالفيتامينات والعناصر الدقيقة والعناصر الدقيقة ، وتحتوي أيضًا على البروتينات والكربوهيدرات والدهون بالكمية والنسبة المناسبة. إذا كانت المرأة لا تعاني من وذمة خلال هذه الفترة ، فإنها تحتاج إلى شرب سائل بكمية 1 لتر أو 1.5 لتر.
من المهم جدًا مراقبة التغيرات في الوزن. من المعروف أنه بحلول وقت الولادة ، يجب ألا يزيد الوزن بأكثر من عشرة كيلوغرامات. هناك مجموعة خطر تحتاج إلى استخدام الأدوية والأدوية الوقائية. يمكن لهذه الأساليب أن تمنع مشاكل الدورة الدموية بين الرحم والمشيمة ، كما تقوي العلاقة بين الأم والجنين. لتقليل احتمالية وفاة الجنين أثناء الولادة ، تساعد المنهجية المصححة في الوقت المناسب لتنفيذها جنبًا إلى جنب مع العلاج الدوائي. لكن هذا لا يستبعد تمامًا خطر الإصابة بمضاعفات خطيرة من الجهاز العصبي.
علاج او معاملة
قد يصف الطبيب مجموعة من الإجراءات العلاجية في حالة فشل تدفق الدم. هذا سوف يساعد في تجنب المضاعفات. تشمل مجموعة المخاطر النساء اللائي أجهضن أو لديهن أمراض في الجهاز التناسلي. يحتاجون إلى المراقبة واستخدام العوامل الوقائية ، والتي تعتمد على درجة اضطراب تدفق الدم.
اعتمادًا على ما تشعر به المرأة نفسها وأسباب الانتهاكات ، يتم استخدام الأدوية التي يمكن أن تقلل من نبرة الرحم وتحسن الدورة الدموية. يمكن أيضًا استخدام عوامل توسع الأوعية أو الأدوية لتحسين تخثر الدم.
- مركب أعراض يتطور أثناء الحمل بسبب اضطراب في وظائف المشيمة أو التغيرات الشكلية التي تحدث في بنيتها. من جانب الأم ، قد تكون العيادة غائبة. على خلفية علم أمراض التوليد ، يحدث نقص الأكسجة الجنيني ، ويتجلى ذلك من خلال زيادة أو تباطؤ في معدل ضربات القلب ، وانخفاض في النشاط. يتم تشخيص اضطرابات تدفق الدم في الرحم عن طريق الموجات فوق الصوتية ، CTG ، قياس دوبلر. يتم العلاج في المستشفى بطريقة تحفظية باستخدام الأدوية التي تعمل على تحسين ديناميكا الدم في أوعية المشيمة.
أسباب ضعف تدفق الدم في الرحم
يحدث انتهاك لتدفق الدم في الرحم نتيجة للتكوين غير السليم للطبقة الزغبية من أغشية الجنين حتى أثناء زرع المشيمة أو نتيجة لتأثير العوامل السلبية على جسم الأم التي تسبب اضطرابات الدورة الدموية في المشيمة الطبيعية . يتمثل التسبب في المرض في عدم كفاية نضح الرحم المشيمي ، مما يؤدي إلى عدم كفاية إمدادات الأكسجين للجنين. نتيجة لذلك ، يؤدي انتهاك تدفق الدم في الرحم إلى إحداث آلية تغييرات نقص الأكسجين التي تساهم في تأخير نمو الجنين.
يمكن أن تؤدي الأسباب الداخلية والخارجية إلى حدوث انتهاك لتدفق الدم في الرحم. المجموعة الأولى تشمل العوامل التي تؤثر على جسد الأم المستقبلية من الداخل. لوحظ خطر الإصابة بعلم الأمراض إذا كانت المرأة مصابة بداء السكري وأمراض الكلى والقلب والأوعية الدموية ، على خلفية ضعف الغدة الدرقية. يساهم تكوين انتهاك لتدفق الدم في الرحم في تاريخ الولادة المثقل - تسمم الحمل المتأخر ، والتهديدات بالانقطاع ، والإجهاض المتعدد والإجهاض ، والأورام الحميدة في الرحم. لوحظ وجود مخاطر عالية من اضطرابات الدورة الدموية على خلفية الحمل مع تضارب الريس ، وكذلك إذا كان المريض يعاني من العقم.
غالبًا ما يحدث انتهاك لتدفق الدم في الرحم على خلفية الاضطرابات الوراثية في الجنين وفي وجود تشوهات خلقية في الجهاز التناسلي للأم (مع رحم ثنائي أو رحم سرج ، أقسام في تجويف العضو). توجد أيضًا احتمالية لأمراض الولادة مع العدوى الجنسية ، وكذلك إذا كان المريض مصابًا بأمراض فيروسية ، مثل الأنفلونزا ، والسارس. العوامل الخارجية التي تساهم في انتهاك تدفق الدم في الرحم تشمل العمل في الصناعات الخطرة ، وتعاطي المخدرات والكحول ، والتدخين. كما أن التغذية السيئة لها تأثير سلبي. تشمل مجموعة المخاطر لتطوير ضعف تدفق الدم في الرحم ، النساء دون سن 18 عامًا وأكثر من 35 عامًا. إن خطر ديناميكا الدم غير الطبيعية موجود مع إجهاد مستمر ومجهود بدني مكثف.
تصنيف اضطرابات تدفق الدم في الرحم
اعتمادًا على توطين التغيرات المرضية في التوليد ، هناك عدة درجات من شدة انتهاكات تدفق الدم في الرحم:
- 1 أ- يتميز باضطراب في ديناميكا الدم بين الرحم والمشيمة ، بينما تدخل كمية كافية من المغذيات للطفل.
- 1 ب- تحدث اضطرابات الدورة الدموية في دائرة "الجنين-المشيمة".
- 2 درجة- لوحظ حدوث انتهاك لتدفق الدم في الرحم في دائرة "الجنين-المشيمة-الأم" ، ومع ذلك ، يتم التعبير عن نقص الأكسجة بشكل طفيف.
- 3 درجة- مصحوبًا باضطراب خطير في مؤشرات الدورة الدموية ، يمكن أن يؤدي إلى وفاة الطفل أو الإجهاض التلقائي.
بالنظر إلى عمر الحمل ، حيث يوجد انتهاك لتدفق الدم في الرحم ، يمكن تمييز الأنواع التالية من علم الأمراض:
- الأولية- يحدث في الثلث الأول من الحمل ، وعادة ما يتطور على خلفية الانغراس غير الطبيعي ، أو اضطرابات في تكوين المشيمة أو الالتصاق بها.
- ثانوي- يتم تشخيصه بعد 16 أسبوعًا من التطور الجنيني ، كقاعدة عامة ، بسبب عوامل خارجية سلبية أو الحالة الصحية للأم.
أعراض ضعف تدفق الدم في الرحم
تعتمد المظاهر السريرية لضعف تدفق الدم في الرحم على شدة الشذوذ التوليدي. من جانب الأم ، لا يتم دائمًا ملاحظة العلامات المرضية. قد يصاب المريض بتسمم الحمل ، وغالبًا ما يكون هناك خطر حدوث إجهاض أو ولادة مبكرة ، مصحوبة بألم في البطن ومنطقة الفخذ. قد يكون هناك مخاط دموي من الجهاز التناسلي. على خلفية انتهاك تدفق الدم في الرحم ، يتم تنشيط نشاط النباتات الانتهازية ، وغالبًا ما يحدث التهاب القولون. يمكن أن تؤدي مضاعفات ضعف تدفق الدم في الرحم إلى إصابة الجنين بالعدوى داخل الرحم.
يكون انتهاك تدفق الدم في الرحم أكثر وضوحًا من جانب الطفل. في بعض الحالات ، قد تشك المريضة نفسها في وجود علامات على نقص الأكسجة لدى الجنين. تتجلى الحالة المرضية من خلال انخفاض النشاط الحركي للطفل. أثناء الفحص ، يكشف طبيب التوليد وأمراض النساء عن زيادة أو نقصان في معدل ضربات القلب لدى الطفل ، وهو أيضًا علامة موثوقة على حدوث انتهاك لتدفق الدم في الرحم. يمكن أن يسبب نقص المغذيات انفصال المشيمة المبكر. في الوقت نفسه ، تتدهور حالة المرأة والجنين بسرعة ، وقد ينشأ خطر على الحياة.
تشخيص وعلاج اضطرابات جريان الدم في الرحم
من الممكن تحديد حدوث انتهاك لتدفق الدم في الرحم أثناء الفحص بالموجات فوق الصوتية. يتضح وجود علم أمراض التوليد من خلال علم أمراض المشيمة وتأخر نمو الجنين داخل الرحم ، والذي يتجلى من خلال التناقض بين حجم الأجزاء التشريحية وعمر الحمل. من الممكن تقييم درجة انتهاك تدفق الدم في الرحم باستخدام تصوير دوبلر. يستخدم CTG لتقييم وظائف نظام القلب والأوعية الدموية للطفل. علامة مميزة هي عدم انتظام دقات القلب أو بطء القلب ، والتي نشأت على خلفية نقص الأكسجة.
يتم علاج اضطرابات تدفق الدم في الرحم في المستشفى. يظهر للمريض الراحة في الفراش ، واستبعاد الإجهاد والنشاط البدني المكثف. يتكون العلاج المحافظ من استخدام الأدوية لتخفيف اضطرابات تدفق الدم في الرحم وتحسين الأوكسجين لدى الجنين. تستخدم أيضًا العوامل والعوامل المضادة للصفيحات التي تعمل على تحسين تغذية أنسجة المخ. في حالة انتهاك تدفق الدم في الرحم ، يشار إلى استخدام الفيتامينات وحاصرات قنوات الكالسيوم. هذا الأخير يستخدم للقضاء على فرط توتر الرحم.
في حالة انتهاك تدفق الدم في الرحم ، تهدف جميع جهود المتخصصين إلى إطالة أمد إدارة الحمل حتى 37-38 أسبوعًا. مع مراعاة الفعالية الكافية للعلاج الدوائي بعد 4 أسابيع ، يتم نقل المريض إلى العيادة الخارجية. إذا لم يكن من الممكن التعامل مع علامات ضعف تدفق الدم في الرحم واستمرت حالة الجنين في التدهور ، يتم إجراء الولادة المبكرة عن طريق الولادة القيصرية الطارئة. إذا استمر الحمل حتى 38 أسبوعًا ، يمكن أن تحدث الولادة بشكل طبيعي. في الفترة الثانية ، يشار إلى استخدام الاستخراج بالشفط للجنين أو استخدام ملقط التوليد. في حالة حدوث انتهاك لتدفق الدم في الرحم على خلفية أمراض أخرى ، تخضع الأم لعملية قيصرية مخططة في غضون 38 أسبوعًا.
التنبؤ والوقاية من اضطرابات تدفق الدم في الرحم
يسمح العلاج في الوقت المناسب لضعف تدفق الدم في الرحم للمرأة بإطالة حملها إلى 37 أسبوعًا من الحمل وتلد طفلًا يتمتع بصحة جيدة. في الشكل الأساسي لعلم الأمراض ، من الممكن موت الجنين داخل الرحم أو الإجهاض التلقائي. تتمثل الوقاية من انتهاكات تدفق الدم في الرحم في القضاء على الأمراض خارج التناسلية حتى قبل لحظة الحمل ، والتسجيل المبكر مع طبيب التوليد وأمراض النساء وتنفيذ جميع توصياته. يجب على المرأة الحامل الالتزام بنظام غذائي متوازن ، والتخلي عن العادات السيئة ، والتوتر والعمل البدني الشاق. كما أن القضاء على جهات الاتصال مع المصادر المحتملة للعدوى يقلل أيضًا من احتمالية حدوث انتهاك لتدفق الدم في الرحم.
يصاحب الحمل تغيرات مختلفة في جسم المرأة تهدف إلى النمو الكامل للطفل. هناك تكيف للعديد من العمليات والأنظمة مع ظروف الوجود الجديدة ، وتلاحظ المرأة ظهور أحاسيس لم تكن معروفة من قبل. أي أم حامل تريد أن يولد الطفل بصحة جيدة ، وبطبيعة الحال تشعر بالقلق بشأن حالته إذا تم اكتشاف أي انتهاكات.
العامل الرئيسي الذي يدعم نمو الطفل وتطوره داخل الرحم هو تدفق الدم بين الرحم والجنين (MPKF). هذا نظام معقد يدعم المسار الطبيعي للحمل. إذا كان تدفق الدم في الرحم مضطربًا ، فإنهم يتحدثون عن قصور المشيمة. إنه أمر خطير ، أولاً وقبل كل شيء ، عن طريق الإجهاض ، والعواقب السلبية الأخرى لهذه الحالة المرضية للأم والطفل في المستقبل ليست غير شائعة.
يجب الكشف عن نقص تدفق الدم عبر المشيمة في الوقت المناسب ، ويجب عدم تأجيل الإجراءات العلاجية.
الأسباب
إن انتهاك ديناميكا الدم بين الجنين وجسم المرأة ناتج عن العديد من العوامل. وهي تؤثر على المشيمة أثناء تكوينها وفي وقت لاحق أثناء الحمل. وفقًا لذلك ، يتم تمييز قصور الدورة الدموية الأولي والثانوي. نتيجة لذلك ، هناك انتهاك لجميع وظائف المشيمة ، كعضو منفصل: النقل ، والتمثيل الغذائي ، والحماية ، والمناعة ، والغدد الصماء. يحدث هذا من خلال الشروط التالية:
- أورام الرحم.
- التشوهات الهيكلية.
- عيوب وراثية.
- الاضطرابات الهرمونية.
- عواقب الإجهاض.
- تسمم متأخر.
- أمراض معدية.
- تصلب الشرايين ، تجلط الدم.
- مرض مفرط التوتر.
- داء السكري.
- أمراض الغدة الدرقية والغدة الكظرية.
في أغلب الأحيان ، يكون لدى المرأة عامل خطر أساسي يمكن أن يسبب قصور المشيمة. غالبًا ما يكون هناك مزيج من عدة حالات مماثلة عند الحمل.
لتحديد أسباب ضعف تدفق الدم في المشيمة ، من الضروري إجراء فحوصات دورية في مراحل مختلفة من الحمل.
أعراض
كل علم أمراض له صورته السريرية الخاصة ، والتي تتيح لك التوصل إلى نتيجة أولية. يتجلى قصور الدورة الدموية من خلال التغيرات في جميع وظائف المشيمة ، ونتيجة لذلك ، يعاني الجنين بشكل رئيسي. يتلقى جميع العناصر الغذائية والأكسجين بكميات غير كافية ، وقد يتباطأ إفراز منتجات التمثيل الغذائي. هناك علامات على نقص الأكسجة الجنينية ، مما يؤدي إلى تأخر النمو داخل الرحم. نتيجة لذلك ، يتم ملاحظة الأعراض التالية:
- تسارع ضربات القلب.
- زيادة النشاط ثم تقليله.
- تضارب حجم البطن مع عمر الحمل.
كقاعدة عامة ، تظهر هذه العلامات بشكل غير معوض من قصور المشيمة. إذا كان انتهاك تدفق الدم له درجة 1 أ أو 1 ب ، تم اكتشافه أثناء الفحص في الوقت المناسب ، فلا توجد أعراض محددة حتى الآن ، حيث يتم تعويض ديناميكا الدم.
تصنيف
تعتمد الأعراض على شدة التغييرات في MBPC ، والتي يتم تسجيلها أثناء فحص إضافي. على أساس الفحص السريري وأمراض النساء ، من المستحيل التأكد من هذا ، ومع ذلك ، فمن الممكن بشكل أولي الحكم على ديناميكا الدم من البيانات غير المباشرة. لذلك فإن ضعف تدفق الدم أثناء الحمل يصنف حسب الدرجة:
- الدرجة 1 أ - تؤثر التغييرات فقط على الجزء المشيمي الرحمي من تدفق الدم.
- 1 ب درجة - فقط تدفق الدم من الجنين إلى المشيمة يضعف.
- الدرجة 2 - تتعلق الانتهاكات بجميع عمليات الدورة الدموية ، لكن تدفق الدم الانبساطي لا يزال محفوظًا.
- الدرجة 3 - حالة يكون فيها تدفق الدم من الجنين إلى المشيمة اضطرابات خطيرة مع الحفاظ على أو تغيير ديناميكا الدم المشيمة للرحم.
يعتمد هذا التصنيف على النسبة بين سرعة الرحم وتدفق الدم في السرة. بالإضافة إلى ذلك ، يتم عزل الانتهاكات وفقًا للفروع الفردية للشريان الوارد.
علامات ضعف تدفق الدم من الجنين قد لا تكون ملحوظة للمرأة ، ولكن يجب على الطبيب الانتباه لها.
تأثيرات
يعتبر قصور المشيمة خطرا على نمو الجنين. لذلك ، فإن مضاعفات الولادة الرئيسية تتعلق فقط بحالة الطفل الذي لم يولد بعد. يتم التعبير عن الخطر الأكبر من خلال اضطرابات تدفق الدم ، والتي يمكن أن يكون لها مسار مزمن وحاد. في هذا السياق ، لم يتم ذكر درجات 1 أ و 1 ب من اضطرابات الدورة الدموية ، باعتبارها الأقل اعتدالًا.
انفصال المشيمة
يمكن أن تحدث الاضطرابات المفاجئة لتدفق الدم عن طريق الصدمة أو الجلطة أو انسداد الشريان الرحمي. ثم تنشأ حالة عندما تتقشر المشيمة في إحدى المناطق. اعتمادًا على موقعه ، يستمر علم الأمراض وفقًا للنوع المركزي أو المحيطي. في هذه الحالة ، تظهر الأعراض التالية:
- ألم في منطقة الانفصال.
- نتوء موضعي لجدار الرحم.
- قضايا دموية.
- تدهور الجنين.
إذا سارت الانفصال حسب النوع المركزي ، فقد لا يكون هناك أي إفرازات خارجية على الإطلاق ، ومع ذلك ، يتسرب الدم إلى جدار الرحم ، مما يؤدي إلى فقدانه للانقباض. هذا محفوف بالنزيف الوهني وتجلط الدم المنتشر (DIC).
عندما تكون مضاعفات المشيمة خفيفة ، يمكن القضاء عليها بالعلاج المناسب.
إجهاض
بدوره ، يتسبب انفصال المشيمة في الإجهاض التلقائي أو الولادة المبكرة ، والتي يتم تضمينها في مفهوم الإجهاض. من الواضح أن هذا موقف تخاف منه جميع النساء ، لأن فقدان الطفل هو أسوأ شيء يمكن أن يحدث خلال هذه الفترة. ثم تنكشف العلامات الآتية:
- ألم في أسفل البطن ، في العجز ، في المستقيم.
- إفرازات دموية متفاوتة الشدة.
- كثرة التبول.
- ارتفاع ضغط الدم في الرحم.
- توسع تدريجي لعنق الرحم.
إذا توقفت العملية في مرحلة التهديد ، فيمكن إنقاذ الطفل. ولكن عندما يتم تقشير المشيمة تمامًا ، ويتم تشخيص الإجهاض ، لسوء الحظ ، لم يعد من الممكن إصلاح شيء ما. في المستقبل ، قد يكون علم الأمراض كاملاً أو غير مكتمل. عندما تبقى أجزاء من الجنين أو الغشاء في تجويف الرحم ، هناك خطر الإصابة بالعدوى والنزيف الحاد ، والذي غالبًا ما ينتهي بصدمة نزفية أو DIC.
الحمل المجمد
بالإضافة إلى ذلك ، قد يموت الجنين ويبقى في تجويف الرحم. ثم يتم تشكيل ما يسمى بالحمل المجمد. يمكن للمرأة نفسها أن تلاحظ بعض الأعراض التي تشير إلى ما حدث:
- تتوقف حركات الجنين.
- نبضات قلبه لا يشعر بها.
- لا يزيد حجم البطن.
- بشكل دوري هناك نزيف.
- منزعج من آلام في البطن.
- ترتفع درجة حرارة الجسم.
- العدوى تنضم.
يجب إزالة الحمل المجمد. إذا لم يتم ذلك في الوقت المحدد ، فهناك خطر على حياة المرأة نفسها.
التشخيص
لتحديد انتهاكات تدفق الدم في المشيمة أثناء الحمل ، من الضروري استخدام طرق تشخيص إضافية. إنها تسمح لك بتحديد نوع ودرجة التغييرات ، وكذلك تحديد حالة الجنين. لهذا ، يتم استخدام الإجراءات التالية:
- فحص الدم للهرمونات (هرمون الاستروجين ، البروجسترون ، موجهة الغدد التناسلية المشيمية البشرية).
- إجراء الموجات فوق الصوتية.
- مخطط القلب.
- دوبلر.
يمكن أيضًا الحصول على بعض البيانات بعد فحص الطبيب - يمكن الحكم على حالة الطفل من خلال معدل ضربات القلب المحسوب أثناء التسمع. ولكن يتم الحصول على النتائج الأكثر موثوقية بعد الدراسات العملية والمختبرية.
علاج او معاملة
في حالة انتهاك تدفق الدم في الرحم بأي شدة ، يشار إلى التدابير العلاجية. يهدف هذا بشكل أساسي إلى منع تطور علم الأمراض ، في حين أن تطبيع ديناميكا الدم ، وفقًا للملاحظات ، ممكن فقط في المرحلة 1 ب. في الوقت نفسه ، يحاولون استخدام جميع الوسائل الممكنة لتحسين حالة الجنين. بالطبع ، الإجراءات المحافظة تأتي أولاً. يستخدم التدخل الجراحي فقط في حالة حدوث مضاعفات وحسب المؤشرات الحيوية. بالإضافة إلى ذلك ، يتم إعطاء أهمية كبيرة للوقاية من قصور المشيمة.
علاج اضطرابات تدفق الدم أثناء الإنجاب معقد - مسببة للأمراض وممرضة وأعراض.
علاج طبي
الوسيلة الرئيسية لتصحيح تدفق الدم في المشيمة هي استخدام الأدوية. عندما يتم الكشف عن العلامات الأولية للانتهاكات فقط ، يمكن الخضوع للعلاج في العيادة الخارجية. إذا كان القصور أكثر وضوحًا ، فإن الاستشفاء ضروري. توجد مثل هذه الحاجة أيضًا مع علم الأمراض خارج التناسل لدى المرأة. الأدوية التالية تستخدم بشكل رئيسي:
- مضادات التشنج (No-shpa ، Eufillin).
- توكوليتكس (جينبرال ، بارتوسستين).
- الأوعية الدموية (Actovegin).
- تحسين دوران الأوعية الدقيقة (Trental).
- مضادات التجمعات (كورانتيل).
- مضادات الأكسدة (إنستينون).
- الفيتامينات والعناصر النزرة (Magne B6 ، حمض الأسكوربيك).
- التمثيل الغذائي (ATP).
- Hepatoprotectors (Essentiale ، Hofitol).
كقاعدة عامة ، يوصى بالخضوع لدورتين من العلاج - فور التشخيص وفي فترة 32-34 أسبوعًا. بعد ذلك ، يتم البت في مسألة الولادة. هذا مهم بشكل خاص في اضطرابات الدورة الدموية الشديدة. إذا تم إصلاح الانتهاكات في المرحلة 1 أ أو 1 ب ، فإن الولادة تحدث بشكل طبيعي.
أثناء الحمل ، يتم استخدام الأدوية التي أثبتت جدواها فقط والتي أثبتت سلامتها وفعاليتها.
عملية
عندما يكون قصور المشيمة شديدًا ، فإن الولادة الطارئة ضرورية. في حالة عدم فعالية الإجراءات المحافظة ، حتى مع الانتهاكات الخفيفة ، يجب اتخاذ القرار في غضون يومين. في أغلب الأحيان ، يتم استخدام العملية القيصرية. إذا تم التخطيط له قبل 32 أسبوعًا من الحمل ، فأنت بحاجة إلى الانتقال من حالة الجنين وقدرته على البقاء.
عندما يكون من الضروري ذكر حدوث إجهاض تلقائي ، فمن الضروري إجراء كشط لتجويف الرحم أو استخراج الجنين بالشفط. مع الحمل المجمد ، يعتمد التدخل الجراحي على عمر الحمل وحالة المرأة.
الوقاية
لتجنب العديد من المواقف غير السارة أثناء الحمل ، بما في ذلك قصور المشيمة ، من الضروري اتباع التوصيات الوقائية. تتعلق بشكل أساسي بنمط الحياة وتتضمن المبادئ التالية:
- الطعام الصحي.
- نبذ العادات السيئة.
- مناحي في الهواء الطلق.
- القضاء على عوامل التوتر.
- تنفيذ جميع توصيات الطبيب.
- علاج الأمراض المصاحبة في الوقت المناسب.
إذا كنت تعتني بصحتك أثناء الحمل ، فيمكنك منع حدوث انتهاك لتدفق الدم في نظام الجنين والمشيمة الأم. وإذا تم الكشف عن هذا المرض ، فمن الضروري إجراء العلاج في الوقت المناسب ، والذي سينقذ الطفل.



