عرض الساق. عملية قيصرية أم لا؟ ملامح الحمل والولادة مع المجيء المقعدي للجنين
الحمل، سواء كان مخططًا له أو عفويًا، هو عملية فسيولوجية، مما يعني أنه لا يمكن التنبؤ به دائمًا. في بعض الأحيان، ما يصل إلى 35 أسبوعا، يغير الطفل وضعه عدة مرات، وفي هذه الحالة يتحدثون عن الوضع غير المستقر للجنين. ولكن بعد 35 أسبوعا، كقاعدة عامة. يتم تحديد الموقف. في معظم الحالات، يكون هذا عرضًا رأسيًا، وفي كثير من الأحيان - عرضًا للحوض، وحتى أقل - وضعًا مائلًا وعرضيًا للجنين. هذه المواقف غير القياسية هي التي سنتحدث عنها اليوم.
يتم تحديد وضع الجنين في الرحم بعدة عوامل، سواء من الأم أو من الجنين.
يتم تصنيف الحمل والولادة بجنين مؤخر على أنهما من حالات التوليد المرضية بسبب المخاطر والمضاعفات المحتملة.
أسباب المجيء المقعدي للجنين
الأم
تشوهات في تطور الرحم. وتشمل هذه التشوهات في الأعضاء التناسلية، مثل الرحم السرج، والرحم ذو القرنين، والرحم المزدوج. في بعض الأحيان يتم اكتشاف مثل هذه الحالات الشاذة لأول مرة أثناء الحمل. ويلاحظ الحمل في هذه الحالات في المجموعة المتوسطة والعالية المخاطر.
استسقاء السلى. تؤدي زيادة كمية السائل الأمنيوسي إلى خلق الظروف المسبقة لحركة الجنين المتكررة في الرحم؛ حيث ينقلب عدة مرات وقد يبقى في وضعية مقعدية. بالإضافة إلى ذلك، في حالة استسقاء السلى والمجيء المقعدي، هناك خطر كبير لتشابك الحبل السري حول عنق الجنين وجذعه.
انخفاض المياه. على العكس من ذلك، فإن انخفاض كمية السائل الأمنيوسي مقارنة بالمعدل الطبيعي يحد من حركة الجنين. عادة، يتجه الجنين برأسه إلى الأسفل عند اكتمال فترة حمله، وفي حالة قلة السائل السلوي، لا يوجد عمليًا مجال لهذا الإجراء.
تشابك الحبل السري. في بعض الأحيان يحدث التشابك بشكل عفوي. إذا كان الجنين في هذه اللحظة في وضعية مقعدية (على سبيل المثال، في الأسبوع 23-24، كما يحدث غالبًا)، فإن الثورة تكون محدودة بسبب التوتر الميكانيكي لحلقة الحبل السري.
 - الحمل المتعدد. إذا كنت لا تنتظرين طفلاً واحدًا فقط، بل توأمًا أو ثلاثة توائم، فعليك أن تكوني مستعدة لحقيقة أنه لن يولد كل الأطفال برأس. مرة أخرى، نظرًا للمساحة المحدودة للدوران، غالبًا ما ينتهي الأمر بأحد الأجنة في وضعية مقعدية. إذا جاء الجنين الأول برأسه، والثاني في وضعية مقعدية، فستتم الولادة بشكل أكثر أمانًا، حيث يتمكن الطفل الأول من توسيع قناة الولادة.
- الحمل المتعدد. إذا كنت لا تنتظرين طفلاً واحدًا فقط، بل توأمًا أو ثلاثة توائم، فعليك أن تكوني مستعدة لحقيقة أنه لن يولد كل الأطفال برأس. مرة أخرى، نظرًا للمساحة المحدودة للدوران، غالبًا ما ينتهي الأمر بأحد الأجنة في وضعية مقعدية. إذا جاء الجنين الأول برأسه، والثاني في وضعية مقعدية، فستتم الولادة بشكل أكثر أمانًا، حيث يتمكن الطفل الأول من توسيع قناة الولادة.
الأورام الليفية الرحمية. تشكل الأورام الليفية الكبيرة أيضًا عائقًا ميكانيكيًا بحتًا أمام قلب رأس الطفل إلى الأسفل. تعتبر العقد العضلية التي تنمو داخل تجويف الرحم خطيرة بشكل خاص.
انخفاض لهجة وانقباض الرحم. يمكن ملاحظة هذه الحالة عند النساء متعددات الولادات إذا كانت هناك عدة عمليات إجهاض أو كشط لأغراض علاجية وتشخيصية في سجل المريض. عند النساء اللاتي خضعن لعملية قيصرية أو استئصال الورم العضلي، تبقى ندوب على الرحم، مما يقلل أيضًا من انقباض عضل الرحم المحلي وقد يمنع الطفل من الدوران.
المشيمة المنزاحة. المشيمة المنزاحة هي الانسداد الكامل أو الجزئي لنظام التشغيل الداخلي بواسطة المشيمة. عادة، يكون البلعوم حرا. تقع المشيمة في الأسفل أو على بعد 7 سم على الأقل من نظام التشغيل الداخلي. إذا تم حظر البلعوم، فسيتم إنشاء قيود على امتداد الجزء السفلي من الرحم، وتكون فرصة الجنين أقل للتحول إلى رأسه.
حبل سري قصير. ضيق الحبل السري المطلق (أقل من 40 سم) يمنع ميكانيكياً الحركة داخل الرحم.
تضييق تشريحي في الحوض أو تشوه في عظام الحوض. ضيق الحوض من الناحية التشريحية أو انزياح عظام الحوض (نتيجة إصابة أو أمراض سابقة، الكساح أو السل العظمي، الجنف الشديد) يحد من حركة الجنين ويمنع دورانه.
الفاكهة
تشوهات الجنين. يجب أن تكون العيوب التي تتداخل مع حركة الجنين واضحة جدًا. على سبيل المثال، تضخم الغدة الدرقية (تضخم الغدة الدرقية) أو استسقاء الرأس مع زيادة كبيرة في حجم الرأس. يتم تشخيص هذه العيوب بالموجات فوق الصوتية وفي هذه الحالة يتم تحديد مسألة إنهاء الحمل لأسباب طبية. ومن النادر أن يكون الكشف عن طريق الموجات فوق الصوتية موثوقًا.
اضطرابات في تكوين الجهاز الدهليزي عند الجنين. هناك أيضًا مثل هذه النسخة من تشكيل المجيء المقعدي، لكن تشخيص صحة الجنين لا يمكن أن يتم إلا بعد الولادة. ولا يوجد أي تهديد لحياة الجنين في هذه الحالة.
الخداج (وضع الجنين غير المستقر قبل الأسبوع 35)
جنين صغير دستوريًا أو تأخر النمو داخل الرحم. صغر حجم الجنين يهيئ لحركات وحركات نشطة للطفل داخل الرحم.
تصنيف
ينقسم العرض المقعدي إلى عدة أنواع. من المهم جدًا أن يقرر الطبيب والمرأة الحامل نوع المجيء المقعدي، لأن تكتيكات إدارة المخاض والتشخيص لحياة الطفل وصحته تعتمد على ذلك.
1. المجيء المقعدي النقي. وهذا يعني أن الطفل يرقد بأردافه نحو الخروج وساقيه مثنيتان عند الركبتين وتضغطان على بطنه. يحدث هذا النوع من المجيء المقعدي في 50 إلى 70% من الحالات، وفي أغلب الأحيان في الحمل المبكر.
2. مختلط. في هذه الحالة، يبدو أن الطفل يجلس القرفصاء. توجد كل من الأرداف والقدمين للجنين عند مخرج الحوض.
3. القدم. أخطر نوع من العرض المقعدي. يتم عرض ساقي الجنين، واحدة (الثانية ممدودة وضغطها على المعدة أو في كثير من الأحيان تنحني عند الركبة وتضغط على المعدة) أو كليهما. ويلاحظ في 10-30٪ من الحالات، وخاصة في النساء متعددات الولادات. تمثل المجيء المقعدي المختلط ما يصل إلى 5-10%، وتحدث بشكل متساوٍ عند النساء متعددات الولادات والبكريات.



4. الركبة. وجود ركبتي الجنين عند المخرج أمر نادر للغاية. أثناء الولادة يتحول إلى ألم في القدم.
التشخيص
التشخيص الأولي هو الفحص بالموجات فوق الصوتية. في الثلث الثاني من الحمل، تحدد الموجات فوق الصوتية الوضع (الطولي والعرضي) وعرض الجنين (الرأسي والحوضي). موقع الجنين، الذي تم تحديده في الأسبوع 20-23، ليس نهائيًا؛ يتغير الوضع في معظم الحالات إلى الوضع الرأسي من خلال الفحص الثالث.
في الثلث الثالث من الحمل، إذا استمر المجيء المقعدي، يمكن تحديده أثناء الفحص النسائي. أثناء فحص التوليد الخارجي، من خلال جس البطن، يمكن للطبيب معرفة موقع رأس الجنين. عند الفحص على الكرسي، من الممكن بدرجة عالية من الاحتمال تحديد الجزء المعروض: الرأس والأرداف وأقدام الجنين.
مضاعفات الولادة المقعدية
1. تمزق الماء المبكر. يحدث هذا لأنه لا يوجد ضغط على الرأس ولا يوجد تمييز للمياه بين الأمام والخلف.
2. هبوط الساقين أثناء المجيء المقعدي، وفقدان حلقات الحبل السري.
3. ضعف القوى العامة. يتطور الضعف الأولي والثانوي في المخاض بسبب الضغط الأضعف (مقارنة بالرأس) من نهاية الحوض الناعمة على نظام الرحم، وكذلك الانقباضات الطويلة وغير الفعالة (لا يمكن تحفيزها).
4. نقص الأكسجة أثناء الولادة واختناق الجنين. أثناء الولادة، قد يتم الضغط على حلقات الحبل السري على جدران الحوض، وإذا استمر الضغط لأكثر من 5 - 7 دقائق، يتطور نقص الأكسجين الشديد.
5. إرجاع الذراعين للخلف وتمديد الرأس بشكل مفرط. نهاية الحوض تكون ناعمة وأضيق من الرأس، وبالتالي فإن قناة الولادة لا تتوسع بشكل كافٍ، ويخرج الجزء الأكثر كثافة والأكبر أخيرًا. وهذا يمكن أن يؤدي إلى صعوبة في إزالة الرأس والإمالة. ومن ثم، عند تقديم الفوائد، هناك خطر كبير لفرط تمدد العمود الفقري العنقي وتلف الضفائر العصبية.
6. استنشاق (استنشاق) السائل الأمنيوسي. يؤدي استنشاق السائل الأمنيوسي الخفيف حتى الطبيعي إلى حدوث التهاب معقم متفاوت الخطورة. في حالة شفط العقي (استنشاق الماء الأخضر الملون بالبراز الأصلي - العقي)، يكون التشخيص أسوأ بكثير.
إدارة الحمل مع المجيء المقعدي للجنين
يتم إجراء التفتيش والفحوصات المخبرية والفعالة وفقًا للمعايير. استشارة طبيب الوراثة في حالة الاشتباه في وجود تشوهات خلقية للجنين.
إذا لم يتجه الجنين برأسه إلى الأسفل عند الأسبوع 32 أو أكثر، ولا توجد عوامل واضحة تسبب المجيء المقعدي (على سبيل المثال، أورام ليفية كبيرة أو مشيمة كاملة منزاحة)، يتم إجراء مجموعة خاصة من التمارين. إنه يهدف إلى تشغيل عضلات البطن ويزيد من احتمالية تحول الطفل إلى عرض رأسي.
مجموعة من التمارين للعرض المقعدي
كوبري. استلقي على الأرض، وارفعي حوضك وضعي 2-3 وسائد تحت مؤخرتك. وبعد ذلك، عندما تنزل على الوسائد، يشكل حوضك وركبتيك خطًا مستقيمًا. استلقي في هذا الوضع لعدة دقائق إذا لم يسبب ذلك أي إزعاج. في بعض الأحيان، يساعد هذا التمرين بسرعة، ولكن يمكنك تكراره حتى 3 مرات في اليوم. لا يجب عليك أداء هذا التمرين بعد الأكل أو الشرب إذا كنت قلقة بالفعل بشأن حرقة المعدة أو إذا كان هناك خطر الولادة المبكرة.
يتنفس. اتخذ وضع البداية، مع مباعدة القدمين بمقدار عرض الكتفين، والذراعين للأسفل. استنشق ، ارفع ذراعيك مع راحتي يديك إلى مستوى الكتف ، وفي نفس الوقت ارفع على أصابع قدميك واثنِ أسفل ظهرك قليلاً للأمام. ثم أنزل نفسك ببطء إلى الأسفل. كرر 4 مرات في المرة الواحدة.
دور. استلقِ على الأرض (يجب أن يكون السطح قاسيًا جدًا، ولن تعمل الأريكة)، ثم انعطف إلى الجانب الذي يواجه الجزء الخلفي من الجنين (في وضع عرضي، على الجانب الذي يوجد فيه الرأس). انحنى واسحب ساقيك نحوك واستلقي لمدة 5 دقائق.
ثم خذ نفسًا عميقًا وزفيرًا واقلب ظهرك إلى الجانب الآخر، واستلقِ لمدة 5 دقائق أخرى، وتنفس بحرية وبشكل متساوٍ.
ثم قم بفرد الجزء العلوي من ساقك (في وضع الحوض) أو الجزء السفلي من ساقك (في الوضع العرضي)، وخذ نفسًا عميقًا واثنِ ساقك. حرك ساقك المثنية إلى الخارج دون الشعور بالألم أو الانزعاج. إذا لم يسبب التمرين أي إزعاج، فيمكنك تكراره حتى 5 مرات دفعة واحدة.
جسر -2. استلقي على الأرض، ضعي قدميك على الأرض، وذراعيك على طول جسمك. أثناء الشهيق، ارفعي حوضك للأعلى، واستمري في ذلك لبضع ثوان، وأثناء الزفير، انزلي للأسفل. ثم، أثناء الاستنشاق، شد عضلات العجان، وأثناء الزفير، استرخي. كرر عدة مرات.
ومن الأفضل أداء التمارين بهذا الترتيب، فتبدأ العضلات في العمل بسلاسة ولا يكون هناك حمل زائد مفاجئ على الجسم.
إذا رأيت في الموجات فوق الصوتية أن الطفل قد أدار رأسه، فاستمر في أداء التمرين الأخير فقط.
موانع التمارين: خطر الولادة المبكرة، عيوب الجنين، الأورام الليفية الكبيرة، تشوهات الرحم، المشيمة المنزاحة الكاملة أو الجزئية، إفرازات دموية من الجهاز التناسلي مجهولة المصدر، آلام مزعجة في البطن وأسفل الظهر مجهولة المصدر.
لا يمكنك أداء التمارين إلا بالتشاور مع طبيبك، بدءاً من الأسبوع 32 حتى الولادة.
الدوران الخارجي للجنين.
هذا دليل توليدي تم وصفه منذ سنوات عديدة من قبل الطبيب الروسي ب.أ. أرخانجيلسك. وفي الآونة الأخيرة، اجتذبت اهتماما متزايدا، وخاصة من قبل الأطباء الغربيين.
يتم تحقيق النتيجة في حوالي 50٪ من الحالات. يتم إجراؤها خلال 34 - 36 أسبوعًا؛ كلما تم إجراء التناوب مبكرًا، زادت احتمالية نجاحه. لكن احتمالية الارتداد العكسي تزداد أيضًا.
موانع لاتخاذ منعطف التوليد: التهديد بالولادة المبكرة، والنزيف، وعيوب الرحم، والمشيمة المنزاحة، والتوائم / ثلاثة توائم، قلة السائل السلوي، وعلامات نقص الأكسجة لدى الجنين.
في السابق، لم يكن يتم إجراء التدوير الخارجي عند النساء اللاتي يعانين من ندبة في الرحم؛ أما الآن فقد أصبح هذا موانع نسبية (يلزم إجراء تقييم فردي للمخاطر، ومن الممكن إجراء فحص من قبل مجلس الأطباء).
ولا يبدأ الدوران الخارجي أيضًا إذا تم الكشف عن تسرب السائل الأمنيوسي أو بدأ عنق الرحم في التمدد.
الموجات فوق الصوتية للجنين مع قياس الجنين. الشروط اللازمة: صغر وزن الجنين (باستثناء الأجنة الكبيرة التي يبلغ وزنها 4000 جرام أو أكثر)، وكمية طبيعية من الماء، وعدم وجود عيوب واضحة، والموقع الطبيعي للمشيمة.
- إعطاء منبهات بيتا الأدرينالية (هيكسوبرينالين) عن طريق الوريد تحت مراقبة ضغط الدم والنبض. تعمل ناهضات بيتا على استرخاء العضلات الملساء للرحم وزيادة فرص النجاح. بالنسبة للأم، يمكن أن يكون إعطاء الهيكسوبرينالين (جينبرال) معقدًا بسبب انخفاض ضغط الدم وعدم انتظام دقات القلب والضعف والصداع.
- من الممكن (ولكن ليس دائمًا) استخدام التخدير فوق الجافية.
- يبدأ الدوران من الجزء التقديمي (وضع اليد على طرف الحوض) كما هو موضح في الصورة. الحركات سلسة، في دائرة، دون هزات مفاجئة.

بعد عملية التدوير، سواء في حالة النجاح أو في حالة التدوير غير الناجح، تتم مراقبة حالة الجنين. أولاً، يتم الاستماع إلى نبضات قلب الجنين، ثم يتم إجراء تخطيط قلب الجنين (CTG). تتم مراقبة قياسات الدوبلر حسب المؤشرات.
مضاعفات الدوران الخارجي:
نقص الأكسجة الحاد لدى الجنين (بسبب ضعف تدفق الدم في الحبل السري، ضغط الحلقات)، المسجل بواسطة CTG (انخفاض أصوات القلب، عدم انتظام، نغمات مكتومة)،
- انفصال المشيمة (جزئي ونادرا ما يكون كاملا) بنسبة تصل إلى 1.4% من الحالات. في هذه الحالة، يشار إلى الولادة الجراحية الطارئة.
- إصابة الضفيرة العصبية العضدية نتيجة إرجاع المقابض للخلف.
- وفاة الجنين قبل الولادة (نقص الأكسجة الحاد، تمزق الرحم على طول الندبة وأسباب أخرى نادرة).
مع التكتيكات الصحيحة، يكون تشخيص الجنين مناسبًا. إن تناوب التوليد الخارجي، عندما يتم إجراؤه بمهارة وكفاءة، نادرًا ما يكون محفوفًا بالمضاعفات، ولكن من المستحيل التأمين ضدها. إن موافقتك على هذا الإجراء أم لا هو اختيارك، يمكنك دائمًا التفكير في الأمر مليًا ومناقشة جميع المخاطر والفوائد مع طبيبك واتخاذ القرار النهائي. لا تتمتع الولادة المستقلة مع المجيء المقعدي المختلط بالقدم دائمًا بتشخيص إيجابي؛
الولادة مع عرض المؤخرة
من أجل تحديد تكتيكات إدارة العمل، عليك أن تأخذ في الاعتبار عددا من العوامل:
1. عمر المريض. تكون البكريات التي يزيد عمرها عن 30 عامًا والصغيرة (أقل من 18 عامًا، وخاصة أقل من 16 عامًا) أكثر عرضة لإصابة الأم والجنين أثناء الولادة. يحدث هذا بسبب قلة مرونة وتمدد أنسجة العجان.
2. تاريخ الولادة. من المهم أن نعرف: أي نوع من الولادات كانت (الولادة الأولية معرضة لخطر أكبر من حيث إصابات الولادة)، وكيف جرت الولادات السابقة، وما إذا كانت هناك مضاعفات، أو نزيف، أو صدمة للطفل، وكيف استمر هذا الحمل.
3. تقييم قناة الولادة
- فحص عنق الرحم، وتقييم نضجه (الاستعداد للولادة)،
- تقييم حوض المرأة.
إذا كان هناك تضييق تشريحي أولي في الحوض (حتى لو كان طفيفًا)، فقد تكون الولادة التلقائية خطيرة.
4. تقييم معالم الجنين. إذا كان الجنين الكبير كلاسيكيًا يعتبر طفلًا يزن أكثر من 4000 جرام، ففي حالة المجيء المقعدي يعتبر الجنين الذي يزن 3600 جرام أو أكثر بالفعل جنينًا كبيرًا.
- الحالة التعويضية للجنين، عدم وجود علامات نقص الأكسجة، اضطرابات ضربات القلب حسب CTG واضطرابات الدورة الدموية حسب قياسات الدوبلر
5. ملامح العرض المقعدي
- المنظر: الألوية، المختلطة، الساق، الركبة،
- وضعية الرأس: الانثناء (الوضع الطبيعي)، التمدد (الوضع المرضي).
الولادة المستقلة
يُسمح بالولادة المستقلة في الوضع المقعدي من خلال الوضع المقعدي البحت، وحالة تعويضية للجنين الذي يتراوح وزنه من 2500 إلى 3500 جرام، والأبعاد الطبيعية لحوض الأم، واستعداد قناة الولادة. يشار إلى المستشفى قبل الولادة.
لا يتم حث النساء الحوامل اللاتي يعانين من المجيء المقعدي للجنين على الولادة، ولا يستخدمن الأقراص أو المواد الهلامية لتحضير عنق الرحم، ولا يخضعن لبضع السلى (فتح الكيس السلوي).
النساء اللاتي لديهن ندبة في الرحم من عملية قيصرية سابقة أو استئصال الورم العضلي هم أيضًا أكثر عرضة للولادة الجراحية. وفي هذه الحالة يسترشدون برغبة المرأة (أن تلد نفسها) والبروتوكولات الداخلية للمؤسسة الطبية.
ويتم أخذ جميع العوامل المذكورة أعلاه في الاعتبار.
فقط الطبيب هو الذي يحضر الولادة.
أثناء الولادة في عرض رأسي، يتم تقديم المساعدة التوليدية من قبل قابلة، وفقط في حالة ظهور صعوبات - من قبل طبيب.
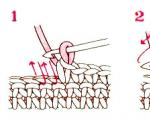
في الولادة المستقلة مع المجيء المقعدي، يلزم وجود دليل تسوفيانوف.
إذا تم تقديم فائدة Tsovyanov في حالة الولادة المخطط لها في الوضع المقعدي (دليل حسب تسوفيانوف رقم 1)، فإن الهدف هو الحفاظ على الوضع الأكثر أمانًا لأجزاء جسم الجنين (يتم تمديد الساقين وضغطهما على الجسم)، لمنع الولادة المبكرة للساقين، وإرجاع الذراعين إلى الخلف، وفرط تمديد الرأس.
يتم وضع الطبيب بحيث يكون حزام كتفه على مستوى العجان لدى المرأة. الأيدي مرتبة في حلقة، الإبهام في الأسفل، والباقي في الأعلى. مع تقدم أرداف الجنين، يقوم الطبيب بتحريك أنسجة العجان بحركات "إزالة" ويحرر الجزء المعروض تدريجيًا، بينما يضغط الإبهام بإحكام على الساقين في بطن الجنين. في 1-2 محاولات، يولد الجنين حتى الحلقة السرية. ثم عليك إزالة المقابض، إذا لم تسقط من تلقاء نفسها، فأنت بحاجة إلى إمالة جسم الجنين إلى أسفل ويسقط المقبض الأمامي من تحت قوس العانة.

أنحف جزء هو إزالة رأس الجنين. إذا لم تكن ولادتها سهلة بالدفع، يتم استخدام تقنية موريسوت-ليفر.
عند تنفيذ هذه التقنية، يتم وضع جسم الجنين على يد طبيب التوليد، ويتم إدخال الإصبعين الثاني والثالث من هذه اليد في المهبل، وتحتاج إلى العثور على فم الجنين والضغط على الفك السفلي. اتضح أننا نثني الرأس. يجب أن تمسك اليد الثانية (السبابة والإصبع الأوسط) برقبة الجنين في هذا الوقت. يتم إجراء عملية الاستخراج وفقًا للآلية الحيوية للولادة، اعتمادًا على مستوى الحوض الذي يقع فيه الرأس في ذلك الوقت. وفي النهاية، يتم سحب الجسم بعيدًا إلى الأمام ويولد الرأس.

إذا كان الدليل وفقا لتسوفيانوف (دليل حسب تسوفيانوف رقم 2)تبين أنه عرض قدم، فإن نمط الإجراءات مختلف إلى حد ما. بشكل عام، يعد عرض الساق مؤشرًا مطلقًا لعملية قيصرية، ولكن إذا تم إدخال امرأة بالفعل في المخاض، مع توسع كامل، وكان التدخل الجراحي مستحيلًا، فيجب عليك التصرف وفقًا للموقف. لا ينبغي أن تحدث مثل هذه الولادات كما هو مخطط لها.
الهدف من تقديم الفوائد وفقًا لـ Tsovyanov رقم 2 هو منع الولادة المبكرة للساقين، وإرجاع الذراعين إلى الخلف، وفرط تمدد الرأس. يتم تحقيق ذلك عن طريق تحويل عرض الساق إلى عرض تقديمي مختلط.
بمجرد أن يبدأ تحديد الساقين في قناة الولادة، يجلس الطبيب بنفس الطريقة كما هو الحال عند تقديم دليل تسوفيانوف المعتاد، حيث يتم وضع منديل معقم على العجان (لإضعاف الانزلاق) ويتم بذل المقاومة باستخدام كف اليد حتى تسقط الأرداف والجنين "يجلس على وضع القرفصاء".

ثم يتم وضع اليدين بنفس الطريقة كما هو الحال مع دليل تسوفيانوف المعتاد، حيث يتم إمساك جسم الجنين بيدي طبيب التوليد وإزالته تدريجيًا باستخدام قوة الدفع.
عند تقديم أي من هذه الفوائد، لا ينبغي عليك سحب جسد الطفل، بل فقط مساعدة الأم على الدفع واتباع الآلية الحيوية الطبيعية للولادة.
إذا كان كل شيء على ما يرام، فإن ولادة الطفل تسير بسلاسة، ولكن قد تنشأ مضاعفات: إمالة إحدى الذراعين أو كليهما، وإمالة الرأس، وصعوبة ولادة الرأس وحزام الكتف.
في هذه الحالات، يتم توفير المساعدة اليدوية الكلاسيكية.
دليل يدوي كلاسيكييتم إجراؤها على النحو التالي: يتم إدخال يد طبيب التوليد إلى المهبل من جانب الجنين، بحيث يكون السطح الراحي مواجهًا للجنين. ابحث عن زاوية لوح الكتف وقم بإزالة المقبض بحركة "الغسيل". يقوم طبيب التوليد بتحريك ذراعه اليسرى بيده اليسرى، واليد اليمنى بيده اليمنى. بعد ذلك، إذا كان الرأس في وضع التمديد، فسيتم تنفيذ تقنية Morisot-Levre. أثناء جميع التلاعبات، يحمل المساعد (القابلة) قاع الرحم.
مؤشرات للعملية القيصرية للمجيء المقعدي للجنين:
عرض المؤخرة المختلطة,
عرض القدم والركبة للجنين,
المجيء المقعدي للجنين عند المرأة الحامل مع ندبة على الرحم ،
المجيء المقعدي للجنين الأول للتوأم ،
الوضعية الباسطة للرأس أثناء المجيء المقعدي،
فاكهة كبيرة (أكثر من 3600 جرام)،
المجيء المقعدي للجنين لدى امرأة تعاني من تضيق تشريحي في الحوض و/أو تشوه في الحوض (الحوض المائل، المائل)،
عدم الاستعداد البيولوجي للولادة، والميل إلى الحمل بعد الولادة (عنق الرحم غير الناضج)،
عمر الخدج أكثر من 35 عامًا (مؤشر نسبي) ،
تاريخ الولادة المشدد (الإجهاض المتكرر، العقم على المدى الطويل، الحمل نتيجة التلقيح الاصطناعي، خسائر الفترة المحيطة بالولادة أو تاريخ من الصدمة المحيطة بالولادة للجنين)،
انخفاض المشيمة أو المشيمة الهامشية المنزاحة (مؤشر نسبي).
هذه مؤشرات للولادة الجراحية تتعلق فقط بوضعية الجنين. قد تنشأ مؤشرات أخرى بشكل مستقل (نقص الأكسجة الحاد لدى الجنين، مؤشرات للقلب أو ضغط الدم، لمرض السكري لدى المرأة الحامل، وما إلى ذلك).
تتم العملية القيصرية وفقا للشرائع العامة. وكقاعدة عامة، ينبغي إجراء مثل هذه العمليات في مرافق الرعاية الصحية من المستوى 3 (في مراكز الفترة المحيطة بالولادة)، حيث توجد رعاية مكثفة لحديثي الولادة والمرحلة الثانية من رعاية الأطفال.
الوضع المستعرض والمائل للجنين
هذه الأحكام نادرة، حوالي 0.5 - 0.7٪ من جميع الحالات. يتم تصنيفها على أنها أوضاع جنينية غير طبيعية.
في الوضع المستعرض (أ)، تكون جميع أجزاء الجنين فوق الخط التقليدي الذي يربط بين العمود الفقري الحرقفي.
مع المائل (ب) - يتقاطع الرأس أو نهاية الحوض مع هذا الخط بزاوية.
وفي كلتا الحالتين، لم يتم تحديد الجزء المقدم.

أسباب مثل هذه الوضعيات هي نفس أسباب العرض المقعدي. تؤكد الموجات فوق الصوتية بشكل موثوق وضع الجنين، ومن الممكن أيضًا تحديد السبب المحتمل - تعدد السوائل، أو عيوب الجنين أو الرحم، أو المشيمة المنزاحة.
المضاعفات الناجمة عن الوضع المائل أو العرضي للجنين: تمزق الماء المبكر، الولادة المبكرة، زيادة خطر النزيف بعد الولادة.
التسليم جراحي فقط.
كما هو مخطط له خلال فترة الحمل الكاملة، أو كحالة طارئة عند انقطاع الماء أو أي حالة توليدية طارئة أخرى.
يعد هبوط الأجزاء الصغيرة من الجسم من المضاعفات المحددة، المميزة فقط للوضع المستعرض، وغالبًا ما يكون مائلًا، للجنين. مع إطلاق الماء وفتح البلعوم الرحمي بشكل كبير، يبدأ الرحم في تطوير المخاض ودفع الجنين إلى الخارج. فالجنين الذي لم يتم وضعه بشكل صحيح لا يمكن أن يولد من تلقاء نفسه. يحدث نقص الأكسجة الحاد لدى الجنين وفقدان الذراع أو الساق. هذه علامة نذير غير مواتية للغاية. في أغلب الأحيان، في هذه الحالة، لم يعد الجنين قابلاً للحياة.

في هذه الحالة، تكون الأم معرضة لخطر كبير للإصابة بالعدوى، بما في ذلك تطور الإنتان الولادي.
يؤدي الوضع غير الفسيولوجي للجنين إلى تمدد الرحم بشكل مفرط ويزيد من خطر التمزق، ويكون الخطر مرتفعًا بشكل خاص عند النساء متعددات الولادات (تغيرات تصنعية في جدار الرحم) وفي النساء اللاتي يعانين من ندبة. يتم الحمل تحت مراقبة دقيقة، ومن الممكن محاولة إجراء عملية التوليد. يشار إلى المستشفى قبل الولادة.
إذا كنت تحملين طفلاً لا يتم وضعه بالطريقة التي تريدينها أنت والطبيب، فهذا سبب لإلقاء نظرة فاحصة على حالتك واتخاذ إجراءات إضافية واتباع التوصيات. ولكن لا يوجد سبب للذعر والإحباط. اعتن بنفسك وكن بصحة جيدة!
95-97% من جميع الأطفال حديثي الولادة يشغلون الوضع الصحيح في الرحم ورؤوسهم للأسفل - المجيء الرأسي. الانحرافات عن القاعدة ممكنة أيضًا. وبالتالي، فإن المجيء المقعدي للجنين هو وضع الجنين عندما لا يدخل رأس الطفل إلى قاع الحوض، بل الساقين أو الأرداف (كما هو موضح أدناه في الصور). هناك عدة أنواع:
- تدخل الأرداف في حلقة الحوض، والساقين مستقيمة، ممتدة على طول الجسم - عرض المؤخرة؛
- عندما تنحني الأرجل وتضغط على الصدر، فإنهم يتحدثون عن عرض مختلط للمؤخرة، لأن الأرداف والساقين للطفل تدخل في حلقة الحوض؛
- ومن الممكن أيضًا أن يظهر الطفل بالكامل بقدميه، مع تمديد ساقيه قليلاً؛
- في بعض الأحيان يمكن تقويم ساق واحدة، والثانية في حلقة الحوض - في هذه الحالة يتحدثون عن عرض مختلط للساق.
الوضع الصحيح في الرحم الولادة
عرض الجنين أداء الجمباز طفل صغير
تجدر الإشارة إلى أن المجيء المقعدي للجنين في حد ذاته ليس نوعًا من الأمراض. عليك أن تفهم في أي مرحلة وعدد الأسابيع التي يتم تشخيصها فيها، حيث أنه حتى 36-37 أسبوعًا، وأحيانًا حتى لحظة الولادة، يمكن للطفل أن يتخذ أي موقف. كل هذا يتوقف على الخصائص الفردية للحمل، والبنية التشريحية للأم وتطور الجنين.

البديل من موقع الجنين في الرحم
جميع أوضاع الجنين المذكورة أعلاه طولية. الترتيب العرضي ممكن أيضًا. الولادة في هذه الحالة تكون حصراً بعملية قيصرية (CS).
الأسباب الرئيسية
ومن الأسباب التي قد تجعل الجنين يتخذ وضعية غير صحيحة مشروطة، هناك ثلاث مجموعات:
- الأم.
- الفاكهة؛
- المشيمة.
وبالتالي، قد يكون المجيء المقعدي للجنين نتيجة لتغيرات مرضية في جسم الأم، مثل:
- العمليات السابقة على الرحم (نتيجة لذلك - وجود ندبة)؛
- التغيرات الخلقية غير الطبيعية في الرحم.
- الحوض الضيق تشريحيًا (لا يتم تحديده بصريًا، ولكن كنسبة رأس الجنين والمسافة بين عظام الحوض الحرقفية)؛
- عضلات البطن الضعيفة.
المجموعة الثانية تضم:
- نمو الجنين غير الطبيعي.
- قصر عمر الحمل (مع مجيء الجنين إلى المقعدة عند الأسبوع 32 أو قبل ذلك)؛
- أثناء الحمل المتعدد.
المشيمة تشمل:
- قلة السائل السلوي (يجعل من الصعب على الطفل التحرك) ؛
- استسقاء السلى (على العكس من ذلك، فإنه يعزز الحركات النشطة والحرة للجنين)؛
- تشابك الحبل السري، وتقييد حركات الجنين.
- المشيمة المنزاحة (وضع غير صحيح للمشيمة - بالقرب من نظام الرحم).
تهتم العديد من النساء بكيفية تحديد وضعية الطفل بأنفسهن دون زيارة الطبيب. في الأسبوع 21، يدفع الطفل بالفعل بكل قوته، لذا يمكنك تخمين أن الجنين في وضع مؤخر من خلال بعض العلامات:
- عندما يكون الطفل في وضع طبيعي، تشعر المرأة برعشة قوية في منطقة الأضلاع والضفيرة الشمسية؛
- وفي بعض الأحيان يمكنك رؤية ركبة الطفل أو قدمه بارزة؛
- الجزء الكبير المستدير البارز، الذي يشبه الرأس، هو المؤخرة؛
- الظهر هو الأقوى والأكثر استقامة (قد يتم الشعور بالفواق أيضًا في هذه المنطقة).
إذا كنت منتبهة لجسمك، فمن السهل استخدام هذه العلامات البسيطة لتحديد كيفية وضع الطفل داخل البطن.

عندما يتم وضع الفاكهة بشكل صحيح
ما يجب القيام به؟
أول سؤال طبيعي تمامًا يطرح على المرأة التي لديها عرض غير رأسي للجنين هو: ماذا تفعل وكيف تلد؟ الأسئلة صحيحة بلا شك، ولكن من المهم عدم الذعر. يجب عليك الإجابة على الفور - فالولادة الطبيعية مع المجيء المقعدي ممكنة. هذه الحالة ليست مرضًا أو تشخيصًا، وبالتالي لا تتطلب علاجًا في حد ذاتها.
وبما أن عملية إنجاب الطفل هي عملية طبيعية وطبيعية قدر الإمكان، فإن أي تدخل في هذه العملية أمر غير مرغوب فيه. لذلك، فإن "كيفية قلب" الطفل، وكيفية تغيير وضعه، يربك العديد من النساء لأول مرة. إذا كان لا يزال بإمكانك الانتظار قليلاً في الأسبوع 32، فأنت بحاجة في الأسبوع 34 من الحمل إلى اتخاذ التدابير الممكنة (بالطبع، بناءً على توصية صارمة وتحت إشراف الطبيب) فيما يتعلق بالمجيء المقعدي للجنين. لذلك، من بينها.
- الجمباز الخاص.
- اسأل الطفل. بغض النظر عن مدى غرابة الأمر، فقد تم إثبات حقيقة العلاقة بين الأم والطفل منذ فترة طويلة.
- الدوران الخارجي للجنين. هذا هو الإجراء الأكثر جذرية، والذي يتم تنفيذه في بعض الحالات من قبل طبيب ذي خبرة.
إذا استدار الطفل، أو إذا كان الوضع الصحيح يحتاج إلى تأمين، فمن المستحسن ارتداء ضمادة كإجراء وقائي. سيساعد ذلك في تقليل الحمل على العمود الفقري، وتجنب علامات التمدد غير الضرورية، وكذلك تأمين الوضع الصحيح للطفل في البطن. بالطبع، في أي وضع آخر غير وضع الرأس، يُمنع ارتداء الضمادة، لأنها يمكن أن تتداخل مع حركات الطفل الحرة.

تحدث الولادة المقعدية في 3-5% من الحالات وتعتبر مرضية
تمارين تصحيحية
وبالنظر إلى أنه في الآونة الأخيرة يتم التعامل مع الحمل في بعض الأحيان على أنه مرض، فإن النساء الحوامل في معظم الأوقات يكونن في وضعية نصف مستلقية ونصف جالسة. بعد بداية الفصل الثالث، يمكنك إجراء عدد من التمارين لقلب الجنين في وضعية مقعدية (انظر الفيديو أدناه).
- قم بالشهيق والزفير ببطء وأنت على ركبتيك ومرفقيك (وضع البداية).
- من وضع البداية، اخفض جسمك إلى أقصى حد ممكن أثناء الشهيق وارفعه أثناء الزفير.
- تمرين "القط". من وضعية الاستلقاء على أربع، قم بتدوير ظهرك ببطء، ثم افرده إلى وضع موازٍ للأرض.
كرر جميع التمارين 5-6 مرات، قم بأداءها ببطء، دون أن تنسى التنفس بهدوء وعمق. من المهم أن يتم إجراء التمرينين الأولين بظهر مستقيم، دون الانحناء، لأنه أثناء الحمل يكون العمود الفقري بالفعل تحت ضغط كبير. بالمناسبة، هذا الموقف (على أربع مع ظهر مستقيم) يسمح للعمود الفقري بالراحة.
هذه التمارين مفيدة لجميع النساء الحوامل، حتى في حالة عدم وجود اضطرابات. لذلك، لأغراض وقائية من المجيء المقعدي للجنين وليس فقط، يمكنك إجراء هذه التمارين في وقت مبكر من 20 أسبوعًا من الحمل.
يهتم الكثيرون أيضًا بكيفية النوم بشكل أفضل وعلى أي جانب، وما إذا كانت المعدة تنخفض. يوصي الأطباء بالنوم على الجانب الذي ينحرف فيه رأس الطفل. توضح الصورة أدناه الوضع الصحيح والمريح للنوم في وضعية المقعدة. أما البطن فلا تنتظري النذير فإن إنزال البطن في هذه الحالة أمر مستحيل.

هناك خطأ ما
الولادة الطبيعية أم CS؟
كيف تتم الولادة إذا كان الجنين في وضع غير طبيعي؟ تجدر الإشارة إلى أن حقيقة الوضع الطولي غير الصحيح للطفل ليست مؤشرا على CS. ولذلك، في حالة عدم وجود ظروف مشددة أخرى، يُسمح للمرأة بالولادة بشكل طبيعي.
من بين العوامل التي تزيد من تعقيد الولادة المقعدية:
- الولادة الأولى بعد 30 سنة؛
- الحوض الضيق
- وزن الجنين كبير (أكثر من 3600 كجم)؛
- ريسوس مختلف في الأم والطفل.
- بعد النضج، الخ.
في ظل وجود العوامل المذكورة أعلاه، كقاعدة عامة، تتم الإشارة إلى عملية قيصرية للعرض المقعدي. ومع ذلك، النهج الفردية ممكنة هنا أيضا. خاصة عندما تأخذ في الاعتبار حقيقة أنه في بعض الأحيان يمكن للطفل أن ينقلب أثناء المخاض، سواء في الوضع الصحيح أو غير الصحيح. ومع ذلك، مع المجيء المقعدي للجنين في الأسبوع السادس والثلاثين من الحمل، تحتاج المرأة إلى الذهاب إلى المستشفى للمراقبة والمزيد
المضاعفات المحتملة
من الممكن حدوث مسار ناجح للمخاض، فضلاً عن حدوث المضاعفات، في كلتا الحالتين.
إذن ما هو خطر الوضع غير الصحيح للجنين وما هي العواقب التي يمكن أن تترتب على ذلك:
- ICM (إصابة داخل الجمجمة) ؛
- خلل التنسج الورك.
- اعتلال دماغي.
- إصابات العمود الفقري
- تجويع الأكسجين للطفل.
- تمزق العجان والرحم عند المرأة أثناء المخاض وما إلى ذلك.
لذلك، عند ولادة طفل، يلزم وجود طبيب أعصاب وطبيب حديثي الولادة وأخصائي إنعاش لمراقبة كيفية سير الولادة. في الغالب، إذا حكمنا من خلال المراجعات، فإن الولادة المؤخرة ناجحة. ومع نتيجة إيجابية، لا يختلف الأطفال المولودون عن الأطفال حديثي الولادة في العرض الرأسي.

طفل صغير
يوجد اليوم الكثير من المراكز التي تمارس طب التوليد. يحتوي الجدول أدناه على أسماء وعناوين وتكاليف استشارات المراكز الطبية في موسكو وسانت بطرسبرغ ومينسك وكييف.
وبناءً على ما سبق، يصبح واضحاً ما يعنيه المجيء المقعدي للجنين. من أجل منع المضاعفات، من المهم أن تتم مراقبتك أثناء الحمل، وأن تعيش أسلوب حياة صحيًا ونشطًا (مع الأخذ في الاعتبار، بالطبع، التعديلات الناتجة عن الحمل)، والحفاظ على حالتك المزاجية في أعلى مستوياتها المزاجية وممارسة التمارين الوقائية.
ليس حقيقيًا
قد تكون مهتمًا بهذه المقالات:

انتباه!
المعلومات المنشورة على الموقع هي لأغراض إعلامية فقط وهي مخصصة لأغراض إعلامية فقط. يجب على زوار الموقع عدم استخدامها كنصيحة طبية! محررو الموقع لا ينصحون بالتطبيب الذاتي. يظل تحديد التشخيص واختيار طريقة العلاج من الاختصاصات الحصرية لطبيبك المعالج! تذكر أن التشخيص والعلاج الكاملين فقط تحت إشراف الطبيب سيساعدانك على التخلص تمامًا من المرض!
عندما أبلغ الطبيب أثناء الاستشارة أن الطفل في وضعية الرأس في المعدة، تبدأ الأم في القلق. ويجب أن تقلقي حقاً، لأن وضعية الجنين هذه في المراحل الأخيرة من الحمل تكون غير طبيعية. يجب أن يستلقي الطفل المكتمل النمو في الرحم ورأسه للأسفل، لذلك سيكون من الأسهل عليه الخروج عبر قناة الولادة.
ما هو المجيء المقعدي للجنين؟
المجيء المقعدي للجنين هو الوضع غير الصحيح للجنين في الرحم. أثناء عملية الولادة، ينكشف رأس الطفل لأول مرة من الجهاز التناسلي للأم. نظرًا لأنه الجزء الأكبر والأصعب في جسم الطفل، فإن مروره عبر عظام الحوض لا يمثل صعوبة كبيرة. أثناء الانقباضات، يتحرك الحوض على نطاق واسع قدر الإمكان لدفع الرأس إلى الأمام، وبمجرد حدوث ذلك، يقفز باقي جسم الطفل بسهولة بعد ذلك. وهكذا تتم الولادة عندما يتم وضع الجنين بشكل صحيح في بطن الأم، أي رأسه إلى الأسفل.
ولكن في حوالي خمس من كل مائة امرأة، يتخذ الطفل في الرحم وضعية غير صحيحة لجسمه، ويظل كذلك حتى الولادة. يجلس الطفل بين عظام الحوض بمؤخرته أو ساقيه، وعندما تأتي الأم، في الأسبوع 28 من الحمل، لإجراء فحص روتيني للطبيب، يقوم بتشخيص الجنين على أنه مؤخر. في هذه المرحلة، يكون الجنين كبيرًا بالفعل، لذا فإن احتمالية ظهوره من تلقاء نفسه ضئيلة. عادة، يتم استخدام إجراءات التدليك والجمباز الخاصة لتحويل الطفل.
أنواع العرض المقعدي
على الرغم من أن المجيء المقعدي للجنين لا يشكل تهديدًا واضحًا لصحة وحياة الطفل والأم، إلا أنه لا يزال مرضًا. وأي أمراض محفوفة بالعواقب. يعاني الطفل الذي يجلس على بطنه ورأسه للأعلى من ضعف نمو الأجزاء الداخلية من الدماغ، ولأن الجزء السفلي من الجسم محصور بين عظام الحوض، فإنه غالبًا ما يعاني من نزيف بسيط وتورم في أنسجة الكلى و الأعضاء التناسلية. فالطفل الذي يكون في وضع خاطئ في الرحم يتلقى القليل من الأكسجين، ويعاني من عدم انتظام دقات القلب، ولا يستطيع تحريك أطرافه بشكل طبيعي، ويتعرض لخطر الإصابة بأمراض القلب، أو الشلل الدماغي، أو أمراض الجهاز الهضمي المزمنة.

يميز أطباء أمراض النساء بين ثلاثة أنواع من المجيء المقعدي:
- المجيء المقعدي للجنين، عندما يجلس الطفل على الأسفل، يتم رفع الساقين للأعلى، مع ملامسة القدمين للوجه والركبتين مضغوطتين على المعدة؛
- العرض المختلط، حيث يتم ثني الساقين عند الركبتين والضغط على الجسم، بحيث يستقر الطفل على عظام حوض الأم بكل من الأرداف والقدمين؛
- عرض قدم الجنين، عندما يبدو الطفل وكأنه يجلس في وضع القرفصاء، في بعض الأحيان يمكن أن تمتد إحدى الساقين وتنزلق نحو مخرج الرحم.
أسباب المجيء المقعدي للجنين
تحتاج المرأة التي تم تشخيص إصابتها بالمجيء المقعدي للجنين إلى مزيد من الاهتمام من الطبيب. يمكن لطبيب أمراض النساء تحديد الوضع المقعدي للجنين بسهولة عن طريق تحسس بطن الأم أو إجراء التشخيص بالموجات فوق الصوتية. وعلى الرغم من خصوصية تطور الرحم للطفل، فإن الحمل يستمر كالمعتاد، يجب على الطبيب مراقبة الجنين وصحته ورفاهيته بعناية.
يتقلب كل جنين بشكل نشط في رحم الأم حتى الأسبوع 22-23 من الحمل تقريبًا. ثم يصبح كبيرًا بدرجة كافية ليقوم بالشقلبة، أو يستلقي برأسه للأسفل، أو يجلس على ساقيه أو مؤخرته، ولا يرغب في تغيير وضعه. إذا لم يتمكن الطفل من الدوران بشكل صحيح بحلول الأسبوع السادس والثلاثين، فلا يمكن تصحيح العرض التقديمي؛ يمكن أن تكون الأسباب التي تجعل الطفل يتصرف بغرابة شديدة مختلفة تمامًا:
- عيوب النمو الجنينية.
- أمراض الرحم، وضعف لهجة الأنسجة العضلية، والأورام الخبيثة.
- عيوب المشيمة.
- polyhydramnios أو oligohydramnios.
- عواقب العملية القيصرية وغيرها من العمليات على الأعضاء التناسلية الداخلية.
- الحمل المتعدد.
أعراض المجيء المقعدي للجنين
لا تلاحظ الأم أي تغييرات على الإطلاق: تبدو معدتها طبيعية، ولا يوجد أي ألم أو إزعاج، وتشعر بأنها طبيعية. إذا لم تحضر المرأة الحامل لسبب ما الفحوصات الروتينية مع طبيب أمراض النساء، فقد لا تكتشف حتى الولادة أن طفلها لا يكذب بشكل صحيح في الرحم. لذلك، من المهم جدًا عدم تجاهل النصائح الطبية أثناء الحمل.
أولا، يقوم الطبيب بجس البطن. مع المجيء المقعدي، يتم سماع نبضات قلب الجنين بوضوح بالقرب من السرة، ويكون الرحم مرتفعًا جدًا. يقوم طبيب أمراض النساء بعد ذلك بفحص المهبل وعنق الرحم من خلال الجس. إذا كان الطفل يجلس على مؤخرته، فإن أصابعه تلمس الأرداف الناعمة وعظم الذنب، وعندما يريح الطفل ساقيه على الحوض، يحدد الطبيب كعبيه وأصابع قدميه الصغيرة. في هذه الحالة، من أجل تأكيد التشخيص بشكل نهائي، يكتب الطبيب إحالة إلى الأم لإجراء فحص الموجات فوق الصوتية.
الولادة مع عرض المؤخرة
تشعر العديد من النساء بالذعر إذا اقترب المخاض ولم ينزل الطفل رأسه بعد. ليس هناك حقا حاجة للقلق أكثر من اللازم. يتم إدخال الأمهات اللاتي تم تشخيص إصابتهن بالمجيء المقعدي للجنين إلى مستشفى التوليد تحت إشراف طبي دقيق قبل الموعد المحدد. بعد إجراء فحص شامل، يقرر الطبيب كيفية إجراء عملية التوليد: استخدام عملية قيصرية أو السماح بعملية طبيعية.
عادة، تتم الولادة مع المجيء المقعدي للجنين بشكل طبيعي دون أي مشاكل خاصة؛ ويتم مراقبة تقدمها عن كثب من قبل طبيب التوليد. ولكن هناك حالات تتطلب إجراء عملية قيصرية للحفاظ على صحة الطفل وحياته.
الجراحة الطارئة ضرورية إذا:
- الجنين يفتقر إلى الأكسجين.
- المشيمة مشوهة.
- الرحم يعاني من أمراض أو تمزقات في الأنسجة.
- الأم لديها حوض ضيق جدا.
- يتم تسجيل تقلصات ضعيفة، أو لا يتوسع عنق الرحم؛
- الطفل كبير الحجم بعد الولادة.
- سقوط ساقي الطفل أو الحبل السري في عنق الرحم.
مضاعفات أثناء الولادة
عندما يخرج الطفل إلى النور وأرجله إلى الأمام، ينقبض الرحم بشكل ضعيف، ولا تظهر الانقباضات بشكل مكثف، ويفتح عنق الرحم بعرض صغير. يحدث هذا لأن الجزء السفلي من جسم الجنين أصغر بكثير من حجم الرأس، مما يعني أنه لا يستطيع ممارسة ضغط كافٍ على جدران الرحم أثناء تحرك الطفل عبر قناة الولادة. ونتيجة لذلك، يتعين على أطباء التوليد تحفيز المخاض.
بالإضافة إلى ذلك، فإن الأطفال الذين يخرجون من بطن أمهاتهم بأعقابهم إلى الأمام غالبًا ما تكون أذرعهم مرفوعة إلى الخلف أو تعلق رؤوسهم، مما يؤدي إلى إصابات خطيرة. في بعض الأحيان يضغط الأطفال على الحبل السري برؤوسهم على جدار عنق الرحم أو قناة الولادة. ينقطع تدفق الأكسجين فجأة ويبدأ الطفل بالاختناق. يستخدم الأطباء بشكل عاجل طريقة اصطناعية لتسريع عملية الولادة قبل أن يموت الطفل قبل ولادته.
تمارين للعرض المؤخرة
إذا كان الطفل غير قادر على قلب رأسه للأسفل قبل الأسبوع الرابع والثلاثين من الحمل، فقد ينصح الطبيب الأم بإجراء تمارين جمباز خاصة. نظرًا لأن الجمباز ضد العرض المقعدي يتم إجراؤه في وضعية الاستلقاء، فمن المستحسن عدم القيام بذلك بعد تناول وجبة ثقيلة، حتى لا تسبب الدوخة وحرقة المعدة والغثيان. كما يُمنع منعا باتا ممارسة الرياضة البدنية على النساء الحوامل المصابات بالتسمم في المراحل المتأخرة، إذا كانت هناك عيوب في المشيمة، أو إذا تم إجراء أي عمليات على الرحم، وبعد ذلك تبقى ندوب. لتجنب المشاكل، قبل البدء في الجمباز، من الأفضل استشارة الطبيب.
- التمرين 1.أنت بحاجة إلى الاستلقاء على ظهرك والقيام بحركات سلسة لجسمك من جانب إلى آخر: 3-5 مرات لمدة 10 دقائق. يجب إجراء التمرين 3 مرات على الأقل في اليوم.
- التمرين 2.استلقي على ظهرك، ضعي وسادة أو منشفة ملفوفة أو بطانية أسفل ظهرك بحيث يكون رأسك حوالي 20 سم تحت الحوض. ستحتاجين إلى البقاء في هذا الوضع لمدة تصل إلى 15 دقيقة، ولكن ليس أكثر. يتم تنفيذ هذا الدرس 2-3 مرات في اليوم.
- التمرين 3.استلقي على ظهرك، وافردي ساقيك بمقدار عرض الكتفين واثني ركبتيك حتى تستقر قدميك تمامًا على الأرض. تحتاج إلى رفع حوضك، والاتكاء على قدميك وكتفيك، وشد عضلات الأرداف، ثم خفضه ببطء، وهكذا 5 - 7 مرات. يتم التمرين 3 مرات في اليوم.
إذا اكتشف الطبيب بعد ممارسة الجمباز أثناء الفحص أن وضعية الطفل في المعدة أصبحت طبيعية، فلن يكون من الممكن إجراء التمرينين الأولين، ولكن للوقاية من الأفضل أداء التمرين الثالث حتى الولادة.
يشير المجيء المقعدي للجنين إلى المسار المرضي للمخاض، وغالبًا الحمل. لمنع المضاعفات المحتملة أثناء الولادة ومشاكل الفترة المحيطة بالولادة لدى الجنين، يجب أن يتمتع الطبيب بمؤهلات عالية ومهارات معينة. اليوم، معدل تكرار المجيء المقعدي هو 3-5% من جميع الولادات.
ما هو المجيء المقعدي للجنين؟
عادة، يقع الجنين في الرحم ورأسه إلى الأسفل، أي أنه أثناء الولادة يتم ضغطه على مدخل الحوض بالجزء الأكبر، مما يضمن اتساعًا مناسبًا لعنق الرحم وتوسيع قناة الولادة لولادة الطفل. جسم الجنين وذراعيه وساقيه. إذا كان الجنين مع نهاية الحوض إلى الأسفل والرأس يستقر على قاع الرحم، فإنهم يتحدثون عن المجيء المقعدي. يجب أن يدير الجنين رأسه إلى الأسفل حتى الأسبوع 32، ووفقًا لبعض المؤلفين حتى الأسبوع 34.
تصنيف (أنواع) العرض المقعدي
يتم تمييز الأنواع التالية من العرض المقعدي:
- عرض المؤخرة:
- المجيء المقعدي البحت (يتم الضغط على أرداف الطفل حتى مدخل الحوض، وتمتد الأرجل على طول الجسم)؛
- العرض المقعدي المختلط (يتم الضغط على الأرداف والساقين حتى مدخل الحوض، ويتم ثنيهما عند مفاصل الركبة والورك، ويبدو أن الطفل يجلس في وضع القرفصاء). - عرض القدم:
- ساق كاملة (يتم عرض كلا الساقين فقط)؛
- ساق غير مكتملة (ساق واحدة موجودة، والأخرى ممتدة على طول الجسم)؛
- الركبة (الطفل راكع).
يعتبر النوع الأكثر غير المواتية والنادر من المجيء المقعدي هو الركبة (يحدث في 0.3٪ من الحالات).
أسباب العرض المقعدي
أسباب المجيء المقعدي للجنين ليست راسخة. يمكن تقسيم جميع العوامل التي تساهم في المجيء المقعدي إلى ثلاث مجموعات:
الأم
- تشوهات الرحم (على شكل سرج، ذو قرنين وغيرها)؛
- أورام الرحم التي تغير شكلها.
- ضيق الحوض وتشوهات الحوض (الكرشية، مع ظهور العظام، وما إلى ذلك)؛
- انخفاض وزيادة قوة الرحم، وخاصة الجزء السفلي (التهديد بالانقطاع، وتعدد الولادات، والإجهاض وكشط الرحم)؛
- ندبة على الرحم بعد العملية القيصرية.
الفاكهة
- التشوهات الخلقية للجنين (انعدام الدماغ، استسقاء الرأس)؛
- الوضع غير الصحيح للجنين (تمديد الرأس و/أو العمود الفقري)؛
- الخداج.
- عدم كفاية قوة العضلات للجنين.
- تعدد الولادات
- جنين كبير (مع المجيء المقعدي، يعتبر الجنين الذي يبلغ وزنه 3.5 كجم أو أكثر كبيرًا)؛
- تأخر النمو داخل الرحم.
المشيمة
- أو انخفاض المشيمة.
- polyhydramnios أو oligohydramnios.
- حبل سري قصير تمامًا (أقل من 40 سم)؛
- تشابك الحبل السري.
- عقد الحبل السري الحقيقية.
- وتقع المشيمة في منطقة الزوايا الأنبوبية.
تشخيص العرض المقعدي
تشخيص المجيء المقعدي، كقاعدة عامة، ليس بالأمر الصعب، إلا عندما تزداد قوة عضلات الرحم مع التهديد بالإجهاض، مع الحمل المتعدد، أو انعدام الدماغ، أو مع وجود طبقة دهنية تحت الجلد واضحة في جدار البطن الأمامي في السمنة.
خلال فحص التوليد الخارجي يتبين أن قاع الرحم أعلى من المتوقع طوال مدة الحمل، ويتم سماع نبضات قلب الجنين على مستوى السرة أو أعلى قليلاً. يتم تعريف الجزء الظاهر (الأرداف) على أنه غير منتفخ (غير متحرك)، ذو قوام ناعم وأخدود عنق الرحم غير واضح. يتم تحسس تكوين تصويتي مستدير وكثيف (رأس الطفل) في قاع الرحم.
أثناء الفحص المهبلي الداخلي، يمكن الشعور بالجزء الناعم بوضوح من خلال القبو، وأثناء الولادة، عندما يتوسع عنق الرحم، يمكن ملامسة الطية الإربية والعجز والعصعص. مع عرض القدم، يتم تحديد قدم الجنين بعظم كعب واضح وأصابع قصيرة.
أيضًا، بالنسبة للمجيء المقعدي، يتم استخدام تنظير السلى (فحص السائل الأمنيوسي)، حيث يتم تحديد لون وحجم السائل الأمنيوسي، ووجود أو عدم وجود عرض الحبل السري.
الطريقة الأكثر كشفًا في تشخيص المجيء المقعدي هي الموجات فوق الصوتية. باستخدام الموجات فوق الصوتية، لا يمكنك تحديد حجم الجنين ومظهره فحسب، بل يمكنك أيضًا تحديد عيوب النمو الواضحة، وجنس الجنين (له أهمية كبيرة في المجيء المقعدي)، وموقع المشيمة. من المهم جداً تحديد درجة امتداد الرأس، والتي تلعب دوراً في اختيار طريقة الولادة. هناك 4 درجات لوضع رأس الجنين:
- الرأس منحني (زاوية أكبر من 110 درجة)؛
- يتم تمديد الرأس قليلاً (زاوية 100 - 110 درجة أو "الوضعية العسكرية")؛
- يتم تمديد الرأس بشكل معتدل (زاوية 90 - 100 درجة)؛
- التمديد المفرط للرأس (زاوية أقل من 90 درجة أو "النظر إلى النجوم").
تكتيكات الحمل والولادة
في عيادة ما قبل الولادة، في الأسبوع 32-37 من الحمل، توصف تمارين الجمباز الخاصة "لقلب" الجنين على رأسه. من الممكن (في الوقت الحالي غير مستخدم عمليًا بسبب ارتفاع خطر حدوث مضاعفات) تدوير الجنين خارجيًا على رأسه في الأسبوع 34-36 في المستشفى.
يتم إدخال النساء اللاتي يعانين من المجيء المقعدي إلى المستشفى بعد 37-38 أسبوعًا. في المستشفى، يتم جمع سوابق المريض بعناية، وتكرار الموجات فوق الصوتية، وإجراء تنظير السلى، وتقييم حالة الجنين (اختبار عدم الإجهاد وCTG) واستعداد عنق الرحم للولادة.
- تاريخ الولادة المعقد
- يقدر وزن الجنين بـ 3.5 كجم أو أكثر؛
- 3 درجات من امتداد الرأس؛
- الحوض الضيق تشريحيا.
- نقص الأكسجة الجنيني المزمن داخل الرحم.
- وهكذا.
مع عنق الرحم الناضج وحالة الجنين الطبيعية، يحدث المخاض من خلال قناة الولادة الطبيعية بعد ظهوره تلقائيًا.
يشار إلى تحريض المخاض من أجل:
- الحمل المناعي.
- تشوهات نمو الجنين.
- تمزق الماء قبل الولادة.
يتم تنفيذ فترة الانقباضات بمراقبة حالة الجنين، وتخفيف الألم في الوقت المناسب وإعطاء مضادات التشنج، مع تقييم مستمر لحالة التوليد لإمكانية إجراء عملية قيصرية طارئة. تتم فترة الدفع تحت حماية مضادات التشنج والمقايضات، مع بضع الفرج وقت ولادة رأس الجنين وإمكانية استخراج الجنين عن طريق نهاية الحوض حسب موريسو-ليفر-لاشابيلي إذا كان من الصعب إزالته الرأس.
ربما تعلم بالفعل أن الجزء الأكبر من جسم الطفل هو الرأس. وليس من المستغرب أن الطبيعة الحكيمة ترغب في أن تولد أولا - إذا مر الرأس عبر قناة الولادة، فإن بقية الجسم سوف ينزلق دون مشاكل. لذلك، قبل الولادة مباشرة، يجب على الطفل أن يقوم بشقلبة في الرحم ويدير الجزء العلوي من رأسه نحو مخرجه المستقبلي.
ولكن ماذا تفعل إذا رأيت عرضًا مقعديًا للجنين على الموجات فوق الصوتية؟ هذه الكلمات تعني أن بداخلك شخصًا عنيدًا صغيرًا قرر لسبب ما أن يدير مؤخرته نحو "الخروج". ماذا يمكنني أن أقول؟ حالتك نادرة جدًا، حيث يتم تشخيصها لدى 4% فقط من النساء. هل هو خطير؟ سوف تتعلم عن هذا من المقالة أدناه.
يختلف المجيء المقعدي
الألوية.ويحدث ذلك عند 60-70% من النساء، وخاصة عند النساء اللاتي يلدن طفلهن الأول. مع هذا الوضع، يتم تقويم ركبتي الطفل والضغط على بطنه، ويتم ثني الساقين عند مفصل الورك.
قدم.يلاحظ الأطباء هذا الموضع عند 20-30٪ من النساء اللاتي يلدن، وفي أغلب الأحيان عند أولئك الذين عرفوا بالفعل فرحة الأمومة. في هذه الحالة، يتم تقويم ورك الطفل (أو واحد فقط)، ويتم توجيه ساق واحدة بالفعل نحو مخرج الرحم.
مختلط.أندر حالة. ثني الوركين والركبتين عند الطفل.
أسباب وضع حوض الطفل
وبما أن الطفل صغير، فإنه يتمايل في بطن أمه كما يريد. منذ الأسبوع الثاني والثلاثين، يشعر بالفعل بالضيق، لذلك يختار وضعية واحدة - ويبقى فيها حتى الولادة.
يمكن أن تكون هذه الوضعية حوضية عندما:
- أمراض المشيمة (على سبيل المثال، بريفيا)،
- مستويات المياه مرتفعة أو منخفضة ،
- انتهاك لهجة وغيرها من أمراض الرحم ،
- توأم أو ثلاثة توائم في المرأة،
- مشاكل مع الطفل نفسه (على سبيل المثال، استسقاء الرأس)،
- عواقب الولادة "القيصرية".
علامات الطفل المشوه
حتى لو شعرت بعناية (وفي الوقت نفسه بعناية) ببطنك، فلن تتمكن من تحديد مكان وجود الطفل بالضبط. المجيء المقعدي لا يسبب للأم أي ألم أو إزعاج. فقط طبيب أمراض النساء يستطيع رؤيته.
على سبيل المثال، هناك رأي مفاده أنه مع وضع الحوض للطفل، يمكن سماع قلبه بقوة نسبيا في منطقة سرة الأم. بالإضافة إلى ذلك، يرتفع الرحم فوق العانة فوق المعدل الطبيعي.
يمكن لطبيب أمراض النساء إجراء فحص مهبلي. إذا كان الطفل يكمن مع كعبيه نحو "الخروج"، فيمكن للطبيب أن يشعر بهم، أو عجب الذنب أو أضعاف الفخذ. أخيرًا، هناك أيضًا غرفة للموجات فوق الصوتية، حيث لن يخمنوا فحسب، بل يرون أيضًا بأعينهم موضع المخادع الخاص بك.
كيف ستكون الولادة؟
أمامك خياران للاختيار من بينهما: الولادة القيصرية أو الولادة التقليدية الطبيعية.
- خط الحمل الخاص بك,
- عمرك،
- الأمراض التي تعرضت لها،
- قياسات الحوض،
- نوع وضعية الطفل,
- وزن الطفل، درجة امتداد الرأس، جنسه،
- بيانات سوابق المريض.
يمكنك الاعتماد على الولادة الطبيعية إذا كان لديك:
- المرحلة الصلبة من الحمل (أكثر من 37 أسبوعًا).
- طفل صغير نسبياً (من 2.5 إلى 3.5 كجم).
- الحجم الطبيعي لحوضك.
- وضعية الطفل الألوية أو المختلطة.
- طفلة أنثى.
- لديك ولادة مبكرة، ولد كبير (أو العكس - أقل من 2.5 كجم)، وحوض ضيق - بشكل عام، جميع الخيارات من القائمة أعلاه لا تنطبق على حالتك.
- يتحدث أخصائي الموجات فوق الصوتية عن فرط تمدد رأس الطفل.
في بعض الحالات، بدأت الولادة كالمعتاد، وتبين أنها خطيرة، ويتم نقل المرأة أثناء المخاض إلى عملية قيصرية. هذا قسم الطوارئ يوصف إذا لاحظ الطبيب:
- عمالة ضعيفة
- نقص الأكسجة عند الأطفال,
- انفصال المشيمة،
- هبوط الحبل السري أو ساقي الطفل ،
- عدم فتح عنق الرحم أثناء الانقباضات.
يمكن أن تكون الولادة مع طفل مقعدي معقدة
إن تحويل مؤخرة الطفل نحو "الخروج" عند الاستلقاء طولياً ليس له أي تأثير على الحمل. لا يمكن قول الشيء نفسه عن الولادة.
يتأثر عمل الأم بشكل مباشر بالطفل الذي يضغط على قناة الولادة من الداخل. وفي حالة وضع الحوض، قد يضعف هذا النشاط، لأن الساقين ستضغطان بشكل أضعف بكثير من الرأس الكبير.
حتى لو "ينزلق" الجسم، فقد يميل الرأس إلى الخلف أثناء الولادة. هذا أمر خطير - قد يتعرض الطفل للإصابة. بالإضافة إلى الرأس، يمكن أيضًا إمالة الذراعين للخلف.
في مثل هذه الولادات، يتم أحيانًا الضغط على الحبل السري - حيث يضغطه الرأس على قناة الولادة. ونتيجة لذلك، لن يحصل الطفل على كمية كافية من الأكسجين، أي أن الجسم الصغير يحدث مجاعة للأكسجين.
هل من الممكن "تحريك" الطفل بشكل صحيح؟
بعد تقرير الطبيب عن وضعية الطفل غير الطبيعية، لا تنام بعض النساء ليلاً، ويحاولن معرفة كيفية مساعدة الطفل. يتذكر! إذا تم إخبارك عن المجيء المقعدي في الأسبوع 20-22، فنم جيدًا: لا يزال لدى الطفل ما يكفي من الوقت (وحتى مساحة صغيرة) للتقلب إلى الموضع المطلوب. حتى الأسبوع الثاني والثلاثين، سيظل لدى طفلك البهلواني الصغير الوقت للتدوير، لذا فإن استلقائه بشكل غير صحيح الآن ليس حكمًا بالإعدام.
ومع ذلك، لا داعي للذعر بعد الأسبوع 32. بادئ ذي بدء، إنه أمر سيء بالنسبة لك. وثانيا، لا تزال هناك طرق لتصحيح الوضع. اسأل طبيبك عن تمارين خاصة للنساء الحوامل. من خلال القيام بها بانتظام، يمكنك "قلب" طفلك إلى الوضع الصحيح الذي لن يتعارض مع الولادة.