الفقاع في تجويف الفم وأطراف فيروس كوكساكي. التشخيص والعلاج. الفقاع الحقيقي
الأمراض الجلدية الفقاعية هي أمراض تصيب الجلد والأغشية المخاطية ، والعنصر المورفولوجي الرئيسي فيها هو المثانة (الفقاعة). بعضها شديد ، ويتقدم بسرعة وينتهي في كثير من الأحيان بالموت ، والبعض الآخر لديه مسار حميد وتوقعات مواتية.
تتميز الأمراض الجلدية الفقاعية التالية ذات الدورة الحميدة:
- ذراع الفقعان الفقاعي () ؛
- الفقاع في الغشاء المخاطي للعينين.
- الفقاع المزمن العائلي الحميد.
- الفقاع nonacantholytic من الغشاء المخاطي للفم;
- الفقاع الفيروسي للأطرافوتجويف الفم.
الفقاع المحلل للجلد الجديد الحميدمع مسار مزمن ، يستمر في تكوين بثور تحت الجلد (على عكس الفقاع الحقيقي ، لا توجد عمليات انحلال الأقنثة). لم يتم تحديد سبب المرض. من المفترض أن يكون تكوين البثور نتيجة تكوين الأجسام المضادة الذاتية لمكونات الغشاء القاعدي.
الفقاع Neacantholyticأكثر شيوعًا في المرضى الذين تزيد أعمارهم عن 60 عامًا. تعتبر عملية الأباعد الورمية ، لذلك يجب فحص مرضى هذا المرض بحثًا عن الأورام.
الفقاع الانحلالي - عيادة
تحدث الطفح الجلدي الفقاعي الفقاعي في ليفر بشكل رئيسي على الجلد ، الأغشية المخاطيةقد لا تتأثر. في البداية ، تظهر بقع حمراء متوذمة ، تظهر عليها بثور يبلغ متوسط قطرها حوالي 3 سم من شكل نصف كروي مع غطاء كثيف ومحتويات دموية مصلية. إنها متوترة ومستمرة وليست عرضة للنمو المحيطي ، وأعراض نيكولسكي سلبية. بعد الفتح ، يتم تغطية التآكل بقشور صفراء بنية ، وسرعان ما تبدأ في التكون الظهاري. الآفات موضعية في الطيات الإربية ، على السطح المثني للذراعين و الأطراف السفلية، في أسفل البطن ، الإبطين ، في الفم. يمكن أن تظهر الطفح الجلدي على شكل بثور مفردة وتؤثر على مساحات كبيرة.
الآفات المخاطية في الفقاع تقتصر على تجويف الفم. يستمر بدون ألم شديد ، ولا يوجد سيلان قوي للعاب.
في حالات فردية الفقاع غير الكانثوليتيكقد تتطور مع تكوين طفح جلدي معمم. قد تظهر فقاعات كبيرةيصل قطرها إلى 10 سم. بشكل ذاتي ، يصاحب الطفح الجلدي وجع وحرق وحكة. الدورة مزمنة ، ويمكن أن تستمر لسنوات ، وتقطعها حالات مغفرة كاملة وغير كاملة. مع الوقت الفقاع المحلل الجديد الحميديتراجع ويحدث الانتعاش. لكن لا يتم استبعاد الحالات الشديدة ذات النتيجة المميتة.
الفقاع الجلدي الجديد ليفر - العلاج
العلاج الرئيسي هرموني. عيّن الجلوكوكورتيكوستيرويدات (بريدنيزولون) بجرعة 40 ملغ في اليوم. تعتمد جرعة ومدة العلاج على شدة العملية. تستخدم أيضًا أدوية تثبيط الخلايا (ميثاتريكسات وسيكلوفوسفاميد) والسلفونات (أفلوسولفون).
العلاج الموضعي للآفات يهزميتم تنفيذه باستخدام أصباغ الأنيلين والمراهم بالكورتيكوستيرويدات (أكريديرم ، إيلوكوم ، تريديرم). على ال مخاطيتروى العناصر بالمحاليل المضادة للبكتيريا (الكلورهيكسيدين ، ميرامستين).
الفقاع المزمن العائلي الحميد Guzhero-Hailey-Hailey
هذا المرض ينتمي إلى الجينات. يتم توريثها وراثيًا بطريقة جسمية سائدة ، ومن هنا جاءت تسميتها الأسرة. إنه نادر نسبيًا ، ولا يتطور في مرحلة الطفولة والشيخوخة ، وغالبًا ما يظهر بعد 20 عامًا.
الصورة السريرية
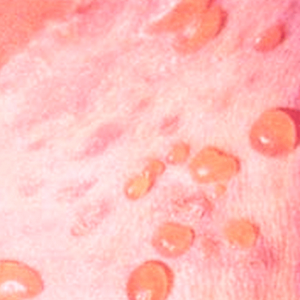 Pemphigus vulgaris ظهور طفح جلدي فقاعي على بشرة تبدو صحية أو معتدلة فرط الدم. التعريب النموذجي: المنطقة طيات طبيعية(إبطي و المنطقة الأربية، تحت الغدد الثديية) ، على الأسطح الجانبية للرقبة. بؤر يهزميمكن وضعها بشكل متماثل. الملتحمة والأغشية المخاطية اصداف،عادة لا تشارك.
Pemphigus vulgaris ظهور طفح جلدي فقاعي على بشرة تبدو صحية أو معتدلة فرط الدم. التعريب النموذجي: المنطقة طيات طبيعية(إبطي و المنطقة الأربية، تحت الغدد الثديية) ، على الأسطح الجانبية للرقبة. بؤر يهزميمكن وضعها بشكل متماثل. الملتحمة والأغشية المخاطية اصداف،عادة لا تشارك.
العناصر الأساسية - بثور صغيرة واحدة أو أكثر بمحتويات مصلية. إنها لا تسبب أي أحاسيس ذاتية على الإطلاق ، الحالة العامةلا ينزعج المرضى. يتمزق الإطار بسهولة ، لأنه يحتوي على جدران رقيقة وتظهر مناطق تآكل ، والتي تندمج مع بعضها البعض ، وتشكل لويحات ذات حدود متعددة الحلقات واضحة ، على سطحها قشور اللون الأصفر.
يمكن رؤية بثور رخوة وتآكلات صغيرة مع شظايا من البشرة على طول حافة اللويحات. مزمنيحتوي الفقاع Gougereau على علامة مرضية: سطح البؤر يهزمفي الطيات مغطاة بالشقوق التي تشبه ظاهريًا شكل تلفيف الدماغ.
من الناحية النسيجية ، توجد الخلايا الشوكية في مسحات من البصمات ، ولكن على عكس الفقاع الحقيقي ، فإنها تحتفظ بوظائفها ، والقدرة على الانقسام والتقرن ، وتتحرك نحو السطح.
الفقاع الحميد Gougereau لديه توقعات مواتية ، حتى مع الأشكال الشائعة. يبقى فرط التصبغ المستمر في موقع حل البثور.
علاج او معاملة
أي علاج لهذا المرض له تأثير مؤقت فقط. يحدث الهدوء في بعض الحالات دون علاج. يتم وصف المنشطات الموضعية وأصباغ الأنيلين وعلاج الفيتامينات. في بعض الأحيان يكون استخدام المضادات الحيوية مطلوبًا (إذا انضمت العدوى الثانوية إلى بؤر واسعة النطاق).
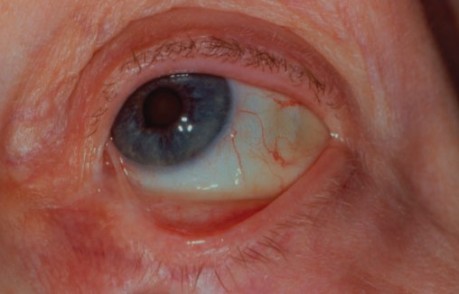 الفقاع أو الفقعان الندبي مخاطيالعيون والفم والجلد نادرا. وهو أكثر شيوعًا عند النساء في منتصف العمر وكبار السن. المسببات هي المناعة الذاتية.
الفقاع أو الفقعان الندبي مخاطيالعيون والفم والجلد نادرا. وهو أكثر شيوعًا عند النساء في منتصف العمر وكبار السن. المسببات هي المناعة الذاتية.
تبدأ الآفة عادة بالغشاء المخاطي للفم والمريء والبلعوم. وفقط بعد فترة من الوقت تشارك ملتحمة العين. في بعض المرضى ، يتأثر الجلد لاحقًا.
تتأثر الأغشية المخاطية للفم دائمًا. تقع الفقاعات في أعماق البشرة ، وبالتالي يكون لها إطار سميك ومتوترة وتبقى سليمة لفترة طويلة. بعد الفتح ، تتشكل تآكل عميق للون اللحوم الحمراء ، تشبه القرحة ، فهي لا تميل إلى النمو على طول المحيط. الجزء السفلي من التآكل مغطى بطبقة كثيفة من اللون الأبيض الرمادي. تندب شبيه الفقاع ( عين الفقاع) لديها السمة البارزة: ظهور بثور وتقرحات في نفس الأماكن ، مما يؤدي لاحقًا إلى حدوث تغيرات ندبية ، وتضيقات (المريء ، والإحليل ، والبلعوم) والالتصاقات.
آفة الملتحمة اصدافتبدأ العين بالوذمة والاحتقان المستمر. المرضى قلقون الموالخوف من الضياء. في وقت لاحق ، تتشكل الفقاعات تحت الملتحمة ، في موقع الحل الذي تحدث فيه التغييرات الندبية ، والتي تتفاقم مع كل تفاقم. المضاعفات هي:
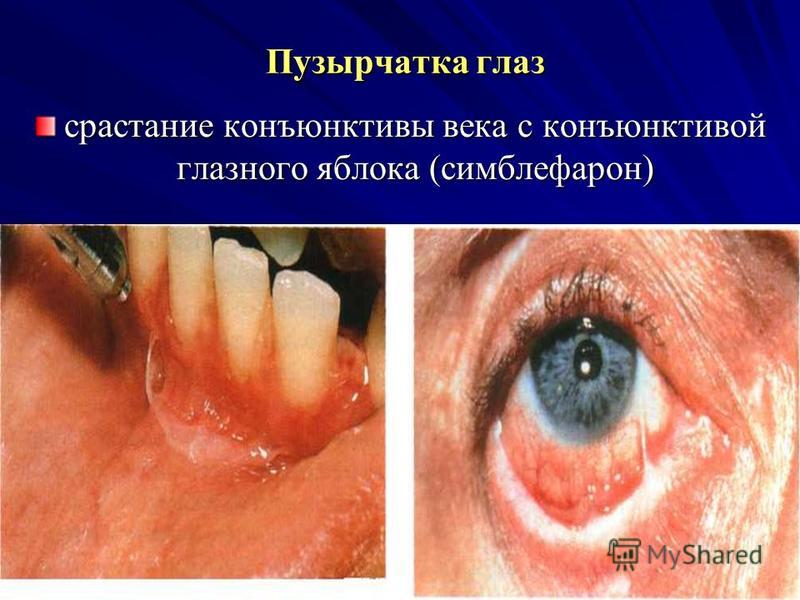
- سمبلفارون.
- انقلاب الجفون
- تقرح القرنية
- فقدان البصر.
لم يتم العثور على خلايا أكانثوليتيك.
العلاج مشابه لعلاج شبيه الفقاع الفقاعي. يستخدم فيتامين أ لإذابة وتنعيم الندبات والليديز والصبار في الحقن.
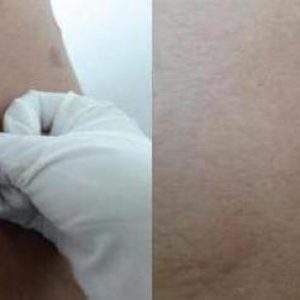 الفقاع في الغشاء المخاطي للفم شكل الذاتداء جلدي فقاعي ، حيث تظهر البثور فقط في منطقة الغشاء المخاطي اصداففم. لم يتم الكشف عن انحلال الشرايين ، ولا توجد عمليات ندبية ولاصقة.
الفقاع في الغشاء المخاطي للفم شكل الذاتداء جلدي فقاعي ، حيث تظهر البثور فقط في منطقة الغشاء المخاطي اصداففم. لم يتم الكشف عن انحلال الشرايين ، ولا توجد عمليات ندبية ولاصقة.
تتميز العيادة بظهور فقاعات كثيفة في الفم يصل قطرها إلى 1 سم ، مع إطار سميك. تتشكل على خلفية غير متغيرة أو مفرطة النشاط قليلاً ، بعد بضعة أيام تنفجر مع ظهور تآكلات حمراء زاهية ، والتي يتم تغطيتها لاحقًا بطبقة من الفيبرينات البيضاء. لا يوجد نمو محيطي على طول حواف جزء البشرة ، ولم يتم تحديد أعراض نيكولسكي. تتشكل التآكل بتشكل ظهاري دون أن يترك أثرا في غضون أسبوعين.
لا تتأثر الحالة العامة للمرضى. المشاعر الذاتيةعادة ما تكون ضعيفة جدا. الفقاع الحميد للفم له مسار طويل الانتكاس.
الفقاع الفيروسي للأطراف وتجويف الفم
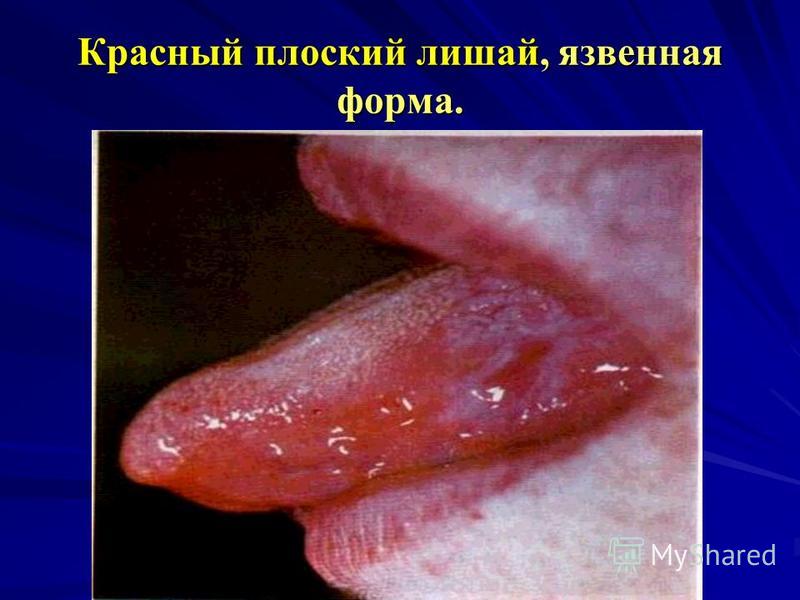
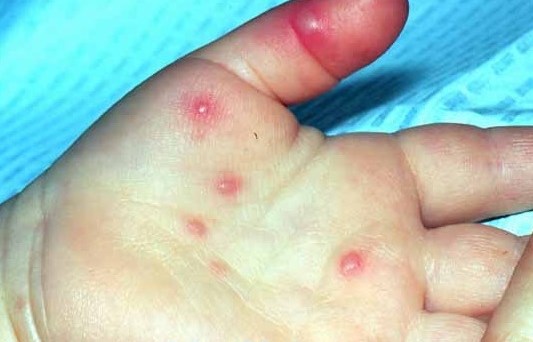 الفقاع الفيروسيالأطراف: هذا المرض له مسببات معدية (يسببها فيروس كوكساكي المعوي) وهو شائع جدًا عند الأطفال. يتميز بتكوين طفح حويصلي على الراحتين والأخمصين وآفات تقرحية في الغشاء المخاطي للفم.
الفقاع الفيروسيالأطراف: هذا المرض له مسببات معدية (يسببها فيروس كوكساكي المعوي) وهو شائع جدًا عند الأطفال. يتميز بتكوين طفح حويصلي على الراحتين والأخمصين وآفات تقرحية في الغشاء المخاطي للفم.
ينتقل العامل المسبب من شخص مصاب عن طريق الرذاذ المحمول جواً أو الاتصال أو الطريق الفموي البرازي. بعد الشفاء السريري ، قد يكون الشخص الذي كان مريضًا لعدة أشهر حاملاً للفيروس بدون أعراض.
الفقاع الفيروسيلديها فترة الحضانةمن 3 أيام إلى أسبوع. تعاني الحالة العامة من ارتفاع في درجة الحرارة وسيلان في الأنف وسعال وظواهر عسر الهضم. يتم ملاحظة آلام المفاصل في بعض الأحيان.
الطفح الجلدي عبارة عن بثور صغيرة منفردة إلى متعددة ، تظهر على سطح راحتي اليدين وباطن القدمين. بالتزامن مع الطفح الجلدي ، تحدث الآفات التآكلي والتقرحية في الفم. إنها مؤلمة وتجعل تناول الطعام صعبًا.
الفقاع الفيروسيمسموح به في غضون 10 أيام. العلاج عرضي فقط: صبغات الأنيلين ومضادات الجراثيم للطفح الجلدي ، شطف الفم بمحلول مطهر ، وضع مواد هلامية مخدرة على الغشاء المخاطي لتليينه المفي الفم.
الفقاع (الفقاع) مرض جلدي يتميز بظهور بثور (ثور) على الجلد والأغشية المخاطية. هذا مرض نادر وخطير للغاية. غالبًا ما يواجهه البالغون في سن الثلاثين إلى الستين عامًا ، على الرغم من أن المرض يمكن أن يحدث في أي عمر.
أسباب الفقاع
سبب الفقاع هو اضطراب في المناعة الذاتية. في هذا المرض ، تتشكل الأجسام المضادة الذاتية لبروتينات معينة - ديسموجلينز. هذه المادة تربط الخلايا المجاورة للبشرة. عندما تهاجم الأجسام المضادة ديسموجلينز ، يتم تعطيل عمل الأخير. وبسبب هذا ، فإن خلايا البشرة متصلة بالفعل بشكل فضفاض ومنفصلة عن بعضها البعض. تصبح البشرة مسامية ، سهلة التقشير ، عرضة لاختراق الكائنات الحية الدقيقة. نتيجة لذلك ، تتشكل حويصلات بسائل مصلي على سطح الجلد ، وبعد فتحها تتعرض القرح. يُطلق على تدمير الاتصال بين خلايا البشرة اسم انحلال الشرايين ، لذلك يُطلق على الفقاع اسم حالة الشوك.
يعد الفقاع الشوكي (الفقاع) والفقاع الوليدي من الأمراض المختلفة تمامًا. بينما يعتمد الفقاع على اضطرابات المناعة الذاتية ، يحدث الفقاع الوليدي.

أعراض الفقاع
الفقاع عند البالغين هو مرض مزمن ذو مسار متموج ، أي أن تناوب فترات الانقراض هو سمة مميزة الاعراض المتلازمةوتفاقم المرض. من الأعراض المميزة للمرض ظهور بثور (ثور).
يمكن أن تكون الفقاعات موضعية على الأغشية المخاطية للفم العلوي الجهاز التنفسي، الأعضاء التناسلية الخارجية ، الجلد. هناك عدة أشكال من الفقاع:
- عادي (مبتذل) ؛
- نباتي.
- تورق؛
- حمامي (دهني) ؛
- برازيلي.
الفقاع الشائع
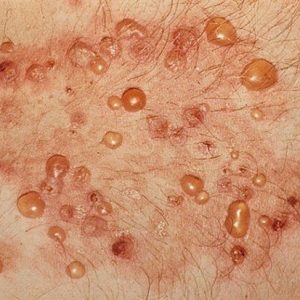
هذا هو الشكل الأكثر شيوعًا من الفقاع عند البالغين. يبدأ عادة بشكل غير محسوس ، دون سبب واضح. يتجلى المرض في ظهور بثور على الغشاء المخاطي للفم ، والحدود الحمراء للشفتين والأنف والبلعوم الأنفي. يقلق المريض من الألم عند بلع الطعام واللعاب عند الكلام. بالإضافة إلى ذلك ، لوحظ زيادة إفراز اللعاب وبشكل مميز. في كثير من الأحيان ، يلجأ المرضى إلى طبيب أسنان أو أخصائي أنف وأذن وحنجرة مصابين بمثل هذه الأعراض ويتم علاجهم دون جدوى ، أو.
بعد بضعة أشهر (ثلاثة إلى اثني عشر) عملية مرضيةيبدأ في الانتشار بنشاط على الجلد. تظهر بثور مترهلة شفافة بداخلها سائل مصلي على الجلد ، وتفتح بسرعة ، بالمعنى الحرفي للكلمة في اليوم الأول. في مكانها ، تتعرض التآكل إلى سطح وردي فاتح ورطب ، وبالتالي لامع. يتقلص السائل المصلي الذي يتدفق من الفقاعة إلى قشور. يمكن أن تحدث الفقاعات في أي منطقة ، دون أي ترجمة مفضلة. ميزة نموذجيةالفقاع الشوكي هو أحد الأعراض الإيجابية لنيكولسكي. مع هذه الأعراض ، يؤدي فرك الجلد في المنطقة المصابة أو على جزء صحي إلى تقشير البشرة.
 مع عملية معتدلة ، تظل الحالة العامة للشخص دون تغيير. ومع ذلك ، يمكن أن يصبح الفقاع معممًا ، عندما تتشكل بثور وتقرحات واسعة على الجلد. في هذه الحالة ، تتدهور الحالة الصحية بشكل حاد ، ويحدث ضعف ، وفقدان الشهية ، وفقدان الوزن. الجلد المصاب بالفقاع شديد التأثر بالكائنات الحية الدقيقة. هناك إمكانية للانضمام إلى البكتيريا المسببة للأمراض مع عواقب وخيمة.
مع عملية معتدلة ، تظل الحالة العامة للشخص دون تغيير. ومع ذلك ، يمكن أن يصبح الفقاع معممًا ، عندما تتشكل بثور وتقرحات واسعة على الجلد. في هذه الحالة ، تتدهور الحالة الصحية بشكل حاد ، ويحدث ضعف ، وفقدان الشهية ، وفقدان الوزن. الجلد المصاب بالفقاع شديد التأثر بالكائنات الحية الدقيقة. هناك إمكانية للانضمام إلى البكتيريا المسببة للأمراض مع عواقب وخيمة.
الفقاع الحمامي (الدهني)
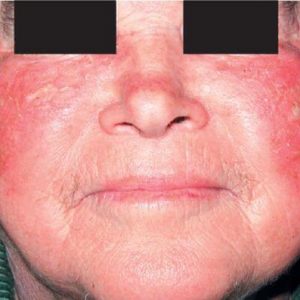
الفقاع الحمامي نادر الحدوث. خصوصية هذا النوع من الفقاع هو أن الطفح الجلدي الأول يكون موضعيًا على الجلد ، أي في المناطق ذات التراكم الكبير. الغدد الدهنية: وجه، جزء مشعرالرأس والظهر والصدر. تتشكل بقع حمامية (حمراء) ذات حدود واضحة على الجلد. خارجيًا ، صورة سريرية مماثلة تشبه الأكزيما الدهنية.
سرعان ما تتطور هذه البقع الحمامية إلى ظهور بثور ، ويمكن رؤية قشور بنية أو صفراء على سطحها. عندما يتم التخلص من القشور ، يتم التعرية مع سطح مبلل. يمكن أن يحدث المرض بشكل محدود لعدة سنوات ، أو يمكن أن ينتشر على طول الجلد. نادرا ما يتأثر الغشاء المخاطي للفم.
الفقاع الورقي
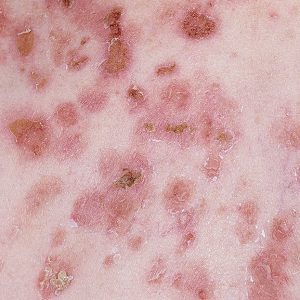
الفقاع الفقاعي مشابه جدًا للفقاع الشائع. يتم عزل هذا النموذج بشكل منفصل بسبب حقيقة أن الانحلال الشوكي يحدث في الطبقات العليا من البشرة.
يمكن أن تحدث الفقاعات في أي مكان من الجسم ، ولكنها غالبًا ما تكون موضعية في الوجه وفروة الرأس. غطاء البثور رقيق للغاية ويتكسر عند أدنى تهيج. بعد فتحها ، يتدفق السائل المصلي ، وتتشكل قشور ذات طبقات تغطي القرحة.
إن هزيمة الغشاء المخاطي للفم نادرة في هذا النوع من الفقاع. في هذه الحالة ، يمكن أن يتأثر جهاز الرؤية بتكوين التهاب الملتحمة القيحي.
الفقاع الخضري
يمكن أن يكون هذا النوع من الفقاع حميدًا لفترة طويلة (الطفح الجلدي يحتل مناطق محدودة من الجلد) ولا يؤثر المصلحة العامة. تحدث الفقاعات بشكل رئيسي على الغشاء المخاطي للفم ، حول الأنف ، فتحة الشرج ، على الأعضاء التناسلية ، وكذلك في طيات الجلد الكبيرة (الإبط ، الأربية ، عند النساء تحت الثدي).
يتميز هذا التنوع من الفقاع بظهور تآكل في الجزء السفلي من النمو الناعم - نباتات مغطاة بطبقة مصلية. تحلب النباتات رائحة كريهةويمكن أن يصل حجمها إلى سنتيمتر.
بشكل عام ، يعد تخصيص أشكال مختلفة من الفقاع أمرًا تعسفيًا إلى حد ما. بعد كل شيء ، قد يشبه نوع واحد من الفقاع نوعًا آخر. بالإضافة إلى ذلك ، من الممكن تحويل شكل إلى آخر.
الفقاع البرازيلي

في مظاهره السريرية ، يشبه الفقاع الورقي. تم العثور على هذا المرض بين سكان البرازيل ، شمال الأرجنتين ، بيرو ، بوليفيا ، بشكل رئيسي في المناطق الاستوائية. تحسين الظروف المعيشيةوخفضت إزالة الغابات من معدل الإصابة. يقترح الأطباء أن الفقاع البرازيلي ربما يكون معديًا بطبيعته ، وأن نشاطه مدعوم بالعوامل البيئية. غالبًا ما يصيب المرض العديد من أفراد الأسرة ، وتكون النساء أكثر استعدادًا.
تظهر البثور المسطحة على الجلد ، ثم تتشقق لتشكل قشور متقشرة. قد يشكو المريض من حرق الجلد ، وهذا هو سبب تسمية الفقاع البرازيلي "بالنار البرية".
التشخيص
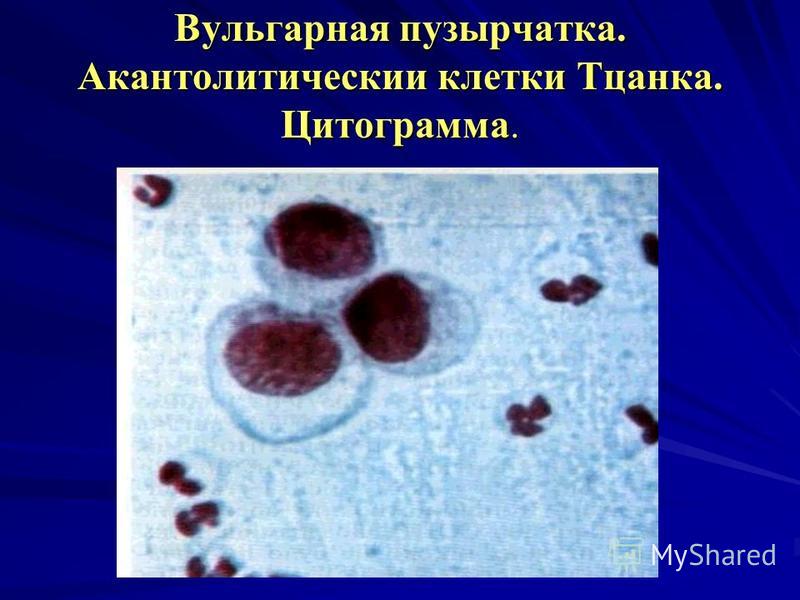
في حالة الاشتباه في وجود الفقاع الشوكي ، يتم إجراء فحص خلوي للطاخة من القرحة. في الدراسة ، يمكن للمساعد المختبري الكشف عن خلايا البشرة الشائكة Tzank ، والتي تشير إلى وجود الفقاع في المريض.
يمكن أيضًا إنتاج رقعة من الجلد. مع الفقاع ، وذمة بين الخلايا في البشرة ، واضطرابات النزاهة الشائكة ، تم العثور على بثور.
باستخدام البحوث المناعيةيمكن الكشف عن رواسب IgG و IgA بين خلايا البشرة في منطقة المثانة.

علاج الفقاع
مبدأ العلاج هو قمع النشاط المرضي جهاز المناعة. لهذا الغرض ، يتم استخدام الجلوكوكورتيكويد (بريدنيزولون ، ميثيل بريدنيزولون). غالبًا ما يبدأ الطبيب علاج المريض فورًا بجرعات كبيرة من أجل التأثير على العملية المرضية في أسرع وقت ممكن. يجب أن يأخذ المريض هذه الجرعة لمدة أربعة إلى ستة أسابيع ، ثم يخفض الجرعة تدريجياً. بجرعة صغيرة من الدواء يحدث انتكاسات للمرض.
بالإضافة إلى ذلك ، يمكن استخدام الجلوكوكورتيكويدات مع الأدوية المثبطة للمناعة (أزاثيوبرين ، ميثوتريكسات). يسمح استخدام الأدوية المثبطة للمناعة باستخدام جرعة أقل من الجلوكوكورتيكويد ، مما يقلل من آثارها الجانبية.
 السكرية هي الأدوية الثقيلةوالتي ، إذا تم استخدامها لفترة طويلة ، يمكن أن تسبب مضاعفات خطيرة. ومع ذلك ، لا يتعين على مرضى الفقاع الشوكي الاختيار ، لأن حياتهم معرضة للخطر. لذلك من الضروري اتباع وصفة الطبيب وعدم تغيير نظام العلاج بمفردك.
السكرية هي الأدوية الثقيلةوالتي ، إذا تم استخدامها لفترة طويلة ، يمكن أن تسبب مضاعفات خطيرة. ومع ذلك ، لا يتعين على مرضى الفقاع الشوكي الاختيار ، لأن حياتهم معرضة للخطر. لذلك من الضروري اتباع وصفة الطبيب وعدم تغيير نظام العلاج بمفردك.
في أشد أشكال المرض ، يلجأون إلى علاج النبض. هذا هو إعطاء جرعات عالية من الجلوكوكورتيكويد والسيكلوفوسفاميد على المدى القصير وفقًا لمخطط معين. كما طريقة إضافيةيتم إجراء فصادة البلازما ، مما يسمح لك بتقليل مستوى الأجسام المضادة في الدم بسرعة. في حالة الإصابة ، يتم وصف المريض
تصنيف المرض الحويصلي (M.D. Sheklakov ، 1961) أ. مرض المثانة المصحوب بظهور تقرحات شوكية هو فقاع حقيقي (حقيقي) ، ينقسم إلى مبتذل ، نباتي ، على شكل ورقة ، زهمي (حمامي) ، أو متلازمة سينيير آشر. B. مرض حويصلي مزمن حميد من Gugereau Hailey Hailey. مرض حويصلي مع الفقعان الفقاعي غير الشوكي: أ) الفقاع السليم غير الشوكي (شبيه الفقاع الفقاعي ليفر) ؛ ب) الفقاع في العين (التهاب الجلد الفقاعي الضمور في لورت جاكوب) ؛ ج) الفقاع الحميد غير الشائك فقط الغشاء المخاطي.

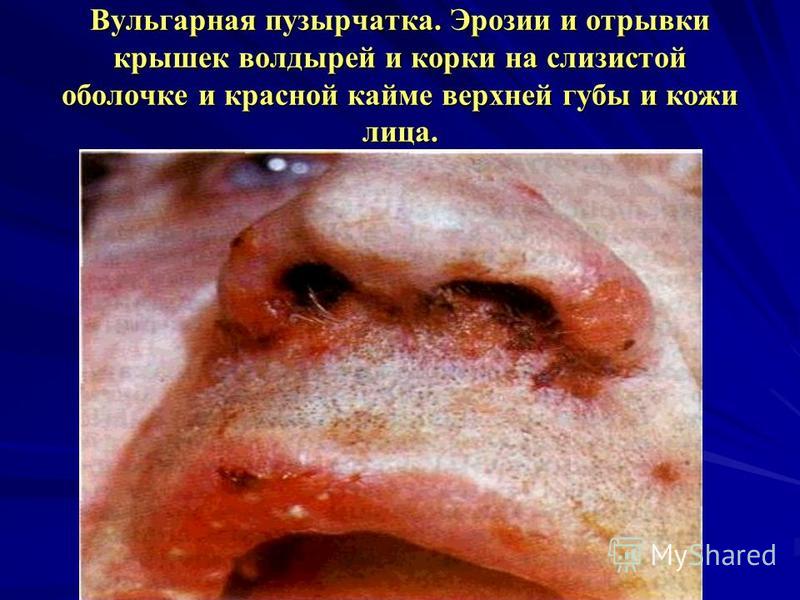
الفقاع الشائع (الفقاع الشائع). الموقع: سماء ناعمة، المنطقة الخلفية للخد ، أرضية الفم ، الشفتين ، اللثة (التهاب اللثة التقشري) ، والبلعوم. السمات المميزة: تظهر البثور على الغشاء المخاطي أو الجلد على ما يبدو غير متغير أو مفرط الدم بشكل طفيف ، شكلها مستدير ، قطرها من 2-3 إلى 40 مم وأكثر. أولاً ، تمتلئ البثور بسائل صافٍ ، يصبح مصفرًا بعد يوم أو يومين (لون الليمون) ، ثم يصبح غائمًا. تآكل أحمر راكد ، نظيف أو مغطى بطبقة ليفية طفيفة ومؤلمة.

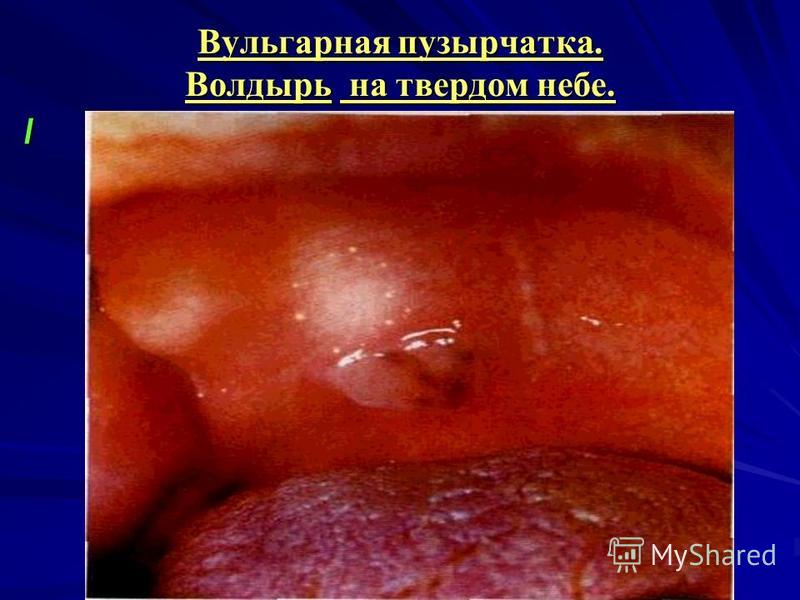
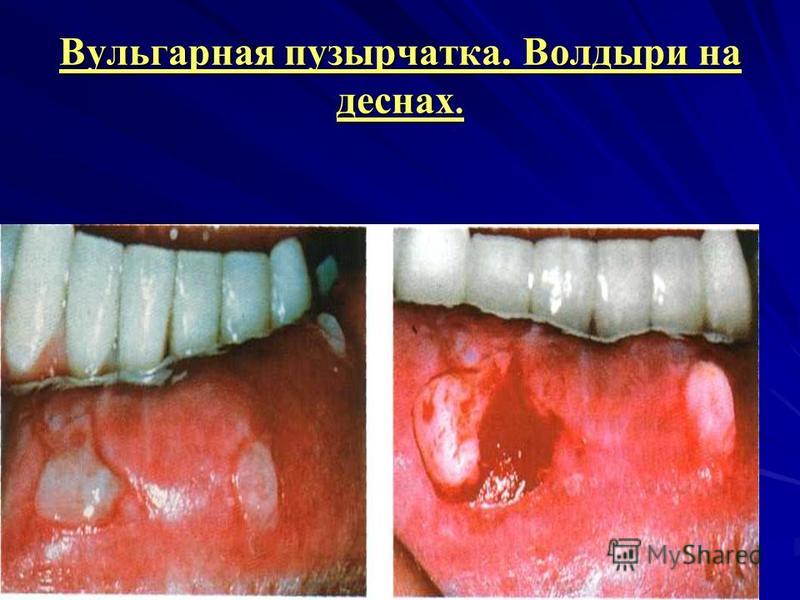
البافبول الخضري (الفقاع النباتي). تتأثر بثور الخدين ، بالقرب من زوايا الفم واللسان والحنك ، وتكون البثور أصغر حجمًا ، ويبدو الجزء السفلي من التآكل في البداية غير متساوٍ بسبب التكوين السريع للنباتات. يبدو الجزء السفلي من التعرية بالفعل في البداية غير متساوٍ بسبب التكوين السريع للنباتات. الفقاع الورقي الشكل (pemphigus foliaceus) تظهر بثور وقشور رخوة مسطحة على جلد الوجه وفروة الرأس ، وتوضع البثور بشكل أكثر سطحية ، وأغلفةها تتكسر بسهولة وتجف الإفرازات إلى قشور رقيقة تشبه الصفائح أو طبقات من عجين الفطير.

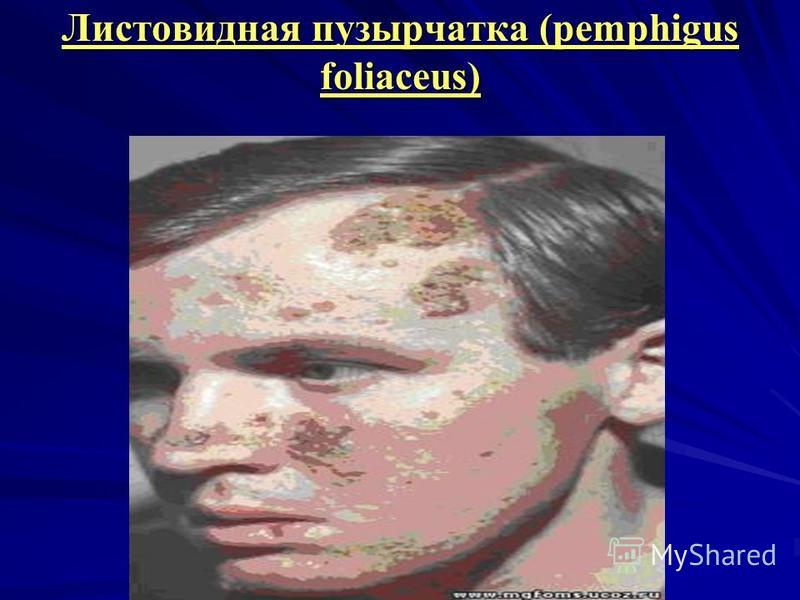
الفقاع الدهني (الحمامي) (الفقاع الحمامي) ، أو متلازمة سنيير آشر ، وهو نوع غير عادي من الفقاع ، نادرًا ما يحدث وفي نفس الوقت يشبه الذئبة الحمامية ، التهاب الجلد الدهنيوالفقاع الشائع. هذا نوع غير عادي من الفقاع ، وهو نادر جدًا وفي نفس الوقت يشبه الذئبة الحمامية والتهاب الجلد الدهني والفقاع الشائع. الطفح الجلدي عبارة عن خلايا حمامية على خلفية الزهم الدهني مع طبقات من القشور الرقيقة أو الرخوة. لون مصفر. الطفح الجلدي عبارة عن خلايا حمامية على خلفية الزهم الدهني مع طبقات من القشور الرقيقة أو الرخوة الصفراء.

نموذجي لـ الصورة السريريةالفقاع هو: 1. طفح جلدي أحادي الشكل ، 2. بثور رقيقة الجدران ، 3. عدم استجابة الأنسجة المحيطة ، 4. عدم وجود هدوءات (أو فترة قصيرة) ، 5. أعراض نيكولسكي إيجابية ، 6. انتهاك كبير للحالة العامة للمرض. المريض ، 7. خلايا الفقاع الأشواك المميزة ، أو خلايا Tzank.

يمكن أن تظهر أعراض نيكولسكي بثلاث طرق: 1) إذا قمت بسحب جزء من غطاء البثرة ، فإن الطبقات العليا من الظهارة تتقشر وعلى الأغشية المخاطية للفم أو الجلد السليم على ما يبدو ؛ 2) فرك الجلد ذو المظهر الصحي أو OSM أو الكشط بأداة حادة بين الخلايا مع ظهور بثور وتآكل يؤدي إلى رفض الطبقات السطحية للبشرة أو الظهارة في هذا المكان وتشكيل نفطة عامة أو تآكل ؛ 3) عند فرك المناطق ذات المظهر الصحي تمامًا من الجلد أو الأغشية المخاطية الموجودة بعيدًا عن خلايا الآفة والتي لم يكن هناك طفح جلدي مطلقًا ، فإن الطبقات العليا أيضًا مصابة بصدمة طفيفة.


علاج الفقاع العام: أدوية الكورتيكوستيرويد: بريدنيزولون ، تريامسينولون ، ديكساميثازون. التثبيط الخلوي (ميثوتريكسات ، بروبيدين) محضرات الكالسيوم والبوتاسيوم (لاكتات الكالسيوم ، جلسروفوسفات الكالسيوم ، غلوكونات الكالسيوم ، أسيتات الكالسيوم ، أورتات البوتاسيوم) هرمونات الابتنائية (ريتابوليل ، نيرابول) فيتامينات المجموعة ب حمض الأسكوربيك


الفقاع النيكانيثوليتيك السليم (شبيه الفقاع الفقاعي ليفر) يظهر الفقاع Neacantholytic pemphigus السليم على شكل طفح جلدي من بثور قطرها 520 مم ، والتي تحدث على خلفية احتقان الدم ووذمة الأنسجة. لوحظ شبيه الفقاع الفقاعي في الأشخاص الذين تتراوح أعمارهم بين 60 عامًا ، ونادرًا عند الأطفال. التوطين الأساسي للبثور على الأطراف والجذع. نادرًا ما تحدث أعراض نيكولسكي ، ولا يتم اكتشاف الخلايا الشوكية. يكشف التألق المناعي المباشر (RIF) عن كومة من المجمعات المناعية المنتشرة.

الفقاع في العين (التهاب الجلد الضموري المخاطي الغشاء المخاطي لورت جاكوب) لوحظ حدوث ندبات وتصاقات وضمور وتجاعيد للأنسجة في موقع البثور ، مما يؤدي إلى تشوه ثاني أكسيد الكربون ؛ في 90٪ من المرضى ، يؤدي تلف ملتحمة الجفن إلى اندماجها مع الملتحمة. مقلة العين(simblefaron) وينتهي بالعمى.

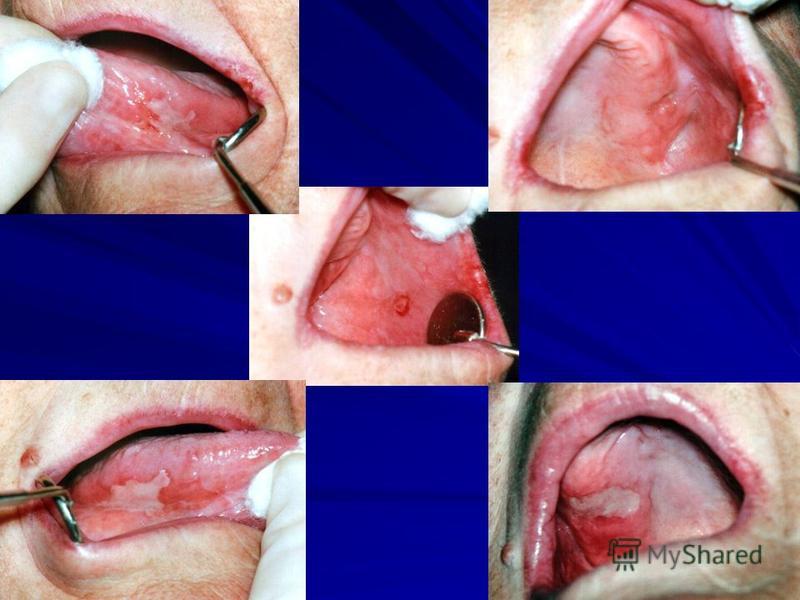
الفقاع الحميد غير الشوكي فقط ORM. يتميز بظهور انبات صغيرة تحت الظهارة (قطرها 310 مم) فقط على الغشاء المخاطي للفم دون الإضرار بثاني أكسيد الكربون والجلد الآخر وبدون تندب أو تجعد للأنسجة ؛ أشكال المرض: - ثابتة محدودة (ظهور بثور في نفس موقع الغشاء المخاطي للفم). - منتشر (ظهور بثور على كامل سطح ثاني أكسيد الكربون) ؛ - اللثة أو سن اليأس (يحدث عند النساء أثناء سن اليأس).

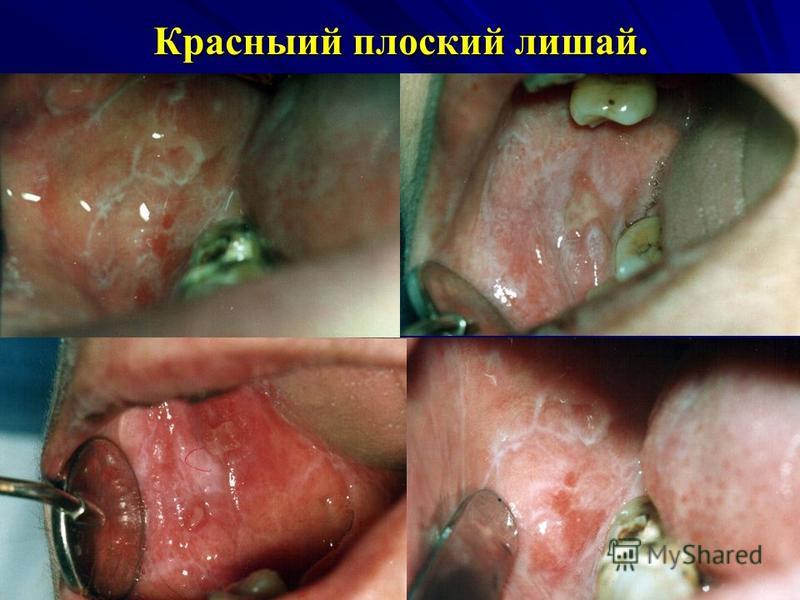
الحزاز المسطح (الحزاز المسطح) هو مرض مزمن يتجلى في تكوين حطاطات كيراتينية على الجلد وثاني أكسيد الكربون. لأول مرة ، وصف طبيب الجلد النمساوي F.Hebra الحزاز المسطح (LP) في عام 1860. واقترح مصطلح "lichen ruber".

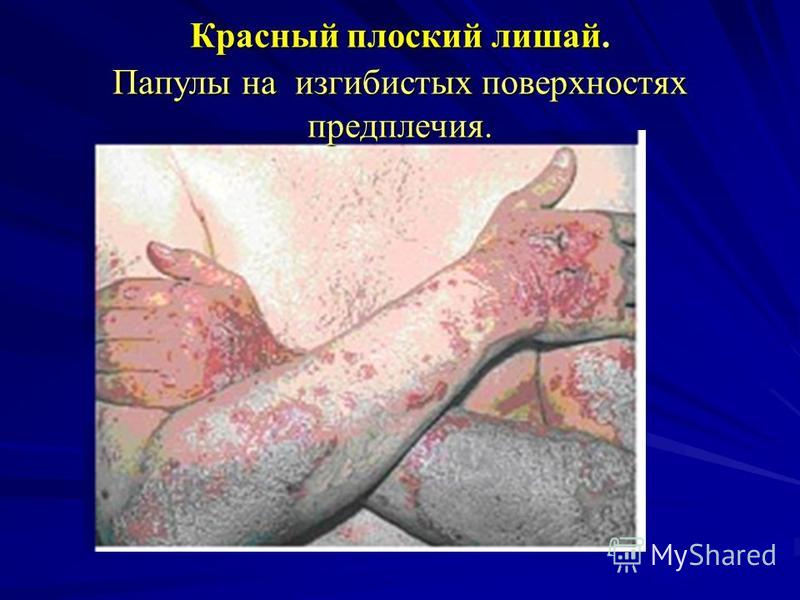
الحزاز المسطح عناصر الهزيمة. حطاطات منفصلة ، غالبًا ما تكون دخنية. قواعدهم مخترقة قليلا. الشكل دائري وبيضاوي وأحيانًا ممدود. تكون الحطاطات في البداية معتمة ، ثم تتحول فيما بعد إلى لون وردي باهت ومحمر وحتى أرجواني أرجواني. ما يميز اللويحات هو أنها تقع غالبًا في شكل أعشاش بأحجام وأشكال مختلفة ، وهي عبارة عن كتلة تشبه الإكليل. لوحظ الطفح الجلدي الأكثر شيوعًا من LP على الأسطح المنحنية للأطراف.

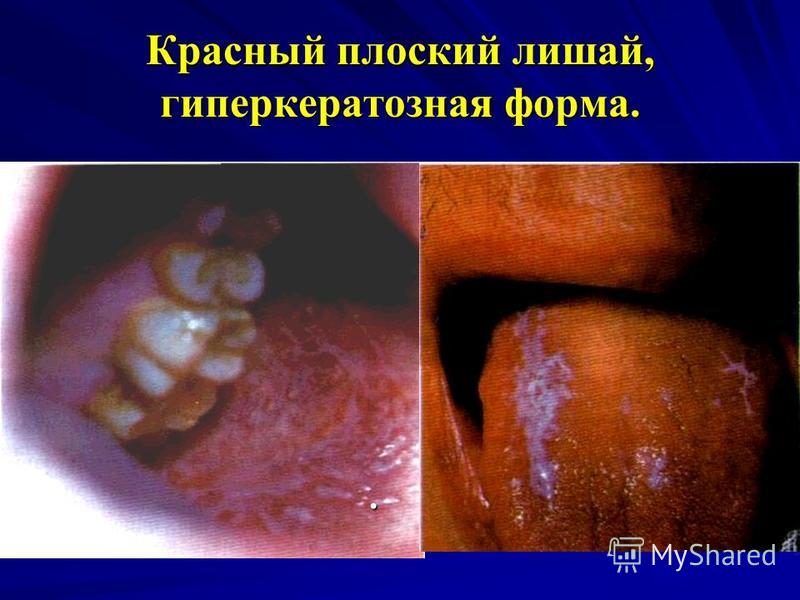
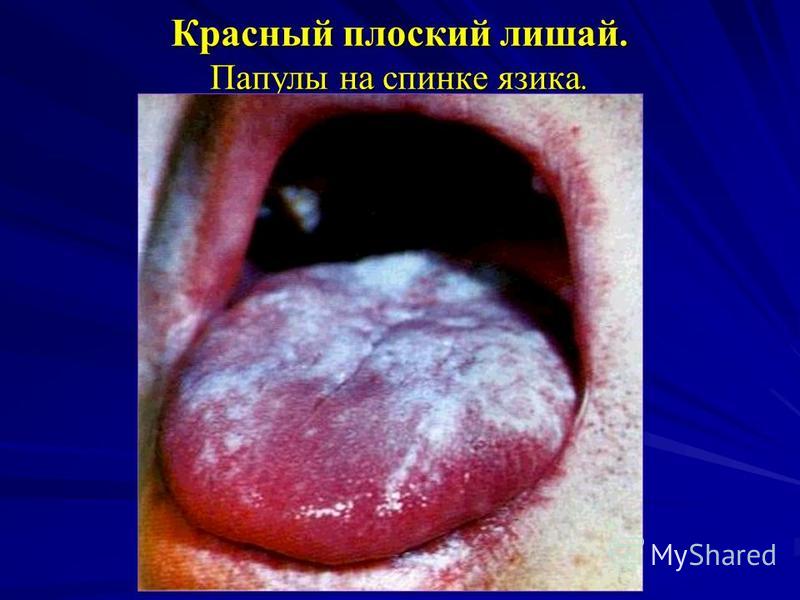
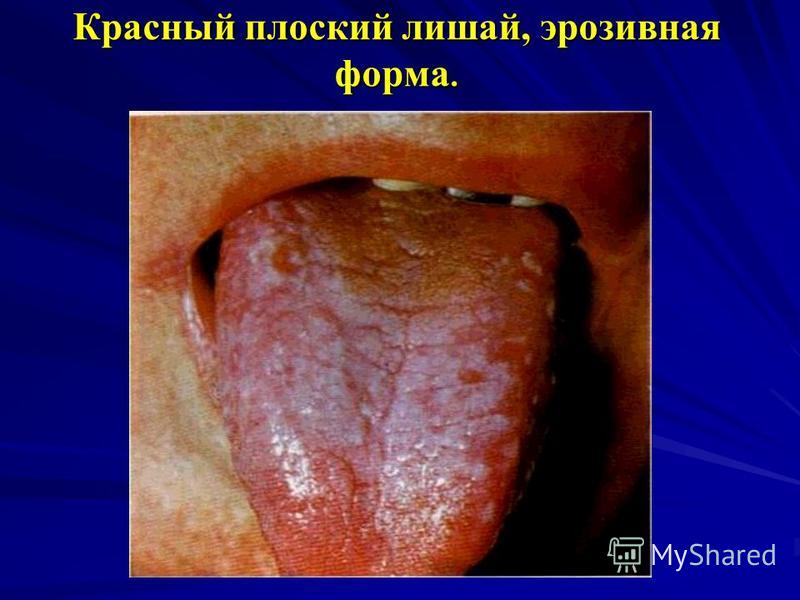
الحزاز المسطح بالنسبة للـ LP على الغشاء المخاطي للفم ، هناك 2 من المواضع المميزة بشكل أساسي: أ) الأكثر شيوعًا هو الخد البعيد أو الحيز الخلفي ، حيث توجد الحطاطات في شكل أوراق السرخس أو الشباك ؛ ب) تحدث في كثير من الأحيان على اللسان (الأسطح الظهرية والجانبية) ، حيث يتم تمثيل المرض بأشكال متنوعة: عقيدات متعددة الأضلاع (تشكل سطحًا أو أغطية ذات خطوط تشبه الندبات ، وشبكات ، ومناطق ضامرة من ثاني أكسيد الكربون) أو حطاطات تضخمية.


علاج LP الاتجاه الموضعي: التخدير الموضعي المطهراتالأدوية المضادة للالتهابات الأدوية المضادة للميكروبات الأدوية المضادة لداء المبيضات الأدوية المضادة للفطريات المبيضات المراهم القشرية أدوية ترقيع القرنية أدوية ترقيع القرنية الإصحاح عن طريق الفم

علاج LP العام 1. العلاج المهدئ. 2 - المهدئات (نوزيبام ، سيبازون ، فينازيبام ، كلوزيبيد) ؛ 3. الريتينول - 10 كبسولات. 2-3 مرات في اليوم 4. الفيتامينات المتعددة. 5. العلاج بفرط الحساسية (suprastin ، tavegil ، كلاريتين) ؛ 6. المنشطات المناعية (تيمولين ، تيموبلين) ؛ 7. مستحضرات سلسلة الكينين (delagil ، rezoquin) ؛ 8. المضادات الحيوية. 9. مراهم كورتيكوستيرويد.

الذئبة الحمامية (الحمامية ، الذئبة الحمامية) مرض يصيب جهاز المناعه، حيث تكون الآفات الجلدية والغشاء المخاطي للفم ثابتة ، ومن الواضح أن البقع الحمراء والوردية ذات الطبيعة الالتهابية ، مستديرة أو بيضاوية أو شبيهة بالإكليل ، محدودة بشكل واضح. تترافق المناطق المتناظرة الحمراء مع تسلل الطبقات العميقة وفرط التقرن وتطور ضمور ندبي في وسط الخلية. تتأثر معظم أجزاء الجسم المفتوحة ، وغالبًا ما تتأثر الوجه (آفة متناظرة في الخدين وجسر الأنف على شكل فراشة). في نفس الوقت ، يتأثر الجهاز المخاطي. تم الكشف عن عامل الذئبة الحمامية (LE) بطريقة التألق المناعي

في السيرة الذاتية المزمنة (على شكل قرص): بالإضافة إلى آفات الأجزاء المفتوحة من جلد الوجه (على شكل فراشة) ، الأذنين ، فروة الرأس ، الحدود الحمراء للشفاه ، وخاصة الجزء السفلي ، غالبا ما تتأثر. هناك 4 أشكال سريرية لمثل هذه الآفة: 1. يتم اختراق حد أحمر نموذجي ، مع حافة واضحة ، حمراء داكنة أو مزرقة ، بؤر فردية أو أن الحد الأحمر بالكامل مليء بكثافة بمقاييس فرط التقرن. 2. بدون ضمور واضح سريريًا ، فإن بعض مناطق الحدود الحمراء بها ارتشاح خفيف وتوسع الشعيرات. 3. تآكل وتقرحي. 4. يمثل Deep (Irganga Kaposi) تشكيلات معقدة على الحدود الحمراء.
المثانة الحقيقية. مسببات الفقاع غير معروف. الأكثر شيوعًا الآن هي النظرية المعدية (الفيروسية) من أصلها ، لكن لم يكن من الممكن حتى الآن عزل الفيروس: لا يوجد أيضًا دليل مقنع على مدى عدوى هذا المرض. هناك أيضًا نظريات حول الغدد الصماء ، والعصبية ، والأصل السام ، والمناعة الذاتية ، وما إلى ذلك.
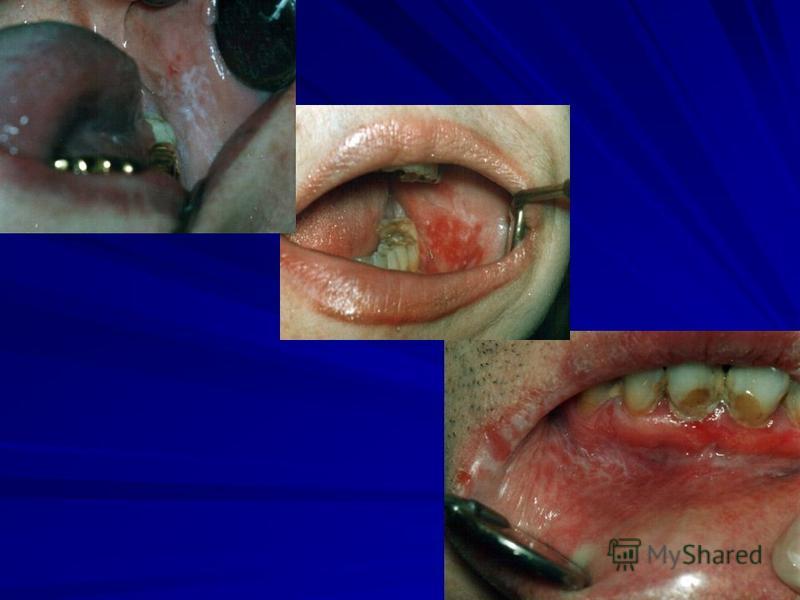
من بين الأشكال الأربعة للفقاع الشوكي لأطباء الأسنان ، يعد الفقاع الشائع ذا أهمية خاصة ، حيث يؤثر على تجويف الفم في أغلب الأحيان (75٪ من مرضى الفقاع الحقيقي). الفقاع الشائع هو التهاب جلدي فقاعي شديد يصيب النساء بشكل رئيسي ، وغالبًا ما يكون في سن 40-60 عامًا. عادة ما يكون مسار المرض مزمنًا أو تحت الحاد ونادرًا ما يكون حادًا. العلامات المرضية المميزة هي الوذمة والانحلال الشوكي ، وتعطل وصلات خلايا الطبقة الإبري. نتيجة لانحلال الشرايين ، تظهر مثانة داخل الظهارة ، وتكتسب خلايا طبقة Malpighian ، بشكل أساسي الإبرة ، بنية مميزة ويمكن فصلها بسهولة عن الأنسجة الكامنة وعن بعضها البعض. العملية الالتهابيةمعبر عنه بشكل ضعيف.
يتأثر الغشاء المخاطي للتجويف الفموي بالفقاع الشائع في معظم المرضى (حوالي 70٪) ، وهذه الآفات وقت طويل(عدة أشهر وحتى سنوات) قد يكون العرض الوحيد للمرض. في الفم ، يمكن أن تتأثر مناطق مختلفة ، ولكن في أغلب الأحيان الخدين ، الأماكن الأكثر إصابة ، وكذلك البلعوم. في تجويف الفم ، تتم العملية بشكل مختلف عن الجلد ، وهو ما يفسره الميزات التشريحيةظهارته. عادة لا يتم ملاحظة البثور النموذجية في تجويف الفم: فهي تفتح بسرعة وتكشف الأسطح المتآكلة ، وأحيانًا مع بقايا بثور عند الحواف. ولكن ، كقاعدة عامة ، يستمر الفقاع الشائع في تجويف الفم بدون ظهور بثور. في البداية ، في موقع الآفة ، تصبح الظهارة غائمة ، ويحدث التآكل في مركز البؤرة ، وينتشر بسرعة على طول المحيط. إذا تم تمرير حشا فوق هذه الظهارة الملبدة بالغيوم ، فيمكن إزالة الطبقة العلوية بسهولة ، مما يؤدي إلى تعريض السطح المتآكل. تآكل مع الفقاع مقاسات مختلفة: من خدش صغير إلى أسطح واسعة ، لونها أحمر مائل للزرقة ، غالبًا ما تكون "عارية" ، بدون لوحة ، أو مغطاة بطبقة من الفيبرين سهلة الإزالة إلى حد ما. تظهر الطفح الجلدي على غشاء مخاطي غير متغير أو ملتهب بشكل معتدل (الشكل 139).
يكون الألم شديدًا جدًا خاصة عند الأكل والحديث. يزداد إفراز اللعاب.
تصاب التآكل بالميكروفلورا في تجويف الفم ، لذلك تكون العملية أكثر صعوبة في تجويف الفم غير المعقم. تؤدي إضافة نباتات العصعص ، وخاصة داء الفوسسبيروشيتيس ، إلى تفاقم حالة المريض. يبدو رائحة كريهةمن الفم.
تتمثل إحدى سمات المظاهر السريرية للفقاع الخضري في تكوين النمو (الغطاء النباتي) في الجزء السفلي من التعريات التي ترتفع فوق المناطق المحيطة. يتجلى الفقاع الدهني في تجويف الفم بشكل مشابه للشائع ، والآفات الموجودة على الجلد تشبه التهاب الجلد الدهني أو الأكزيما الدهنية. مع الفقاع الورقي ، لا يتأثر تجويف الفم ، كقاعدة عامة. فقط مع مظاهر شديدة جدًا على الغشاء المخاطي للفم ، تحدث أحيانًا حمامي أو تآكل سطحي. عادة ما تكون ظاهرة نيكولسكي في الفقاع الشوكي إيجابية. هناك ثلاثة أنواع مختلفة منها: 1) إذا أمسكت بغطاء المثانة (على الجلد) أو الطبقة العليا من الظهارة عند حافة التآكل بالملاقط وسحبها ، تنفصل الطبقة الظهارية عن الغشاء المخاطي الذي لم يتغير ظاهريًا أو جلد. والغشاء الرقيق هش للغاية ويمكن تشريحه بسهولة بطرف الملقط (أحد الأعراض "الهامشية" لنيكولسكي) ؛ 2) يؤدي فرك الغشاء المخاطي أو الجلد غير المتغير بين الآفات إلى ظهور تقرحات أو تآكل سريع ؛ 3) إذا قمت بفرك مثل هذه المناطق التي تقع بعيدًا عن الآفات ولم يكن بها طفح جلدي سابقًا ، فقد تتحول أيضًا الطبقات العليا من الظهارة. يشير الخيار الثاني وخاصة الخيار الثالث إلى زيادة في درجة انحلال الشرايين. في بعض مراحل الفقاع ، قد تكون أعراض نيكولسكي غائبة. يجب أن نتذكر أن هذه الأعراض ليست مرضية بشكل صارم لهذا المرض.
يسهل التشخيص الصحيح للفحص الخلوي. مع الفقاع الشائع ، في مسحات - بصمات أو كشط من قاع التآكل ، كقاعدة عامة ، تم العثور على خلايا ظهارية متغيرة - ما يسمى بخلايا الفقاع الشوكي ، أو خلايا Tzank ، (الشكل 140) التي وصفها Tzank لأول مرة في 1948.
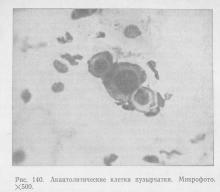
تتميز الخلايا الشوكية للفقاع بما يلي السمات المورفولوجية: إنها مستديرة وأصغر من الخلايا الطبيعية للطبقة الإبري ، النواة كبيرة بالنسبة للخلية بأكملها ، قطرها 1 / 3-1 / 2 أو أكثر من قطر الخلية ؛ النواة فضفاضة ، مع 1-6 نوى أخف ؛ يتكون السيتوبلازم الخاص بهم من طبقتين: منطقة محيطية خفيفة ومنطقة محيطية زرقاء داكنة. تتميز هذه الخلايا بتعدد الأشكال في اللون وحجم الخلايا والنوى. هناك خلايا عملاقة متعددة النوى "وحشية". مع الفقاع النباتي ، تكون الصورة الخلوية مماثلة لصورة الفقاع الشائع. ومع ذلك ، في الدهني والفقاع الورقي ، لا يتم اكتشاف الخلايا متعددة النوى ، كقاعدة عامة ، توجد الخلايا الشائكة بأعداد أقل ، تكون أحادية الشكل ، وغالبًا ما يكون لها شكل بيضاوي أو غير منتظم. شكل مثلثي. عند تقييم الصورة الخلوية ، من الضروري مراعاة طبيعة المرحلة لمسار الفقاع.
على الجلد المصاب بالفقاع ، تظهر البثور على قاعدة ثابتة أو مفرطة النشاط قليلاً ، وتكون موضعية بشكل رئيسي في أماكن الاحتكاك بالملابس ، والضغط ، والنقع (المعدة ، الظهر ، تجاويف الإبط ، الطيات الأربيةإلخ.). تصبح البثور مترهلة بعد بضع ساعات من ظهورها وتأخذ على شكل كمثرى، ثم تنفجر ، تصبح التآكل مغطاة بالقشور ، وغالبًا ما تنضم عدوى قيحية. كما أن تآكل الجلد مؤلم للغاية.
بالإضافة إلى الغشاء المخاطي للفم والجلد ، قد يؤثر الفقاع بشكل أساسي على الأغشية المخاطية الأخرى: البلعوم والمريء والمعدة والأمعاء. غالبًا ما توجد الآفات اعضاء داخليةمع الفقاع ، وكذلك تغييرات كبيرة في الوسط والمحيطي الجهاز العصبي. هذه التغييرات ليست خاصة بالفقاع وهي ضارة.
عادة ما يرتدي الفقاع مزمن. قبل استخدام الكورتيكوستيرويدات ، كانت مدة المرض حوالي 6 أشهر ، وعادة ما تكون النتيجة قاتلة. فقط في بعض الحالات ، يستمر الفقاع الشوكي بشكل حميد حتى بدون علاج.
يتميز الفقاع بدورة متموجة. يتم استبدال فترات التفاقم بالهدئات التي تحدث بشكل عفوي ، وفي كثير من الأحيان تحت تأثير العلاج. يتم تمييز ثلاث مراحل خلال الفقاع: 1) المرحلة الأولية ، عندما تكون الحالة العامة تعاني قليلاً ، والطفح الجلدي صغير ، والتآكل سريعًا ، ويمكن أن تكون أعراض نيكولسكي سلبية أو موجبة بشكل ضعيف ، وتكون الخلايا الشوكية في المسحات أقل من 30٪ في فيما يتعلق بعدد الخلايا الظهارية الطبيعية ؛ 2) التفاقم ، عندما تصل جميع مظاهر الفقاع ، المحلية والعامة ، إلى ذروتها ؛ 3) مرحلة الاندمال الظهاري السائد ، عندما ينحسر المرض ، تكون أعراض نيكولسكي هي نفسها كما في المرحلة الأولى ، تم العثور على الخلايا الشوكية أقل وأقل حتى الاختفاء التام. يحدث التكوّن الظهاري للتآكل مع مسار موات من الفقاع دون تندب.
تشخيص متباين. يصعب التعرف على الفقاع بشكل خاص مع وجود آفة معزولة في تجويف الفم. نظرًا لأن العديد من الأمراض تصاحبها بثور على الغشاء المخاطي ، وسرعان ما تتحول إلى تآكل ، يجب التفريق بين الفقاع الشائع بشكل أساسي عن الحمامي النضحي متعددة الأشكال ، أشكال مختلفةالفقاع nonacantholytic ، حساسية من الأدوية ، شكل فقاعي من الحزاز المسطح ، التهاب الجلد الحلئي الشكل.
يتميز الفقاع Neacantholytic بدورة حميدة. كقاعدة عامة ، يمرض الأشخاص الذين تزيد أعمارهم عن 60 عامًا. توجد الفقاعات تحت الظهارة ، ولها غطاء كثيف متوتر ، حيث لا يوجد انحلال شائك ، ولا يتم اكتشاف الخلايا الشائكة ، وأعراض نيكولسكي سلبية.
طفح فقاعي كمظهر من مظاهر الحساسية تجاه أدويةيساعد على التمييز بين التاريخ (الدواء) ، نسبة إلى شفاء سريعبعد التوقف عن تناول الدواء المسبب للحساسية. تكون الفقاعات في هذه الظروف تحت الظهارة. لا يوجد انحلال شوكي ، وعادة ما تكون أعراض نيكولسكي سلبية ، والخلايا الشائكة غائبة. بيان اختبارات الحساسية يحدد التشخيص.
تحدث الفقاعات في الشكل الفقاعي للحزاز المسطح أيضًا تحت الظهارة ، ولا يوجد انحلال شوكي. يمكن رؤية حطاطات نموذجية من الحزاز المسطح حول المثانة أو على أجزاء أخرى من الغشاء المخاطي.
مع التهاب الجلد الحلئي الشكل ، تظهر الطفح الجلدي أولاً على الجلد وتتأثر بشكل رئيسي ؛ لا تظهر التغيرات المعزولة في الغشاء المخاطي. توجد الفقاعات تحت الظهارة ، وتتميز بمحتوى كبير من الحمضات فيها وفي الأنسجة الأساسية (لوحظ أيضًا فرط الحمضات في الدم). أعراض نيكولسكي سلبية ، الخلايا الشوكية غائبة. كقاعدة عامة ، تزداد حساسية المريض لليود.
مع ظهور بثور تحت الظهارة حولها أو تآكل ، يمكن بسهولة تقشير سماكة الظهارة الموجودة على القاعدة الملتهبة (4-8 مم) بسهولة. الفيلم في مثل هذه الحالات سميك وممزق بصعوبة. يصف N.D. Sheklakov هذا العرض بأنه أحد أعراض انفصال الطبقة تحت الظهارة حول البؤرة. يمكن ملاحظته في الشكل الحويصلي للحزاز المسطح ، الفقاع nonacantholytic ، إلخ.
علاج او معاملة. الوسائل الرئيسية لعلاج الفقاع الحقيقي هي أدوية الكورتيكوستيرويد (أسيتات الكورتيزون ، بريدنيزولون ، تريامسينولون ، ديكساميثازون). يؤدي استخدامها في معظم المرضى إلى اختفاء كامل أو شبه كامل. علامات طبيهمرض. ومع ذلك ، إذا توقف العلاج ، فعادة ما يحدث الانتكاس. لذلك ، يجب أن يتم علاج هؤلاء المرضى بشكل مستمر حتى مع الغياب التامالعلامات السريرية للمرض. يتم استخدام جرعات الصدمة العالية ، والتي يتم اختيارها بشكل فردي (في المتوسط ، حوالي 50 مجم من بريدنيزولون أو 8 مجم من ديكساميثازون يوميًا). يتلقى المرضى هذه الجرعات لمدة 10-15 يومًا (حتى عدة أسابيع) ، حتى تتوقف الطفح الجلدي الجديد. ثم يتم تقليل الجرعة ببطء وتعديلها وفقًا لجرعات الصيانة الفردية (10-25 مجم بريدنيزولون أو 0.5-1 مجم من ديكساميثازون يوميًا).
مع الاستخدام المطول لهرمونات الكورتيكوستيرويد ، يعاني جميع المرضى تقريبًا من حالات مختلفة آثار جانبية، تقل مقاومة العدوى. زيادة متلازمة إيتسينكو كوشينغ الستيرويدية الأكثر شيوعًا ، ومرض السكري الستيرويد ضغط الدموهشاشة العظام وهشاشة العظام واضطرابات وظيفية من نظام القلب والأوعية الدمويةوإلخ.
يوصى بالتقييد الغذائي لكلوريد الصوديوم لتقليل هذه المضاعفات ( ملح) والماء ، تناول الفيتامينات وخاصة ج والمجموعة ب ، كلوريد البوتاسيوم 0.5-1 جم 3 مرات في اليوم أو البانانجين. يجب أن تكون التغذية في الغالب من البروتين ، مع تقييد الدهون والكربوهيدرات.
يمكن علاج مرضى الفقاع ليس فقط في المستشفى ، ولكن أيضًا في العيادات الخارجية مع المراقبة المستمرة والفحص المنتظم من قبل الطبيب كل 7-10 أيام (اختبارات الدم والبول ، سكر الدم ، قياس ضغط الدم). علاج مضاعفات العلاج بالكورتيكوستيرويد ، كما يتم إجراء علاج الأعراض.
يهدف العلاج الموضعي إلى مكافحة العدوى الثانوية وتقليل الألم. يوصى بإجراء تعقيم شامل لتجويف الفم ومحاليل مطهرة بتركيزات غير مزعجة ومسكنات للألم على شكل حمامات لتجويف الفم وتطبيقات وتزييت. في حالة حدوث داء المبيضات ، يشار إلى العلاج المضاد للفطريات. مع هزيمة الشفاه ، يتم تسهيل معاناة المرضى عن طريق المراهم (0.5 ٪ بريدنيزولون ، المراهم بالمضادات الحيوية ، فيتامين أ المركّز ، إلخ). بالتأكيد أيضًا العلاج المحليالآفات الجلدية.
حتى مع العلاج المناسب وفي الوقت المناسب ، يظل تشخيص الفقاع الحقيقي خطيرًا. لوحظت النتيجة المميتة في حوالي ثلث المرضى.
الفقاع هو أحد أكثر أمراض تجويف الفم شيوعًا. في هذا المرض هناك تجويف الفم، أو ما يسمى بالفقاعات ، أو علميًا يتم تفسيرها على أنها تآكل في الفم. بالطبع ، لن يكون الشعور هو الأكثر متعة من هذا المرض ، لكن مع العلاج المناسب لا يعتبرون خطرين. كقاعدة عامة ، من أجل القضاء على بؤرة المرض ، ستحتاج إلى حوالي أسبوع. يمكن أن يحدث الفقاع في تجويف الفم في أي وقت من السنة ، ولكن تم تسجيل معظم حالات المرض في فترة الصيفعندما يتعرض الجسم للعديد من الفيروسات.
ما هي العوامل التي يمكن أن تسبب هذا المرض؟ بادئ ذي بدء ، ينتقل المرض عن طريق قطرات محمولة جواً ، باستخدام المتعلقات الشخصية لشخص مصاب بالفعل. الأشخاص الذين يتعاملون مع مبيدات الآفات والمعادن المختلفة في مهنتهم يقعون أيضًا في منطقة الخطر. لا يتشكل الفقاع في تجويف الفم على الفور ، ولكي يبدأ المرض في التقدم ، فقد يستغرق الأمر عدة أيام. في هذا الوقت ، قد يشعر الشخص بتوعك ، فليس من غير المألوف أن يصاب المريض بالحمى واحمرار الحلق. في البداية ، حتى الأطباء لا يستطيعون تحديد سبب كل هذه العمليات في جسم الإنسان ، وكقاعدة عامة ، لا يصفونها علاج مناسب، وفقط بعد أن تبدأ الفقاعات في التكون في التجويف ، سيتمكن الطبيب من وصف المسار الصحيح للعلاج.
هناك عدة أنواع من الفقاع في تجويف الفم:
- مبتذلة. غالبًا ما يصيب التجويف الفموي ، ويشكل بثورًا فيه ، والتي عند فتحها تتحول إلى تآكل. ارتفاع درجة حرارة جسم المريض.
- حقيقي. بالإضافة إلى تكوين التقرحات ، يبدأ المريض في الإصابة بالحمى ، ويحدث تسمم في الجسم ، مما يؤدي إلى نتيجة مميتة ؛
- نباتي. مع هذا الفقاع ، يمتلئ التآكل في تجويف الفم بالقيح ، وتظهر رائحة كريهة. يكمن خطر هذا التنوع في أن علاجه يمكن أن يستمر لمدة تصل إلى عام أو أكثر ؛
- تورق. كقاعدة عامة ، نادرًا ما يصيب الغشاء المخاطي للفم. وإذا اصطدمت ، تتشكل فقاعات في الفم مغطاة بالقشور ، تعتبر هذه الدرجة من المرض خطيرة للغاية.
يتم علاج الفقاع في تجويف الفم بالأدوية المضادة للالتهابات ، كما يتم استخدام أدوية تثبيط الخلايا. قد يصف لك طبيبك بريدنيزولون ، ديكساميثازون. كقاعدة عامة ، يخضع المريض لدورة علاجية في مستشفى مستوصف الأمراض الجلدية والتناسلية.
يُمنع منعًا باتًا العلاج الذاتي لهذا المرض ، عند ظهور أول علامة على الفقاع ، فأنت بالتأكيد بحاجة إلى زيارة الطبيب ، ولا تعرض صحتك وكل من حولك للخطر.
يسمى حزاز القط أيضًا بالسعفة ، وهو اسم آخر هو microsporia. المرض شديد العدوى ويتجلى في شكل آفة جلد. الحرمان خطر عظيم ...



