Как анестезия влияет на плод. Насколько опасна анестезия во время беременности? Особенности анестезии в стоматологии для беременных
По статистике, от 3% до 5% женщин нуждаются в оперативном лечении во время вынашивания ребенка. Поэтому анестезия при беременности на ранних сроках является актуальной для анестезиологов. Многих будущих мам также волнует данная проблема.
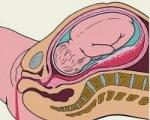
Любая операция и ее обезболивание являются стрессовой ситуацией для человеческого организма, прямым вмешательством в биохимию и физиологию происходящих в нем процессов. Если операция проводится в период беременности, женщина переживает не только о своей судьбе, но и о будущем ребенке. Какова же вероятность негативных последствий анестезии для внутриутробного развития плода?
Самыми опасными для плода являются первые 10 — 12 недель беременности и последний триместр. На ранних сроках происходит закладка органов и систем будущего человека, материнский организм перестраивается к жизнедеятельности в новых условиях. Последние недели беременности опасны возможностью преждевременных родов и внутриутробной гибели плода. Одной из причин подобных осложнений может стать операция и связанная с ней анестезия.
Современная медицина давно разработала методики помощи беременным женщинам при необходимости проведения оперативного вмешательства. По современным канонам, проведение операции в начальный период вынашивания ребенка возможно только при наличии экстренных показаний, если заболевание угрожает жизни женщины. Сюда можно отнести различные травмы, катастрофу в брюшной полости, проблемы с мочевыводящей системой будущей мамы. Отдельной темой считается .
Основным органом, связывающим организм молодой женщины и плода, является плацента. Именно здесь происходит передача кислорода и питательных веществ будущему малышу, выводятся продукты его жизнедеятельности. Для многих медицинских препаратов одной из характеристик является проницаемость через плацентарный барьер, не будут исключением и средства для проведения наркоза или местной анестезии.
Большинство лекарств, используемых в анестезиологии, не представляют прямой угрозы для будущей матери и плода, однако их воздействие на организм ребенка целиком зависит от дозы и правильности проведения анестезии. Требуется максимально избегать гипотонии и гипоксии у женщины во время операции, так как это может вызвать ухудшение плацентарного кровотока.
Некоторые лекарственные препараты исторически считаются опасными при анестезии на ранних сроках беременности. Сюда относят:
- закись азота,
- диазепам,
- сибазон,
- различные ингаляционные анестетики.
Специалисты советуют избегать применения адреналина при беременности, хотя большинство местных анестетиков для стоматологии содержат данное лекарство.
Анализ работы ведущих хирургических центров позволяет сделать следующие выводы о последствиях проведения анестезии у беременных:
- При проведении оперативного вмешательства и общей анестезии в первые 9 — 10 недель беременности вероятность или внутриутробной смерти плода возрастает на 70 — 80% по сравнению с обычными беременными.
- При правильно и качественно проведенной анестезии при ранних сроках беременности угроза у будущего ребенка не превышает 2 — 3% и практически сопоставима с показателями у женщин, не переносивших операцию во время вынашивания плода.
- Смерть беременной женщины при операции или анестезии встречается в два раза реже, чем у обычных пациенток. Это объясняется более требовательным отношением к проведению врачебных манипуляций и высокой ответственностью врача в случае материнской смертности.
Виды анестезии при операциях на ранних стадиях беременности
При проведении оперативного вмешательства у беременных специалисты придерживаются нескольких основных принципов. В первую очередь операция проводится только по жизненным показаниям, любое плановое оперативное вмешательство женщине рекомендуют отложить на период после родов.
Чрезвычайно важен выбор вида анестезии. При этом практически все зависит от объема предстоящего вмешательства и квалификации врача-анестезиолога. Большинство операций в настоящее время у беременных на ранних сроках проводится под местной или регионарной анестезией. Проведение точечного обезболивания позволяет максимально уменьшить влияние лекарственных препаратов на организм женщины и ее будущего ребенка.
Основными методиками являются и спинальная анестезии. В первом случае анестетик вводится в область сплетения корешков спинного мозга, что вызывает обезболивание тех участков тела, нервные окончания которых подверглись анестезии. При спинальном методе препараты вводятся непосредственно в ликвор, что приводит к тотальному обезболиванию всей нижней половины туловища.
Отрицательной чертой подобных методик является возможное падение у будущей мамы, что может привести к нарушению кровообращения в плаценте и снижению питания плода. Однако современная операционная оборудована аппаратурой слежения в достаточном количестве, что позволяет распознать и ликвидировать угрозу для здоровья матери и ребенка. Даже учитывая возможность нарушения гемодинамики, регионарная анестезия является методом выбора при операциях у беременных женщин.
Выбор препаратов для поведения подобного обезболивания достаточно широк. Однако анестезиологам и стоматологам приходится учитывать, что большинство местных анестетиков содержат адреналин. Применение ультракаина, бупивокаина, лидокаина и других веществ требует соответствующих навыков и опыта оказания первой помощи при развитии каких-либо патологических реакций на их введение.
При некоторых операциях регионарная анестезия является недостаточной, и тогда дают наркоз на ранних сроках беременности. Общая анестезия подразумевает под собой выключение сознания будущей матери на все время операции в комплексе с обезболиванием.
В медицинской практике существуют внутривенный и ингаляционный виды наркозов. Однако подобные методики в чистом виде практически не применяются.
Если требуется общая анестезия, то в 90% случаев речь идет о многокомпонентном внутривенном наркозе с ИВЛ. Женщина находится в состоянии медикаментозного сна, дыхание поддерживается специальной аппаратурой. Анестезиолог и его ассистенты на протяжении всей операции контролируют состояние всех органов и систем пациентки.
Еще 10 — 15 лет назад предпочтение при операциях у беременных отдавалось ингаляционному наркозу. Подача лекарственных препаратов (фторотана, наркотана и севорана) проводилась через лицевую маску. Этот вид анестезии был достаточно управляемым, данные лекарственные вещества минимально попадали в организм плода и не оказывали большого воздействия на будущего ребенка.
Однако риск рвоты и попадания содержимого желудка в трахею и легкие пациентки, возможность развития аспирационной пневмонии и достаточно выраженная гипотония заставили анестезиологов максимально сократить данный вид анестезиологического пособия. А широко распространенная закись азота просто запрещена к применению до 14 недель беременности ввиду своей высокой токсичности и критическому воздействию на плод.
Основные принципы хирургического вмешательства и проведения анестезии у беременных
В первом триместре беременности, а точнее до 14 — 15 недель, проходит закладка основных органов и систем будущего ребенка. Поэтому любое внешнее вмешательство в этот важный период может привести к катастрофическим последствиям.
Именно поэтому при проведении операции у беременных женщин с малым сроком специалисты придерживаются нескольких основных правил:
Правило |
|
Врач-анестезиолог выбирает самый щадящий вид анестезии |
Предпочтение отдается методикам, не вызывающим у женщины сна. При проведении регионарной анестезии количество введенных в организм будущей мамы лекарственных препаратов будет минимальным. |
Оперативное вмешательство у беременной женщины должно проводиться только при наличии достаточного комплекта следящей аппаратуры |
Малейшие отклонения в гемодинамике и возникновение гипоксии могут пагубно сказаться на развитии плода. |
Анестезия на ранних сроках беременности не должна вызывать у будущей мамы страха. Современная медицина имеет достаточно наработок и различных методик, чтобы оказать необходимую помощь беременной женщине.
Если у будущей мамы возникла экстренная проблема со здоровьем, и требуется операция с применением анестезии, необходимо довериться врачам, четко выполнять все инструкции до и после операции. В этом случае данная неприятность не отразится на вашем здоровье и не помешает рождению здорового малыша.
Медицинская статистика говорит о том, что у 2% беременных женщин возникает необходимость в выполнении тех или иных оперативных вмешательств, связанных с острыми заболеваниями, травмами или необходимостью лечения зубов. В одних случаях для устранения боли применяется наркоз, в других делают местное обезболивание, выбор осуществляется индивидуально в каждом конкретном случае.
Когда при беременности применяется наркоз
К большому сожалению, счастливое состояние ожидания младенца у некоторых беременных омрачается развитием острых заболеваний, которые требуют срочной операции и, естественно, обезболивания. Общеизвестно, что любая операция и наркоз содержат в себе определенную долю риска для обычного пациента. При беременности этот риск увеличивается – как для плода, так и для самой женщины.
И тем не менее несмотря на все риски, врач обязан из двух зол выбрать меньшее, потому что в любом случае наркоз во время беременности связан с операциями, которые выполняются по жизненным показаниям в случаях:
- острого аппендицита;
- острого холецистита;
- перитонита;
- кишечной непроходимости;
- кровотечений различной этиологии;
- острой гинекологической патологии (перекрут кисты яичника);
- травм брюшной и грудной полостей;
- развития абсцессов, флегмон, гнойного плеврита.
Иногда общее обезболивание может применяться для проведения различных манипуляций и диагностических процедур. Например, в случае пищеводно-желудочного кровотечения проводится гастроскопия под наркозом .
Крайне редко бывают случаи применения наркоза в стоматологической практике. В подавляющем большинстве случаев стоматологическая анестезия у беременных выполняется по местной технологии.
Совет: при появлении болевого синдрома или при травмах, беременным женщинам не следует самостоятельно без ведома врача принимать какие-либо анальгетики, седативные, снотворные препараты. Они могут «стереть» проявления заболевания, а также оказать негативное влияние на плод. В этих случаях нужно немедленно обратиться к врачу.
Как влияет наркоз на организм матери и плода
Вполне справедливо утверждение, что не бывает безвредных лекарств, или, как выражаются в обиходе, лекарство одно лечит, а другое калечит. Это вполне справедливо и по отношению к наркозу. Общее обезболивание влияет на нервную, сосудистую, дыхательную и эндокринную системы, на обмен веществ, на работу печени и почек.
Но вопрос в том, что такое обезболивание есть не что иное, как жизненная необходимость, и оно проводится у беременных лишь при операциях, имеющих жизненные показания. Тут уж, как говорится, деваться некуда, и выбор однозначен. В принципе, современные технологии предотвращают на сколько-нибудь серьезные и длительные последствия наркоза для организма , и он быстро очищается и восстанавливается.

Что же касается будущего ребенка в чреве матери, то для него наркоз представляет гораздо большую опасность, особенно на ранних сроках. Любые негативные воздействия в первый триместр, в том числе наркотических, седативных препаратов, анальгетиков могут повлиять на процесс формирования органов плода и впоследствии могут сформироваться различные врожденные аномалии.
На более поздних сроках беременности, то есть после 3 месяцев, плод уже полностью сформирован, то есть это уже настоящий маленький человечек с функционированием всех органов и систем. На этих сроках аномалий можно не опасаться, однако последствия могут проявиться в виде гипоксии, задержки развития.
Совет: коль скоро уж возникла ситуация, когда необходима операция под наркозом у беременной, надо преодолеть все страхи и осознать, что этот выбор делается во имя сохранения жизни, а возможные последствия наркоза в данном случае второстепенны. Тем более что современные технологии наркоза являются более щадящими, и возможно устранение негативных последствий.
Как проводится выбор анестезии при беременности
Основной принцип обезболивания операций при беременности – максимально использовать возможности местной анестезии. Оптимальным вариантом и для матери, и для ее будущего малыша является перидуральная анестезия – введение анестетика вокруг твердой оболочки спинного мозга. Этот метод не дает выраженной общей интоксикации, а лишь возникают временные побочные явления в виде тошноты, изменения давления и так далее.

Когда же стоит вопрос о серьезных полостных вмешательствах, когда необходимо расслабление мышц, применяют наркоз. Существует множество его видов – масочный, внутривенный, интубационный. Применяются различные наркотические вещества – закись азота, фторотан, калипсол. Для беременных подбирают наркоз индивидуально – нейролептанальгезия с препаратами, не оказывающими влияния на тонус матки, не нарушающими кровообращение плаценты.
Примером такого препарата является калипсол, который применяется для внутривенного непродолжительного наркоза, и впоследствии быстро выводится из организма. В любом случае, выбор анестетиков, их комбинацию подбирают индивидуально, в зависимости от характера и длительности предстоящей операции.
В стоматологии при необходимости срочного лечения зубов у беременных наркоз применяется крайне редко, используются местные анестетики – лидокаин, ультракаин и другие.
Проведение анестезия при беременности диктуется необходимостью – вмешательствам во спасение жизни. Квалифицированно выполненная специалистами, она не несет в себе опасных последствий для организма.
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Наркоз или говоря медицинским языком, анестезия - это непреложная часть любой хирургической операции. Как правило, хоть раз в жизни, но человек переживает действие наркоза на себе, пусть даже местного характера. Редко, но все же необходимость анестезии может возникнуть и в период вынашивания ребенка. В этом случае нередко встает вполне естественный вопрос безопасности наркоза для будущей мамы и ее плода. Влияет ли наркоз на состояние организма будущей матери и на плод? И если влияет, то как?
Согласно статистическим данным необходимость в наркозе возникает примерно в двух процентах случаев беременностей. К этому могут склонять такие факторы, как хирургические операции в области травматологии, хирургии (аппендэктомия или холицестетомия), в стоматологии.
Оперативное вмешательство в период беременности могут быть выполнены исключительно при высоком уровне угрозы жизни матери. При не столь серьезном положении здоровья женщины, хирургические вмешательства откладываются до времени после родов.
Обращаясь к статистическим данным вновь, проанализировав их, медицина пришла к следующим выводам:
- среди беременных женщин, которые подвергались в период вынашивания малыша операционным вмешательствам с анестезией крайне низкая смертность;
- так же крайне низок риск развития аномалий у ребенка при перенесении анестезии матерью во время беременности;
- вероятность выкидыша после перенесения будущей матерью анестезии равна шести процентам от общего количества наркоза при беременности, и повышен данный показатель до одиннадцати процентов, в случаях наркоза в первом триместре беременности, и особенно это относится к первым восьми неделям срока;
- уровень риска преждевременных родов при анестезии в период беременности равен примерно восьми процентов от общего числа случаев.
Многочисленные исследования подтверждают безопасность анестетиков, применимых в период вынашивания ребенка. Даже негативные эффекты древних и опасных анестетиков, таких как диазепам и закись азота сегодня ставятся под сомнение ведущими хирургами мировой медицины.
Важную роль при анестезии в период беременности играет не выбор лекарственного препарата, а способ его введения в организм матери, то есть техника проведения анестезии. При проведении наркоза во время хирургического вмешательство очень важно не допустить у женщины в положении опущение уровня артериального давления и насыщения ее крови кислородом.
Случайное попадание адреналина в кровеносный сосуд может стать причиной нарушениями притока крови матери к плаценте, что, в свою очередь, негативно отразится на поступлении кислорода к плоду. Поэтому многие врачи не рекомендуют применение местных анестетиков с содержанием адреналина во время беременности, например, ультракаина.
Из всего вышеописанного можно сделать выводы, что анестезия как таковая, в период беременности не несет в себе особого вреда ни организму будущей матери, ни ее плоду, и является достаточно безопасным мероприятием. Но, анестезия с адреналином может негативно сказаться на развитии ребенка внутри утробы, особенно в первом триместре беременности, в период развития и становления органов и систем плода.
Поэтому, решение о наркозе в период беременности должно быть целесообразным и приниматься только коллегиально, при учете возможного негативного воздействия на плод.
Если состояние будущей матери достаточно терпимо, и позволяет отложить хирургическое вмешательство, лучше всего принять решение о наркозе в период после рождения ребенка. В крайнем случае, операцию с анестезией лучше отложить до третьего триместра.
Если встает вопрос о виде анестезии, то предпочтительнее в период вынашивания малыша делать операцию под местным наркозом. При невозможности проведения местной анестезии, альтернативой является региональный наркоз. При невозможности этих двух видов анестезии женщине делают операцию под общим наркозом. При любом виде операции с анестезией должен присутствовать специалист-гинеколог, который будет неустанно наблюдать за состояние плода. И в случае необходимости, когда операция затягивается и возникает угроза преждевременных родов, проведет , чтобы сохранить жизнь и матери, и ребенку.
На протяжении 9 месяцев беременности с женщиной может происходить все что угодно. Возник гнойный аппендицит, необходимо сделать имплантацию зуба, травма, нуждающаяся в оперативном вмешательстве… Подобные случаи всегда предусматривают использование анестезии. Но как быть, если женщина в положении? В этой ситуации необходим грамотной подход и выбор подходящих препаратов для анестезии. Давайте разберемся в том, можно ли анестезию при беременности, когда без нее невозможно обойтись, и как проводится анестезия в гестационном периоде.
По статистике, около 5% женщин прибегает к вынужденной анестезии во время вынашивания малыша. Поэтому наркоз в гестационном периоде ― актуальная и часто обсуждаемая тема среди акушеров-гинекологов и анестезиологов. Не менее волнительной эта тема остается и для будущих матерей.
Говоря о воздействии анестезии на женский организм, можно однозначно заявить, что для него это настоящий стресс. В результате искусственного вхождения в сон, происходит нарушение всех биохимических процессов. Поэтому любое оперативное вмешательство под наркозом в этом периоде проводится исключительно по жизненным показаниям. А любая плановая операция почти всегда откладывается на потом.
Чтобы оценить то, как анестезия влияет на беременность, важно учитывать, какой ее вид применяется, насколько квалифицированный анестезиолог и сложность самой операции.
В акушерстве часто применяют медикаментозную садацию. Под влиянием седативных препаратов женщина погружается в глубокий сон, но влияние на организм значительно меньше, нежели при обычной анестезии. Это позволяет свести к минимуму возможные осложнения и для женщины, и для плода. Как правило, применяют такую анестезию при беременности при лечении стоматологических осложнений, например, имплантация зубов или вскрытие десен при гнойном поражении.
- Большинство оперативных вмешательств проходит с применением эпидуральной анестезии , во время которой женщина находится в сознании, но ничего не ощущает. Этот метод используют для проведения операций на внутренних органах. Недостатком анестезии является высокий риск реактивной гипотензии.
Падение давления отрицательно сказывается на беременности и нарушается фитоплацентарный кровоток. К счастью, профессиональное наблюдение за женщиной под наркозом, позволяет сразу же ликвидировать такое состояние, поэтому плод не успевает ощутить гипоксию.
- Но, несмотря на достижения медицины, в приоритете остается регионарная или местная анестезия при беременности , когда обезболивается только один участок. Это допустимо в некоторых случаях, когда операция не будет сильно болезненной, например, удаление зуба, вырезание фурункула, вправление сустава.
Однако для местного обезболивания нежелательно использовать препараты на основе адреналина, иначе докторам нужно быть наготове, чтобы вовремя оказать помощь беременной женщине, если ей станет плохо после укола. Кроме этого, такого рода препараты могут вызывать аллергические реакции у женщины и значительно ухудшать ее самочувствие.
- В редких случаях возникает необходимость в общем наркозе. Данный метод допустим, если жизни женщины угрожает опасность, и провести операцию с помощью другой анестезии невозможно. Например, у беременной развился перитонит в результате гнойного аппендицита, а эпидуральная анестезия противопоказана по причине какого-то заболевания.
При использовании такой анестезии, особенно на ранних сроках беременности, может возникать много побочных эффектов. Если используется внутривенное введение препаратов, они проникают к плоду и нарушают работу его нервной и сердечно-сосудистой системы. Прогноз зависит от длительности операции и применяемого препарата.
- В случае ингаляционной подачи анестезии (через маску) , нет возможности контролировать дыхание с помощью искусственной вентиляции легких. Поэтому сохраняется риск возникновения рвоты во сне, аспирационной пневмонии, гипотензии. Зато для малыша такая анестезия в первом триместре беременности более безопасная, поскольку вредные вещества к нему не поступают.
Многолетние наблюдения показывают, что применение современных препаратов для анестезии и необходимого оборудования для поддержания состояния женщины во время сна, практически исключает вред для женщины и плода. Вот что говорит статистика:
- Уровень смертность во время анестезии не зависит от беременности и соответствует тому же мизерному показателю, что и у женщин вне беременности и это 1:300000.
- Развитие врожденных пороков у плода не ассоциируется с перенесенным наркозом: соотношение возникших аномалий плода у женщин после наркоза и тех, кто не сталкивался с такой процедурой, одинаковое.
- Вероятность спонтанного прерывания беременности после анестезии равна 11%. Правда, почти все случаи были зафиксированы после анестезии на протяжении первых восьми гестационных недель. После первого триместра риск потерять малыша минимальный.
- Применение анестезии в третьем триместре провоцирует преждевременные роды только у 8% женщин.
Когда может понадобиться анестезия во время беременности
Акушеры всячески стараются не допускать введения беременным женщинам любых лекарственных средств, включая препараты для всех видов анестезии. Но всегда есть экстренный случай, когда без наркоза обойтись невозможно.
В акушерской практике показанием для анестезии может быть:
- удаление аппендицита;
- экстренная холецистэктомия (удаление желчного пузыря с камнем в протоке);
- удаление опухоли или кисты;
- неотложная стоматологическая манипуляция (пульпит, острый гингивит);
- гинекологическая процедура по устранению истмико-цервикальной недостаточности;
- срочное кесарево сечение;
- прочие вмешательства.
Важно! Самыми опасными периодами для анестезии называют срок между 2 и 8 неделей, а также между 14 и 29 неделей.

Какую анестезию можно при беременности ― разрешенные препараты
Безопасный и допустимый вид анестезии при гестации ― локальный. Обезболивающий препарат вводят инъекционным способом, что позволяет полностью заморозить конкретный участок тела. Конечно же, для полостных операций местная анестезия не подходит, но наложить швы, удалить зуб или вскрыть абсцесс можно без особых трудностей.
В гестационном периоде для инъекций используют Лидокаин. Он в микродозах может проникать к плоду, но системного влияния не оказывает и быстро выводится. В незначительной дозировке допускается введение Новокаина, но желательно использовать вместо него другое обезболивающее.
На заметку! Дозировка обезболивающего подбирается с учетом веса, длительности процедуры и срока гестации. Для женщины среднего веса это может быть ½ и 1 ампула. Длительность местной анестезии ― 1-2 часа.
Местная анестезия зубов при беременности никогда не проводится с помощью средства Примакаин или же Ультракаин. Данные анестетики содержат адреналин и быстро проникают в кровоток. Это сужает просвет сосудов и провоцирует гипоксию плода.
При беременности используют современные препараты для общего наркоза. Опытный анестезиолог подбирает подходящую дозу и метод анестезии, который отличается хорошей переносимостью и редко вызывает негативные реакции у беременных женщин.
Важно! Если женщине необходимо лечить зубы при беременности, анестезия проводится только после согласования с акушером-гинекологом.

Анестезия в стоматологии при беременности
Оптимальный срок для обращения к стоматологу ― второй триместр. В этом периоде нет повышенной угрозы прерывания беременности, а используемые анестетики уже не могут нарушить развитие плода.
Необходимость в применении обезболивающих средств существует не всегда. Так, если женщине предстоит удаление зуба при беременности, анестезия нужна обязательно, ведь терпеть боль в таком положении неприемлемо. А если нужно вылечить поверхностный кариес, то можно вполне обойтись без использования лекарства.
В каких случаях беременная женщина может нуждаться в анестезии:
- удаление зубов;
- очищение зубов от камней, налета;
- лечение кариеса, гингивита.
На заметку! В гестационном периоде не проводится имплантирование, отбеливание зубов, установка брекетов, рентгенография.

Лечение зубов при беременности с анестезией ― противопоказания
Применение любого вида анестезии в гестационном периоде противопоказано при:
- наличии неврологических патологий;
- заболеваниях, которые приводят к неправильной свертываемости крови;
- индивидуальной непереносимости используемых анестетиков;
- в первом триместре беременности.
Важно! Любые стоматологические процедуры нежелательно проводить на 9 месяце беременности. Визит к стоматологу на этом сроке может спровоцировать гипертонус матки и начало родовой деятельности.

Если избежать анестезии при беременности не удается, убедитесь в том, доверяете ли вы лечащему врачу и уверены ли в его компетенции. Помните, сегодня есть множество анестетиков, но не все они разрешены при беременности, поэтому, если вам предстоит серьезная операция или лечение зуба, обговорите все детали со своим акушером-гинекологом, чтобы исключить все риски.
Видео «Использование анестезии при лечении беременных женщин»
Современная стоматологическая анестезия при беременности вызывает множество споров. Будущие мамы часто боятся лечить зубки, чтобы не нанести вред малышу. Но не стоит бросаться в эту крайность.
Беременность  фрукты
фрукты
яблоко щетка комплекс
электрическая можно белоснежные
стоматолог улыбка боль
Стоматологи и гинекологи уверены, что посещение стоматолога необходимо для здоровья женщины и полноценного развития ее ребенка, ведь зубы часто разрушаются во время вынашивания малыша. Виной этому гормональная перестройка организма. Вместе с тем, это естественный процесс, который направлен на развитие ребенка.
При беременности очень важно вовремя лечить зубы с безопасной анестезией. Из-за гормонов могут начать разрушаться даже здоровые зубки. В полости рта образуется инфекция, которая только лишь способствует процессу разрушения. Давайте подробнее разберемся с тем, какая анестезия разрешена и запрещена при беременности.
Когда необходимо обезболивание
Прежде чем решать, можно ли при вынашивании беременности лечить зубы с использованием анестезии, подумайте, нужна ли она вам? Ведь простой, неосложненный кариес можно вылечить без нее. Врач аккуратно прочистит каналы и не затронет нерв, поэтому больно не будет, и зубная анестезия, столь нежелательная при беременности, не понадобится.

Посещение стомотолога
Другое дело, если вам нужно вылечить осложненный кариес, когда приходится удалять нерв. Или же при беременности приходится удалять весь зуб, поэтому без местной анестезии не обойтись. В этом случае нужно обязательно сказать врачу о своем положении.
Все зависит от вашей индивидуальной чувствительности. Если вы понимаете, что можете потерпеть, лучше не использовать обезболивающее. Однако во время беременности малыш чувствует настроение мамы, поэтому если при лечении зубов вам очень больно, нужно колоть анестезию. Подумайте не только о своем самочувствии, но и о ребенке. Узнай про лучшие и .
Воздействие обезболивающего на организм
Многие женщины считают, что любой наркоз очень вреден для плода. Именно поэтому они откладывают посещение дантиста. При беременности обязательно уточните у врача, можно ли вам делать анестезию. Обычно она разрешена в следующих случаях:
- нет индивидуальной непереносимости;
- обезболивающее подобрано грамотно;
- лечение проводится во 2-3 триместрах.
Нужно разобраться с тем, как при беременности действует анестезия в стоматологии. Обычно врачи применяют препараты на основе адреналина. Он может сужать кровеносные сосуды, оказывать обезболивающее воздействие. Эти средства запрещены во время вынашивания ребенка, потому что способны спровоцировать повышение тонуса матки и артериального давления. Поэтому будущих мамочек нужно лечить только современными медикаментами с минимальным количеством адреналина.
Когда при беременности вы лечите зубы, анестезия вводится при помощи укола, поэтому воздействует уже через несколько минут. Женщина совершенно не ощущает боли и манипуляций врача, поэтому можно делать любые процедуры, даже удалять больной зуб. Ни мама, ни малыш ничего не почувствуют. При беременности нельзя делать анестезию у стоматологов в следующих случаях.
- Первый триместр.
- Последний месяц.
- Аллергия на компоненты обезболивающего препарата.
- Используемый вид обезболивающего опасен для женщины и малыша.
Существует несколько видов обезболивания, запрещенных во время вынашивания ребенка. Последствия могут быть необратимыми.
Когда и как лечить зубы
Были проведены многочисленные исследования, которые позволили выявить препараты с минимальным содержанием адреналина. Использование данных средств безопасно для женщины, потому что вредные компоненты не способны проникнуть через плаценту. Это означает, что в организм плода они не поступят. Самые распространенные средства анестезии – Примакаин и Ультракаин. Некоторые врачи считают, что их можно использовать даже на ранних сроках беременности.
Ультракаин не только не может проникнуть через плаценту, но и не попадает в грудное молоко. Поэтому его можно использовать даже во время периода лактации. Врач в индивидуальном порядке рассчитывает необходимую дозу, учитывая срок, здоровье и возраст женщины. Примакаин проникает в плаценту в минимальном проценте. Более того, он характеризуется очень коротким периодом полураспада. Именно поэтому проводниковая анестезия с данным препаратом разрешена при беременности.

Первый триместр является очень ответственным, ведь на протяжении первых трех месяцев у плода формируются системы и органы. Не стоит лечить зубки до того момента, как оплодотворенная яйцеклетка закрепится, потому что зародыш имеет повышенную чувствительность к внешним раздражителям. Женщина часто испытывает стресс и волнение при посещении дантиста, что обычно сказывается на самочувствии ребенка и может привести к выкидышу.
Нет смысла даже спрашивать у стоматолога, влияет ли сделанная анестезия на беременность. Ответ очевиден, ведь лечение во время закладки органов не рекомендуется, потому что этот любое вмешательство может нарушить процесс. Отложите процедуру до четвертого месяца, если у вас нет пульпита или периодонтита. Эти заболевания очень вредны для плода и нуждаются в лечении.
Самым подходящим временем для посещения клиники является 2 триместр. К этому сроку у плода уже сформированы системы и органы, поэтому существует малая вероятность навредить ему. Однако при беременности на 4-6 месяце нужно спросить у врача, можно ли вам делать местную анестезию.
Проведите все необходимые профилактические процедуры и займитесь зубами, которые нуждаются в экстренном лечении. Однако даже во время 2 триместра запрещено проводить отбеливание, делать имплантацию и протезирование. Если есть возможность сходить к дантисту после родов, лучше отложить визит.
К концу третьего триместра заниматься лечением не стоит. В это время будущая мама обычно быстро устает, постоянно беспокоится о предстоящих родах. Ее матка становится очень чувствительной к внешним воздействиям. Любое медицинское вмешательство может стать причиной преждевременных родов. Именно поэтому визит к стоматологу должен быть только в случае крайней необходимости.
: Боровикова Ольга
гинеколог, врач УЗИ, генетик