2 stupeň porušenia placentárneho obehu. Poruchy prietoku krvi v maternicových tepnách, pupočnej šnúre, placente počas tehotenstva (nmpc)
Väčšina žien nevie o takej štúdii ako Doppler až do začiatku tretieho trimestra a od tohto momentu sa Doppler pre tehotné ženy stáva celkom známym postupom.
Doppler- je to jedna z ultrazvukových diagnostických metód, ktorá vám umožňuje posúdiť intenzitu prietoku krvi v rôznych cievach, napríklad v cievach maternice a pupočníka. Najinformatívnejšie je to po 30 týždňoch, ale v prípade odchýlok počas tehotenstva (napríklad, ak plod zaostáva vo vývoji), Dopplerov ultrazvuk môže byť predpísaný skôr - počnúc 20. týždňom.
Dopplerovské indikácie
Dostatočný prietok krvi placentou zabezpečuje normálny priebeh tehotenstva. Porušenie prietoku krvi môže viesť k intrauterinnej rastovej retardácii (IUGR), takže hlavným dôvodom na predpisovanie dopplerometrie počas tehotenstva je práve rozpor medzi veľkosťou tela a / alebo orgánov dieťaťa.
Nie nevyhnutne pri zhoršenom prietoku krvi, dieťa bude zaostávať vo vývoji, akurát sa výrazne zvyšuje riziko nepriaznivého priebehu tehotenstva. A naopak, ak existuje podozrenie na oneskorenie vývoja plodu, ale prietok krvi nie je narušený, potom to vo väčšine prípadov naznačuje, že žena nosí malé, ale zdravé dieťa.
Dopplerometria je tiež predpísaná pre:
- predčasné dozrievanie placenty;
- ťažké oligohydramnióny alebo polyhydramnióny;
- anomálie pupočnej šnúry;
- Rhesus konflikt;
- gestóza (neskorá toxikóza, komplikovaná vracaním, silným opuchom a zvýšeným tlakom u tehotnej ženy);
- budúca matka má ochorenie obličiek, hypertenziu, diabetes mellitus;
- podozrenie na chromozomálnu patológiu;
- neimunitná vodnateľnosť plodu;
- nerovnomerný vývoj bábätiek počas viacpočetného tehotenstva (keď je rozdiel v ich telesnej hmotnosti väčší ako 10 %).
Ak má plod problémy so srdcom, robí sa dopplerografia spolu s CTG, takzvaná dopplerovská echokardiografia.
Pri fetoplacentárnej insuficiencii sa dopplerometria systematicky vykonáva každé 2-3 týždne.
Tiež s rozvojom komplikácií počas predchádzajúceho tehotenstva plodu môže byť počas nasledujúceho tehotenstva predpísaný Dopplerov ultrazvuk.
Príprava na štúdium a spôsob jeho realizácie
Dopplerometria u tehotných žien sa vykonáva podľa indikácií a nie je povinným vyšetrením počas normálneho priebehu tehotenstva. Ale stále častejšie v prenatálnych klinikách všetky ženy bez výnimky absolvujú dopplerovský ultrazvuk v 30-34 týždni ako posúdenie stavu plodu.
Tento postup je bezbolestný a neškodný pre matku aj plod. Princíp dopplerovského ultrazvuku je rovnaký ako pri bežnom ultrazvuku v tehotenstve: cez brucho je poháňaný špeciálny dopplerovský senzor, ktorým je vybavený každý moderný ultrazvukový diagnostický prístroj. Preto tento typ výskumu nevyžaduje špeciálnu prípravu.
Doppler- ide o vizuálne hodnotenie prietoku krvi (keď sa na obrazovke monitora pozoruje farebný a grafický obraz kriviek rýchlostí prietoku krvi).
dopplerografiu- ide o rovnakú dopplerometriu, len indikácie sú dodatočne zaznamenané na pásku, aby bolo možné sledovať zmenu (zlepšenie / zhoršenie) prietoku krvi po liečbe.
Interpretácia ukazovateľov dopplerometrie
Maternicové tepny (a. uterina dextra - pravá a a. uterina sinistra - ľavé maternicové tepny). Uzist musí určiť povahu prietoku krvi v ľavej aj pravej maternicovej tepne, pretože pri gestóze môže byť narušená iba v jednej tepne. Posúdením prietoku krvi iba v jednej tepne teda môžete urobiť nesprávny záver, ktorý negatívne ovplyvní zdravie dieťaťa a nastávajúcej matky.
Existuje taká vedecká teória, že ak je prietok krvi narušený len v jednej (hlavne v pravej) maternicovej tepne, žena má vysoké riziko neskorej toxikózy (preeklampsie) so všetkými negatívnymi dôsledkami.
Pri gestóze sa najskôr naruší prietok krvi v maternicovej tepne a pri zhoršení situácie sa prietok krvi v pupočníkových tepnách zhorší. Preto v prípade porušenia prietoku krvi v maternicových tepnách je potrebné pravidelne opakovať doppleráciu na kontrolu situácie.
Na posúdenie prietoku krvi v maternicových tepnách sa vypočíta index rezistencie (IR alebo RI).

Často sa hypertenzia vyvolaná tehotenstvom vyvíja v dôsledku zhoršeného prietoku krvi v maternici. Telo budúcej matky nezávisle zvyšuje krvný tlak, aby sa zvýšil prietok krvi do intervilózneho priestoru. Takže mama, bez toho, aby si to uvedomovala, pomáha dieťaťu. Preto je potrebné zlepšiť prietok krvi a hypertenzia zmizne sama.
Porušenie prietoku krvi v maternicových tepnách je vtedy, keď je hodnota IR, PI alebo LMS väčšia ako normálne.
Pulzačný index (PI) maternicových artérií by mal byť v rámci nasledujúcich limitov.
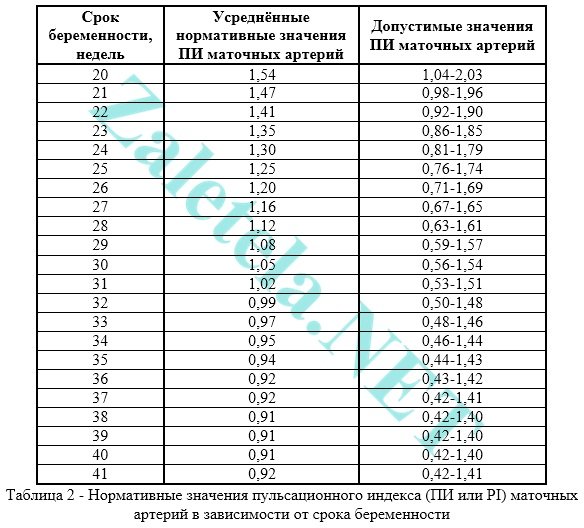
Indikátory v pravej a ľavej maternicovej tepne sa môžu navzájom mierne líšiť. Ak sú oba ukazovatele v normálnom rozmedzí, potom sa takýto obraz nepovažuje za negatívny jav.
Odchýlka parametrov prietoku krvi od normy v dvoch maternicových tepnách naraz naznačuje porušenie uteroplacentárneho obehu. Táto situácia si vyžaduje špecifickú liečbu – viac sa hýbať (pravidelne chodiť na plávanie alebo gymnastiku pre tehotné ženy).
Porušenie prietoku krvi iba v jednej maternicovej tepne naznačuje asymetriu uteroplacentárneho prietoku krvi. Ak tehotenstvo prebieha normálne a dieťa sa vyvíja v súlade s termínom, potom placenta plní svoje funkcie.
Mali by ste si uvedomiť, že v 18-21 týždni môže dôjsť k dočasnému narušeniu prietoku krvi v maternicových tepnách. Tento jav sa vysvetľuje skutočnosťou, že adaptačný fyziologický proces invázie cytotrofoblastov ešte nebol definitívne ukončený. Preto ak sa zistia abnormality v maternicových tepnách, druhý dopplerovský ultrazvuk by sa mal vykonať po 2-3 týždňoch, t.j. pozorovať prietok krvi v dynamike.
Systolicko-diastolický pomer (SDO) v maternicových tepnách by mal byť:

Pupočníkové tepny (a. umbilicalis). Na získanie skutočných výsledkov by sa štúdia mala vykonávať iba v čase, keď je dieťa v pokoji a iba vtedy, keď je jeho srdcová frekvencia v rozmedzí 120 - 160 úderov za minútu. Fyziologicky je totiž tak stanovené, že so zvýšením srdcovej frekvencie dochádza k zníženiu IR v pupočnej tepne a naopak, k zníženiu srdcovej frekvencie k zvýšeniu IR.
Meranie prietoku krvi v pupočníkových tepnách by sa malo vykonávať, keď tehotná žena leží na chrbte! Hodnotenie závažnosti porúch prekrvenia pupočníkovej krvi nemôže byť objektívne, keď sa budúca mamička nachádza „na ľavej strane“.
Pupočná šnúra musí mať dve tepny a jednu žilu. Ak dôjde k anomálii (jediná tepna pupočnej šnúry), potom môže plod trpieť nedostatkom kyslíka a živín, v dôsledku čoho dochádza k oneskoreniu jeho hmoty a rastu. Stáva sa však, že plod sa prispôsobí takejto existencii a nepociťuje nedostatok potrebných látok. Takéto deti sa rodia s nízkou hmotnosťou, ale absolútne životaschopné. Preto, ak existuje jedna pupočná tepna a prietok krvi v nej nie je narušený, potom nie je dôvod na obavy. Ak je však narušený prietok krvi v jednej tepne, mala by sa vykonať ústavná liečba na zlepšenie prietoku krvi a v prípade potreby skoré dodanie (ak je plod ďaleko vo vývoji).
Najpoužívanejším pri hodnotení charakteru prietoku krvi v tepnách pupočnej šnúry bol index odporu. Hodnoty v oboch pupočníkových tepnách by mali byť takmer rovnaké.

O poruchu prietoku krvi v pupočnej šnúre ide vtedy, keď je hodnota IR, PI alebo LMS v pupočníkových tepnách vyššia ako normálne.
Pulzačný index (PI alebo PI) pupočníkových artérií musí spĺňať nasledujúce normy:

Patologická je registrácia nulových a reverzných hodnôt diastolického prietoku krvi. To znamená, že plod je v kritickom stave.
Od okamihu, keď sa objavia trvalé reverzné hodnoty do úmrtia plodu, zostávajú len 2-3 dni, preto je potrebné čo najskôr vykonať cisársky rez, aby sa zachránil život dieťaťa. To je možné až od 28. týždňa, keď je dieťatko životaschopné.
Systolicko-diastolický pomer (SDO) v pupočníkových artériách:

Ak je prietok krvi v pupočnej šnúre narušený, potom spravidla dochádza k oneskoreniu vývoja plodu. Ak teraz nedôjde k oneskoreniu vo vývoji a prietok krvi v pupočnej šnúre je narušený, potom možno neskôr, bez liečby, pozorovať oneskorenie vo vývoji plodu.
Stredná cerebrálna artéria plodu (a. cerebri media). Keď plod trpí, je zvýšenie hodnôt PI, SDO a rýchlosti v SMA.

Maximálna rýchlosť (aka V max) v strednej cerebrálnej artérii plodu:

Systolicko-diastolický pomer (SDO) pre strednú cerebrálnu artériu:

fetálnej aorty. Opúšťa ľavú srdcovú komoru, ide pozdĺž chrbtice a končí v dolnej časti brucha, kde sa aorta rozdeľuje na dve ilické tepny, ktoré zabezpečujú prekrvenie ľudských nôh.
Odchýlky v prietoku krvi aortou možno zistiť až po 22-24 týždňoch tehotenstva.
Porušenie prietoku krvi je zvýšenie hodnôt IR, PI a SDO. Za kritické (hovorenie o smrti plodu) sa považuje registrácia extrémne nízkych hodnôt až po ich úplné zmiznutie.

Zmeny v aorte charakterizujú závažnosť intrauterinnej hypoxie plodu.


Systolicko-diastolický pomer (SDR) pre fetálnu aortu:

Venózny kanálik (VP).Študuje sa v rozšírenom Dopplerovom hodnotení prietoku krvi.
Počas štúdie je potrebné nebrať do úvahy epizódy respiračných pohybov dieťaťa a aktívnych pohybov podobných škytavke.
Indexy sa nepoužívajú na hodnotenie venózneho kanálika.
Diagnostickým kritériom pre patologický stav plodu je prítomnosť negatívne alebo nulové hodnoty prietoku krvi vo fáze predsieňovej kontrakcie. Nulové alebo opačné hodnoty sa zaznamenávajú s podvýživou plodu, vrodenými malformáciami pravého srdca, neimunitnou vodnatosťou plodu.
Aj pri kritickom prietoku krvi v tepnách pupočnej šnúry, ale pri zachovanom prietoku krvi vo venóznom ductus vo fáze predsieňovej kontrakcie, je možné predĺžiť tehotenstvo na optimálny čas pôrodu.
Popis porúch prietoku krvi a ich liečba
1 stupeň
1 A stupeň- porušenie prietoku krvi v maternicových tepnách, zatiaľ čo v pupočnej šnúre zostáva prietok krvi normálny.
Tento stupeň narušenia prietoku krvi nie je pre plod nebezpečný.
Medikamentózna liečba tohto stavu je neúčinná. Lekári stále predpisujú terapiu Actoveginom a Curantilom. Príležitostne nevidieť!
V skutočnosti, ak je prietok krvi v maternicových tepnách narušený, je vhodnejšie jednoducho chodiť častejšie na čerstvý vzduch (zhlboka dýchať) + jesť správne + viac sa pohybovať (turistika, špeciálne cvičenia pre tehotné ženy, ranné cvičenia, joga, plávanie). A neseďte hodiny pri počítači! To je celá liečba.
1 stupeň B- porušenie prietoku krvi v tepnách pupočnej šnúry a hemodynamika v maternicových tepnách je normálna.
Tento stupeň poruchy prietoku krvi vyžaduje použitie liekov na riedenie krvi, aby sa predišlo oneskoreniu vývoja a hypoxii plodu.
V tomto prípade je predpísaná liečba zameraná na zlepšenie krvného obehu (Placenta compositum, Curantil alebo Trental). Actovegin je predpísaný ako antihypoxant, ktorý zlepšuje zásobovanie plodu kyslíkom.
Predpísaný je aj krvný test na koagulačnú schopnosť (koagulogram). Pri zvýšenej zrážanlivosti krvi je potrebné užívať silnejšie lieky na riedenie krvi ako Curantil (napríklad heparín alebo prostriedok, ktorý obsahuje kyselinu acetylsalicylovú).
I stupeň porušenia nevedie k smrti plodu. Existuje systematické sledovanie charakteru prietoku krvi (každé 2 týždne) "plus" kontrola fetálneho CTG (po 28 týždňoch tehotenstva). Okrem toho nezabudnite sledovať krvný tlak u tehotnej ženy.
2 stupeň- súčasné narušenie prietoku krvi v maternicových tepnách a v pupočnej šnúre, ktoré nedosahuje kritické hodnoty (pri zachovaní prietoku krvi v žilovom kanáliku).
V tomto stave je lekárske ošetrenie povinné v nemocnici, kde sa poskytuje nepretržité monitorovanie stavu plodu. Je tiež potrebné monitorovať stav prietoku krvi vykonávaním Dopplera + CTG každé 2 dni.
V stupni II sú hemodynamické poruchy zriedkavé, ale môžu sa vyskytnúť prípady vnútromaternicovej smrti.
3 stupeň- kritické poruchy prietoku krvi v pupočnej šnúre s neporušeným alebo narušeným prietokom krvi v maternicových tepnách. Kritické porušenie sa chápe ako registrácia reverzného diastolického prietoku krvi alebo jeho absencia vôbec.
III stupeň porušenia predstavuje nebezpečenstvo pre zdravie dieťaťa, pretože v polovici prípadov dochádza k vnútromaternicovej smrti dieťaťa. Preto pri zistení poruchy prietoku krvi 3. stupňa je nutné urgentne vykonať cisársky rez, aby sa zachránil život bábätka, pretože v tomto štádiu poruchy je liečba neúčinná.
Konzervatívny (prirodzený) pôrod v 3. ročníku môže viesť k perinatálnej smrti dieťaťa.
Náklady na dopplerovský ultrazvuk na súkromnej klinike sú asi 1 200 rubľov.
Po oplodnení vajíčka a vývoji embrya v maternici vzniká placenta spájajúca dieťa a matku jediným jednotným obehovým systémom. Prostredníctvom nej dostáva plod kyslík a živiny potrebné na tvorbu a rast. Používa sa aj na odstránenie nežiaducich látok, ktoré vznikajú po rôznych biochemických reakciách.
Vlastnosti krvného obehu medzi matkou a dieťaťom počas tehotenstva
Porušenie prietoku krvi placentou spôsobuje nedostatok výživy a kyslíka u dieťaťa a stáva sa príčinou jeho smrti. Stav placentárno-maternicového prietoku krvi si počas tehotenstva vyžaduje zvýšenú pozornosť. Na posúdenie jeho stavu sa vykonáva plánovaná diagnostika, prijímajú sa preventívne a terapeutické opatrenia.
Práca krvného obehu medzi matkou a dieťaťom je založená na fungovaní pupočnej tepny, žíl, placenty. Maternicové tepny sú schopné kontrahovať a tým prerušiť prietok krvi v dôsledku hrúbky svalovej vrstvy, ktorú majú. Táto štruktúra maternicovej tepny je poskytovaná na zníženie straty krvi počas menštruácie.
Počas tehotenstva po dobu 4-5 týždňov, počas tehotenstva vajíčka, svalová vrstva v tepnách mizne pôsobením hormónov. V 16. týždni dochádza k ďalšej transformácii tepien, počas ktorej sa otvárajú pre neustále plnenie krvou.
Čo sa deje v tepnách:
- spojenie dvoch tokov rôznych smerov;
- difúzia látok potrebných pre rastúce dieťa;
- obohatenie prietoku krvi plodu kyslíkom a užitočnými látkami, ktoré prináša materský obeh.
Časť práce krvného obehu padá na tepny a žily pupočnej šnúry. Krv prúdi tepnami k dieťaťu a cez žilu sa vracia do placenty. Porušenie fetálneho placentárneho prietoku krvi vedie k inhibícii rastu orgánov dieťaťa, predstavuje hrozbu pre jeho zdravie.
Prečo môže byť narušený krvný obeh
Príčiny placentárnej nedostatočnosti (zhoršený krvný obeh medzi matkou a dieťaťom):
- Nízka placentácia(pripojenie placenty k stene dolnej maternice alebo "previa"). Tenká svalová vrstva spodnej časti maternice nie je schopná zabezpečiť dostatočné prekrvenie plodu. Ak nedôjde k migrácii placenty (posun v hornej časti maternice), situácia hrozí zhoršením patológie.
- Neskorá toxikóza tehotných žien. Ovplyvňuje malé cievy maternice, čo narúša procesy krvného obehu.
- Znížená hladina hemoglobínu alebo anémia. Tento stav spôsobuje zrýchlený srdcový tep u matky, čím sa mení normálny obeh v uteroplacentárnom okruhu.
- Rh inkompatibilita krvi matky a dieťaťa, čo spôsobuje anémiu plodu a imunitný konflikt.
- Vysoký krvný tlak u matky kvôli problémom so srdcom, tvorbe opuchov, stresu.
- Patológia pupočníkových artérií, napríklad prítomnosť iba jednej pupočnej tepny.
- Viacnásobné tehotenstvo vyžadujúce viac živín.
Niektoré choroby matky prispievajú k šíreniu patológie, najmä:
- Akútne infekcie, ktorých patogény sú schopné preniknúť do placenty;
- Defekt maternice ("dvojrohá" maternica, ktorá má v strede priehradku, ktorá ju rozdeľuje na dve polovice). Vývoj plodu prebieha iba v jednom z nich. Hrozbou je stláčací faktor rastúceho plodu a porušenie prietoku krvi, ktorý k nemu smeruje. V takýchto situáciách často dochádza k porušeniu uteroplacentárneho prietoku krvi vľavo 1a stupeň alebo vpravo.
- Diabetes. Ovplyvňuje steny ciev maternice.
- Odchýlky epitelu maternice (endometrióza).
- Nádory maternice. Veľkosť nezhubného nádoru (myómu) určuje, ako veľmi bude plod trpieť nedostatočným prekrvením. Čím väčšie sú myómy, tým vyššie je riziko zlyhania. Zmeny v hormonálnom pozadí, vyvolané tehotenstvom, stimulujú rast novotvarov. Prítomnosť tejto choroby si vyžaduje neustále sledovanie krvného zásobenia maternice.
Možné následky
Závažné odchýlky prietoku krvi placentou vedú k malformáciám a úmrtnosti plodu. Obehové zlyhanie je rozdelené do niekoľkých etáp. Najväčšie nebezpečenstvo predstavujú odchýlky druhého a tretieho stupňa.

Odpoveďou na otázku, či je to nebezpečné, je štatistika perinatálnej úmrtnosti, podľa ktorej sú patológie krvného toku 2. stupňa príčinou úmrtia 13 % dojčiat starších ako 22 týždňov. Tretia fáza spôsobuje smrť v 48% prípadov. Včasná terapia a núdzový pôrod cisárskym rezom pomáha znižovať tieto ukazovatele.
Vývoj dieťaťa v podmienkach placentárnej nedostatočnosti sa odráža v jeho fyzickom a psychickom stave v postnatálnom období.
Aké je nebezpečenstvo pre nenarodené dieťa
Hlavným nebezpečenstvom placentárnej nedostatočnosti pre rastúce drobky je hypoxia.
Dôsledky nedostatku kyslíka:
- nedostatok hmotnosti dieťaťa (intrauterinná retardácia rastu);
- porušenie procesu tvorby vnútorných orgánov;
- zlyhanie acidobázickej rovnováhy a zloženia elektrolytov;
- vývoj hormonálnej nerovnováhy a zlyhania v hormonálnom systéme;
- nedostatok „tukových zásob“.
Závažná odchýlka prietoku krvi placentou a dysfunkcia placenty ohrozujú dieťa smrťou a majú za následok ukončenie tehotenstva.
Stupne narušeného prietoku krvi
Existujú tri stupne odchýlky krvného obehu medzi dieťaťom a matkou od normy:
I - zmeny v tomto štádiu nepredstavujú pre dieťa vážnu hrozbu a sú kompenzované, to znamená, že dochádza k odchýlke v arteriálnom prietoku krvi so zachovaným prietokom krvi v cievach pupočnej šnúry a naopak. Dieťa sa vyvíja normálne. Etapa je rozdelená na dva typy zmien, ktoré majú svoj vlastný kód:
Stupeň 1a - problémy postihujú iba jednu tepnu, vývojové ukazovatele dieťaťa sú normálne.
1c stupeň - odchýlka prietoku krvi od normy je zaznamenaná v cievach pupočnej šnúry. Typ hypodynamie, pri ktorej tepny maternice fungujú normálne. V tejto žile je normálne množstvo krvi.
Ak sa včas nezistia menšie problémy so zásobovaním plodu výživou a kyslíkom a nedostanú potrebnú terapiu, po mesiaci sa u tehotnej ženy môžu vyvinúť odchýlky placentárno-maternicovej hemodynamiky druhého stupňa.
II - zhoršenie prietoku krvi ovplyvňuje pupočníkové a maternicové tepny.
III - kritické zhoršenie krvného obehu v uteroplacentárnom kruhu, riziko spätného prietoku krvi v tepnách, placentárne krvácanie.
Táto klasifikácia hemodynamických abnormalít počas tehotenstva stanovená ICD vám umožňuje presne posúdiť stav prietoku krvi a urobiť prognózu liečby a nadchádzajúceho pôrodu.
Diagnostické metódy
Na identifikáciu porušení metabolických procesov medzi dieťaťom a matkou sa používa niekoľko typov diagnostiky na určenie povahy problémov a ich stupňa.
Diagnostické metódy zahŕňajú:
- krvný test na hladinu chorionického gonadotropínu, estrogénu a progesterónu;
- ultrazvukový postup;
- kardiotokografia (CTG);
- dopplerometria.
Najpresnejšiu diagnózu a stanovenie stupňa porušenia umožňuje dopplerografia. Táto metóda fixuje aj malé odchýlky od normy a je úplne bezpečná pre tehotnú ženu a jej dieťa. Výsledky dopplerovského ultrazvuku umožňujú špecialistom predpovedať ďalší priebeh tehotenstva, zvoliť si potrebnú terapeutickú taktiku. Na obrazovke prístroja môžete vidieť grafický farebný obraz prietoku krvi.
Ultrazvuková diagnostika vám umožňuje určiť súlad medzi veľkosťou drobkov a vývojom orgánov pre jeho vek. Plánované v procese tehotenstva sa vykonáva trikrát počas 12, 20 a 32 týždňov. Táto metóda umožní bez poškodenia dieťaťa a matky posúdiť súlad jeho kokcygeálno-parietálnej veľkosti s gestačným vekom, ako aj vývoj jeho vnútorných orgánov, placentárnu hemodynamiku.
Kardiotokografia umožňuje počúvať tlkot srdca dieťaťa, hodnotiť srdcovú frekvenciu, variabilitu úrovne bazálnej frekvencie. Údaje zaznamenané zariadením sa porovnávajú s tabuľkou. Podľa tabuľky výsledkov je CTG priradené skóre. Normálny vývoj dieťaťa zodpovedá 8-10 bodom kardiotokografie.
Diagnóza sa vykonáva plánovaným spôsobom, kategoricky sa neodporúča preskočiť ju tehotným ženám.
Známky porušenia si môže všimnúť samotná tehotná žena, ale často naznačujú vážne štádium patológie. Budúca matka môže byť upozornená znížením alebo zvýšením aktivity pohybov dieťaťa. Pri vyšetrení pôrodníkom-gynekológom lekár zaznamená rýchly tlkot srdca plodu. Alarmujúcim znakom je nesúlad medzi veľkosťou brucha a skutočným gestačným vekom (okrem prípadov spôsobených stavbou ženského tela).
Liečba porúch
Taktika liečby je určená stupňom patológie stanovenej pomocou diagnostických metód. Je možné zachrániť tehotenstvo a vyrovnať ohrozenie plodu v štádiách ia - iv. Problémy placentárneho prekrvenia 1b stupňa sú prístupné terapii. Neexistuje žiadna hrozba pre zdravie a normálny vývoj drobkov. Recenzie výsledkov terapie tejto patológie naznačujú zlepšenie, všeobecný pozitívny trend a vylúčenie pravdepodobnosti prechodu na druhý stupeň.
Druhý stupeň odchýlky vyžaduje neustále sledovanie stavu dieťaťa. Terapia na ňom sa považuje za neúčinnú.
Tretia fáza dysfunkcie si vyžaduje urgentný operačný výkon.
Patologická terapia je zameraná na udržanie tlaku v cievach, normalizáciu prietoku krvi, zníženie tonusu maternice, stabilizáciu psycho-emocionálneho stavu matky a normalizáciu fungovania kardiovaskulárneho systému.
Liečebná terapia:
- Prípravky syntetizované zo škrobov, ktoré dokážu zadržiavať tekutinu v cievach, pomáhajú zlepšovať prietok krvi. Patria sem Infukol, Stabizol.
- Actovegin a Pentoxifylline zlepšujú procesy mikrocirkulácie.
- Lieky, ktoré uvoľňujú kŕče (Nosh-Pa) krvných ciev, odstraňujú hypertonicitu maternice a uľahčujú procesy mikrocirkulácie.
- Na zníženie stupňa hypoxie ženy užívajú Mange B6, síran horečnatý.
- Vitamín E, tokoferol pomáhajú odstraňovať následky nedostatku kyslíka pre dieťa. Pomáhajú odstraňovať produkty rozpadu po hypoxii, zlepšujú stav drobkov.
- Ak je príčinou patológie myóm maternice, predpisuje sa Curantyl, ktorý znižuje pravdepodobnosť vzniku krvných zrazenín a má pozitívny vplyv na hemodynamiku.
- Kokarboxyláza sa používa na obnovenie dýchania tkaniva.
Priebeh liečby sa vykonáva dvakrát. Prvá terapia je predpísaná v čase zistenia patológie, ďalšia na obdobie tridsiatich dvoch až tridsiatich štyroch týždňov. Ak je hemodynamická porucha vážna, v tomto čase určuje pôrodník-gynekológ čas a spôsob pôrodu. Prirodzený pôrod je indikovaný pre tehotnú ženu iba s problémami s hemodynamikou prvého stupňa. V ostatných prípadoch sa odporúča núdzový alebo plánovaný pôrod cisárskym rezom v závislosti od závažnosti abnormalít.

Ak sa zistí 2-3 štádium patológie, konzervatívna lieková terapia sa nevykonáva. Chirurgická liečba sa vykonáva doručením. Vo veku plodu do 32 týždňov odborníci hodnotia jeho životaschopnosť a kondíciu. Novonarodené dieťa je umiestnené v inkubátore, kde neonatológovia a ďalší odborníci sledujú jeho stav a ďalší vývoj.
Všetky rozhodnutia o tom, ako zlepšiť hemodynamiku pomocou liekov, robí lekár. Nezávislý nekontrolovaný príjem liekov ohrozuje ďalší vývoj patológie a ukončenie tehotenstva.
Čo robiť, aby sa zabránilo patológii - preventívne opatrenia
Najlepším preventívnym opatrením pre patológiu hemodynamiky medzi telom matky a vyvíjajúcim sa dieťaťom je dodržiavanie zásad zdravého životného štýlu. Zlé návyky, ktoré mala žena pred počatím, musia byť úplne opustené.
Dôležitým faktorom zdravého vývoja dieťatka je správna vyvážená výživa matky, používanie potravín bohatých na vitamíny a minerály, ako aj stopové prvky zlepšujúce fungovanie kardiovaskulárneho systému.
Tehotná žena musí sledovať množstvo tekutiny, ktorú konzumuje, a tiež venovať pozornosť svojmu zdravotnému stavu, uistiť sa, že nedochádza k opuchom končatín, preeklampsii.
Vykonávanie jednoduchých gymnastických cvičení pomôže udržať dobré zdravie a optimálne fungovanie všetkých telesných systémov nastávajúcej matky.
Pri prevencii patológie je dôležitá rýchlosť, akou žena počas tehotenstva priberá. Mala by zodpovedať počiatočnej hmotnosti ženy pred počatím, stavbe jej tela a gestačnému veku. Prekročenie normy nie je žiaduce.
Za najdôležitejšie zo všetkých preventívnych opatrení sa považuje včasná registrácia, vykonanie všetkých plánovaných diagnostických výskumných metód na zistenie abnormalít v prekrvení dieťaťa, ako aj včasná upravená taktika na sledovanie tehotenstva a pôrodu.
Záver
Stav prietoku krvi v placente a pupočnej šnúre počas tehotenstva podlieha povinnému monitorovaniu pôrodníka-gynekológa, ktorý pozoruje tehotenstvo.
Budúca mladá mamička musí byť citlivá na akékoľvek zmeny vo svojom stave a motorickej aktivite bábätka, neignorovať plánovanú diagnostiku a dodržiavať taktiku liečby predpísanú odborníkom, ak má problém s prekrvením placenty v štádiu 1b. Veľký význam pri riešení situácie má pozitívny prístup matky a dodržiavanie jej zásad zdravého životného štýlu.
Počas tohto obdobia je mimoriadne dôležité kontrolovať zdravie matky a nenarodeného dieťaťa, fungovanie ich orgánov a systémov. Jednou z významných štúdií, ktoré by lekári mali vykonať, je analýza prietoku krvi počas tehotenstva. To sa týka prietoku krvi v plode a v maternici. Podľa štatistík je hlavnou príčinou skorej smrti plodu porušenie krvného obehu, ktorý spája maternicu s placentou.
Škrupina plodu ho vyživuje a je zodpovedná za prísun kyslíka k nemu a včasné odstraňovanie odpadových látok. Placenta slúži ako spojnica medzi cievnym systémom matky, vrátane obehového systému maternice, plodu a placenty. Tieto systémy sú oddelené prepážkou, ktorá neumožňuje ich miešanie. Placenta slúži ako prekážka, ktorú baktérie a škodlivé zlúčeniny nedokážu prekonať. Niekedy sa v dôsledku rôznych faktorov môže objaviť placentárna nedostatočnosť. V dôsledku toho sa činnosť placenty sťažuje. To neumožňuje telu dieťaťa a jeho matky normálne vykonávať metabolizmus.
Prečo je narušený prietok krvi v maternici?
Krvný obeh v tomto orgáne môže byť narušený zvýšeným tlakom alebo rozvojom vnútornej infekcie. Dôvodom môže byť aj nedostatok kyslíka u plodu.
prietok krvi v maternici počas tehotenstva treba diagnostikovať. Zvyčajne sa to robí pomocou trojrozmerného ultrazvuku nazývaného Doppler. Pomocou tejto metódy môžete zobraziť cievy v 3D obrázku.
Táto technika umožnila zlepšiť diagnostiku tehotenských patológií, odhaliť krvácanie vo vnútri placenty a posúdiť malformácie srdca jednoduchým pozorovaním prietoku krvi. Ide o veľmi dôležitú štúdiu, ktorá vám umožňuje vidieť rôzne defekty aj v tých najmenších cievach, ktoré tvoria mikrovaskulatúru. S ním môžete ľahko sledovať proces vývoja a tvorby prietoku krvi vo vnútri placenty, ako aj kontrolovať tok výživy a kyslíka do vyvíjajúceho sa organizmu.
S vynálezom tejto metódy je dnes možné odhaliť komplikácie skôr. Teraz ich môžete okamžite opraviť alebo vyliečiť a nestratíte žiadny čas. To pomáha predchádzať poruchám v zásobovaní plodu krvou a iným súvisiacim ochoreniam.
Poruchy krvného obehu u tehotných žien
Takéto porušenia majú tri stupne v závislosti od závažnosti. Porušenie prvého stupňa môže byť dvoch typov:
- 1A - najmiernejšia forma, v ktorej prietok krvi medzi maternicou a placentou počas tehotenstva. Súčasne sa udržiava krvný obeh medzi plodom a placentou. Hlavnou príčinou tejto patológie je infekcia.
- 1B - výskyt patológie v prietoku krvi spájajúcim plod a placentu, pričom je zachovaný prietok krvi medzi maternicou a placentou.
V prípade porušenia druhého stupňa už existujú v oboch systémoch prietoku krvi, nie sú pozorované žiadne kardinálne zmeny.
Pri porušení 3. stupňa sa môžu objaviť poruchy obehového systému spájajúceho maternicu s plodom.
Ak bol diagnostikovaný prvý stupeň porúch, v dôsledku rýchleho zistenia patológie a jej správnej liečby sú úmrtia plodu pomerne zriedkavé. Druhý stupeň vedie k smrti plodu v 13% prípadov a tretí - v 46% prípadov.
Dopplerovská diagnostika pomáha zistiť, že liečba placentárnej insuficiencie u tehotných žien s hemodynamickými poruchami v treťom stupni neviedla k uspokojivému výsledku. Pri konvenčných pôrodoch je vysoká úmrtnosť plodu okolo 50 %. Pri cisárskom reze sa však možno vyhnúť smrteľnému výsledku.
Preventívne opatrenia
Každá žena, ktorá čaká dieťa, by mala pochopiť, že stav matky sa prenáša na neho. Preto musí sledovať svoj fyzický a emocionálny stav. To je najlepší spôsob, ako predchádzať komplikáciám.
Strava tehotnej ženy by mala pozostávať z potravín bohatých na vitamíny, makro- a mikroelementy a tiež by mala obsahovať bielkoviny, sacharidy a tuky v správnom množstve a pomere. Ak žena počas tohto obdobia netrpí opuchom, musí vypiť tekutinu v množstve 1 liter alebo 1,5 litra.
Je veľmi dôležité sledovať zmeny hmotnosti. Je známe, že do pôrodu by sa hmotnosť nemala zvýšiť o viac ako desať kilogramov. Existuje riziková skupina, ktorá potrebuje použitie profylaktických činidiel a liekov. Takéto metódy môžu zabrániť problémom s krvným obehom medzi maternicou a placentou a tiež posilniť vzťah medzi matkou a plodom. Na zníženie pravdepodobnosti úmrtia plodu počas pôrodu pomáha včasná korigovaná metodika ich implementácie v spojení s medikamentóznou terapiou. To však úplne nevylučuje riziko vzniku závažných komplikácií z nervového systému.
Liečba
V prípade zlyhania krvného obehu môže lekár predpísať súbor liečebných postupov. To pomôže vyhnúť sa komplikáciám. Riziková skupina zahŕňa ženy, ktoré podstúpili potrat alebo ktoré majú choroby reprodukčného systému. Potrebujú pozorovanie a použitie profylaktických prostriedkov, ktoré závisia od stupňa narušenia prietoku krvi.
V závislosti od toho, ako sa žena cíti a od príčin porušení, sa používajú lieky, ktoré môžu znížiť tón maternice a zlepšiť krvný obeh. Môžu sa použiť aj vazodilatačné činidlá alebo lieky na zlepšenie zrážanlivosti krvi.
- komplex symptómov, ktorý vzniká počas tehotenstva v dôsledku poruchy funkcií placenty alebo morfologických zmien vyskytujúcich sa v jej štruktúre. Na strane matky môže klinika chýbať. Na pozadí pôrodníckej patológie dochádza k hypoxii plodu, ktorá sa prejavuje zvýšením alebo spomalením srdcovej frekvencie a znížením aktivity. Diagnostika porúch uteroplacentárneho prietoku krvi sa vykonáva pomocou ultrazvuku, CTG, dopplerometrie. Liečba sa vykonáva v nemocnici konzervatívnym spôsobom s použitím liekov, ktoré zlepšujú hemodynamiku v cievach placenty.
Príčiny narušeného uteroplacentárneho prietoku krvi
Porušenie uteroplacentárneho prietoku krvi sa vyvíja v dôsledku nesprávnej tvorby vilóznej vrstvy plodových membrán aj počas kladenia placenty alebo v dôsledku vplyvu nepriaznivých faktorov na telo matky, ktoré spôsobujú hemodynamické poruchy normálnej placenty. . Patogenéza ochorenia spočíva v nedostatočnej uteroplacentárnej perfúzii, ktorá vedie k nedostatočnému zásobeniu plodu kyslíkom. Výsledkom je, že porušenie uteroplacentárneho prietoku krvi spúšťa mechanizmus hypoxických zmien, ktoré prispievajú k oneskoreniu vývoja plodu.
Endogénne a exogénne príčiny môžu spôsobiť narušenie uteroplacentárneho prietoku krvi. Do prvej skupiny patria faktory, ktoré ovplyvňujú organizmus budúcej matky zvnútra. Riziko vzniku patológie sa pozoruje, ak má žena diabetes mellitus, ochorenia obličiek, srdca a krvných ciev na pozadí dysfunkcie štítnej žľazy. Tvorba porušenia uteroplacentárneho prietoku krvi prispieva k zaťaženej pôrodníckej anamnéze - neskorá preeklampsia, hrozby prerušenia, viacnásobné potraty a potraty, nezhubné nádory maternice. Vysoké riziko hemodynamických porúch sa pozoruje na pozadí tehotenstva s konfliktom Rhesus, ako aj v prípade, že pacient trpel neplodnosťou.
Porušenie uteroplacentárneho prietoku krvi sa často vyvíja na pozadí genetických porúch u plodu a v prítomnosti vrodených malformácií reprodukčného systému matky (s dvojrohou alebo sedlovou maternicou, priečky v dutine orgánu). Pravdepodobnosť pôrodníckej patológie existuje aj pri sexuálnych infekciách, ako aj v prípade, že pacient mal vírusové ochorenia, napríklad chrípku, SARS. Exogénne faktory, ktoré prispievajú k narušeniu uteroplacentárneho prietoku krvi, zahŕňajú prácu v nebezpečných odvetviach, užívanie drog a alkoholu a fajčenie. Nepriaznivý vplyv má aj zlá výživa. Riziková skupina pre rozvoj narušeného uteroplacentárneho prietoku krvi zahŕňa ženy mladšie ako 18 rokov a staršie ako 35 rokov. Riziko abnormálnej hemodynamiky je prítomné pri neustálom strese, intenzívnej fyzickej námahe.
Klasifikácia porúch uteroplacentárneho prietoku krvi
V závislosti od lokalizácie patologických zmien v pôrodníctve existuje niekoľko stupňov závažnosti porušení uteroplacentárneho prietoku krvi:
- 1a- je charakterizovaná poruchou hemodynamiky medzi maternicou a placentou, pričom do dieťaťa sa dostáva dostatočné množstvo živín.
- 1b- poruchy krvného obehu sa vyskytujú v kruhu "fetus-placenta".
- 2 stupeň- porušenie uteroplacentárneho prietoku krvi sa pozoruje v kruhu "plod-placenta-matka", hypoxia je však mierne vyjadrená.
- 3 stupeň- sprevádzaná kritickou poruchou hemodynamických parametrov, môže viesť k smrti dieťaťa alebo spontánnemu potratu.
Vzhľadom na gestačný vek, v ktorom dochádza k porušeniu uteroplacentárneho prietoku krvi, možno rozlíšiť tieto typy patológie:
- Primárny- vyskytuje sa v prvom trimestri, zvyčajne sa vyvíja na pozadí abnormálnej implantácie, porúch tvorby alebo pripojenia placenty.
- Sekundárne- je diagnostikovaná po 16 týždňoch embryogenézy, spravidla vyvolanej negatívnymi vonkajšími faktormi alebo zdravotným stavom matky.
Príznaky narušeného uteroplacentárneho prietoku krvi
Klinické prejavy poruchy uteroplacentárneho prietoku krvi závisia od závažnosti pôrodníckej anomálie. Zo strany matky nie sú vždy pozorované patologické príznaky. U pacientky sa môže rozvinúť preeklampsia, často hrozí potrat alebo predčasný pôrod, ktorý je sprevádzaný bolesťami v nadbrušku a v oblasti slabín. Z genitálneho traktu môže byť krvavý hlien. Na pozadí porušenia uteroplacentárneho prietoku krvi sa aktivuje aktivita oportúnnej flóry a často sa vyskytuje kolpitída. Táto komplikácia narušeného uteroplacentárneho prietoku krvi môže spôsobiť intrauterinnú infekciu plodu.
Porušenie uteroplacentárneho prietoku krvi je výraznejšie zo strany dieťaťa. V niektorých prípadoch môže samotná pacientka mať podozrenie na príznaky hypoxie plodu. Patologický stav sa prejavuje znížením motorickej aktivity dieťaťa. Počas vyšetrenia pôrodník-gynekológ odhalí zvýšenie alebo zníženie srdcovej frekvencie u dieťaťa, čo je tiež spoľahlivým znakom porušenia uteroplacentárneho prietoku krvi. Nedostatok živín môže spôsobiť predčasné odtrhnutie placenty. Zároveň sa rapídne zhoršuje stav ženy a plodu a môže dôjsť k ohrozeniu života.
Diagnostika a liečba porúch uteroplacentárneho prekrvenia
Počas ultrazvukového vyšetrenia je možné identifikovať porušenie uteroplacentárneho prietoku krvi. Prítomnosť pôrodníckej patológie dokazuje patológia placenty a intrauterinná retardácia rastu plodu, ktorá sa prejavuje nesúladom medzi veľkosťou anatomických častí a gestačným vekom. Pomocou dopplerografie je možné posúdiť stupeň porušenia uteroplacentárneho prietoku krvi. CTG sa používa na posúdenie funkčnosti kardiovaskulárneho systému dieťaťa. Charakteristickým znakom je tachykardia alebo bradykardia, ktorá vznikla na pozadí hypoxie.
Liečba porúch uteroplacentárneho prietoku krvi sa vykonáva v nemocnici. Pacientovi je zobrazený odpočinok na lôžku, vylúčenie stresu a intenzívna fyzická aktivita. Konzervatívna terapia spočíva v užívaní liekov na zmiernenie porúch uteroplacentárneho prekrvenia a zlepšenie okysličenia plodu. Používajú sa aj protidoštičkové látky a látky zlepšujúce výživu mozgových tkanív. V prípade porušenia uteroplacentárneho prietoku krvi je indikované použitie vitamínov, blokátorov vápnikových kanálov. Posledne menované sa používajú na odstránenie hypertonicity maternice.
V prípade porušenia uteroplacentárneho prietoku krvi je všetko úsilie špecialistov zamerané na predĺženie riadenia tehotenstva až na 37-38 týždňov. Pri dostatočnej účinnosti medikamentóznej terapie po 4 týždňoch je pacient preložený na ambulantnú liečbu. Ak nie je možné zvládnuť príznaky zhoršeného uteroplacentárneho prietoku krvi a stav plodu sa naďalej zhoršuje, predčasný pôrod sa vykonáva núdzovým cisárskym rezom. Ak sa tehotenstvo predĺžilo na 38 týždňov, pôrod môže nastať prirodzene. V druhom období je indikované použitie vákuovej extrakcie plodu alebo aplikácia pôrodníckych klieští. V prípade porušenia uteroplacentárneho prekrvenia na pozadí iných ochorení sa rodičke v období 38 týždňov podrobuje plánovaný cisársky rez.
Predikcia a prevencia porúch uteroplacentárneho prietoku krvi
Včasná liečba narušeného uteroplacentárneho prietoku krvi umožňuje žene predĺžiť tehotenstvo na 37 týždňov tehotenstva a porodiť absolútne zdravé dieťa. V primárnej forme patológie je možná vnútromaternicová smrť plodu alebo spontánny potrat. Prevencia porušení uteroplacentárneho prietoku krvi spočíva v odstránení extragenitálnych patológií ešte pred počatím, včasnej registrácii u pôrodníka-gynekológa a implementácii všetkých jeho odporúčaní. Tehotná žena by mala dodržiavať vyváženú stravu, vzdať sa zlých návykov, stresu a ťažkej fyzickej práce. Eliminácia kontaktov s možnými zdrojmi infekcií tiež znižuje pravdepodobnosť vzniku porušenia uteroplacentárneho prietoku krvi.
Tehotenstvo je sprevádzané rôznymi zmenami v tele ženy, ktoré sú zamerané na úplný rozvoj dieťaťa. Existuje prispôsobenie mnohých procesov a systémov novým podmienkam existencie, žena zaznamenáva výskyt predtým neznámych pocitov. Každá nastávajúca matka chce, aby sa dieťa narodilo zdravé, a prirodzene sa obáva o jeho stav, ak sa zistia nejaké porušenia.
Hlavným faktorom, ktorý podporuje vnútromaternicový rast a vývoj dieťaťa, je utero-placentálno-fetálny prietok krvi (MPKF). Ide o komplexný systém, ktorý podporuje normálny priebeh tehotenstva. Ak je prietok krvi v maternici narušený, potom hovoria o placentárnej insuficiencii. Je to nebezpečné predovšetkým potratom a ďalšie negatívne dôsledky tejto patológie pre budúcu matku a dieťa nie sú nezvyčajné.
Nedostatočný prietok krvi placentou by sa mal zistiť včas a terapeutické opatrenia by sa nemali odkladať.
Dôvody
Porušenie hemodynamiky medzi plodom a telom ženy je vyvolané mnohými faktormi. Ovplyvňujú placentu počas jej tvorby aj neskôr v tehotenstve. Podľa toho sa rozlišuje primárna a sekundárna obehová nedostatočnosť. V dôsledku toho dochádza k porušeniu všetkých funkcií placenty, ako samostatného orgánu: transportného, metabolického, ochranného, imunitného a endokrinného. To je vyvolané nasledujúcimi podmienkami:
- Nádory maternice.
- Štrukturálne anomálie.
- genetické defekty.
- Hormonálne dysfunkcie.
- Dôsledky potratu.
- neskorá toxikóza.
- Infekčné choroby.
- Ateroskleróza, trombóza.
- Hypertonické ochorenie.
- Diabetes.
- Choroby štítnej žľazy a nadobličiek.
Najčastejšie má žena základný rizikový faktor, ktorý môže spôsobiť placentárnu nedostatočnosť. Často pri nosení dieťaťa dochádza ku kombinácii viacerých podobných stavov.
Na identifikáciu príčin narušeného prietoku krvi placentou je potrebné vykonávať pravidelné vyšetrenia v rôznych štádiách tehotenstva.
Symptómy
Každá patológia má svoj vlastný klinický obraz, ktorý vám umožňuje urobiť predbežný záver. Hemodynamická insuficiencia sa prejavuje zmenami vo všetkých funkciách placenty a v dôsledku toho trpí hlavne plod. Všetky živiny a kyslík dostáva v nedostatočnom množstve a môže sa spomaliť aj vylučovanie metabolických produktov. Existujú známky hypoxie plodu, čo ďalej vedie k retardácii vnútromaternicového rastu. V dôsledku toho sú zaznamenané nasledujúce príznaky:
- Zrýchlenie srdcového tepu.
- Zvýšenie aktivity a jej následné zníženie.
- Nesúlad objemu brucha s gestačným vekom.
Spravidla sa takéto znaky objavujú s dekompenzovanou formou placentárnej nedostatočnosti. Ak má porušenie prietoku krvi stupeň 1a alebo 1b, zistené počas včasného vyšetrenia, potom ešte neexistujú žiadne indikované príznaky, pretože hemodynamika je kompenzovaná.
Klasifikácia
Symptómy závisia od závažnosti zmien MBPC, ktoré sa zaznamenávajú pri dodatočnom vyšetrení. Na základe klinického a gynekologického vyšetrenia sa to nedá s istotou povedať, predbežne je však možné posúdiť hemodynamiku z nepriamych údajov. Takže zhoršený prietok krvi počas tehotenstva je klasifikovaný podľa stupňa:
- Stupeň 1a - zmeny ovplyvňujú iba uteroplacentárnu časť prietoku krvi.
- 1b stupeň - je oslabený iba fetálno-placentárny prietok krvi.
- 2. stupeň - porušenia sa týkajú všetkých hemodynamických procesov, ale diastolický prietok krvi je stále zachovaný.
- Stupeň 3 - situácia, keď má fetálny placentárny prietok krvi kritické poruchy pri zachovaní alebo zmene uteroplacentárnej hemodynamiky.
Táto klasifikácia je založená na pomere medzi rýchlosťou toku krvi maternice a pupočníkovej krvi. Okrem toho sú porušenia izolované podľa jednotlivých vetiev aferentnej tepny.
Známky zhoršeného prietoku krvi z plodu nemusia byť na žene badateľné, ale lekár im musí venovať pozornosť.
Účinky
Placentárna nedostatočnosť predstavuje nebezpečenstvo pre vývoj plodu. Preto sa hlavné pôrodnícke komplikácie týkajú práve stavu nenarodeného dieťaťa. Najväčšie nebezpečenstvo predstavujú poruchy prietoku krvi, ktoré môžu mať chronický aj akútny priebeh. V tejto súvislosti sa neuvádzajú 1a a 1b stupne hemodynamických porúch, ako najmiernejšie.
Odtrhnutie placenty
Náhle porušenie prietoku krvi môže byť vyvolané traumou, trombózou alebo embóliou maternicovej tepny. Potom nastáva situácia, keď sa placenta v jednej z oblastí odlupuje. V závislosti od lokalizácie prebieha patológia podľa centrálneho alebo periférneho typu. V tomto prípade sa objavia nasledujúce príznaky:
- Bolesť v oblasti odlúčenia.
- Miestny výčnelok steny maternice.
- Krvavé problémy.
- Zhoršenie plodu.
Ak oddelenie ide podľa centrálneho typu, potom nemusia existovať žiadne vonkajšie sekréty, ale krv presakuje do steny maternice, čím stráca svoju kontraktilitu. Toto je plné atonického krvácania a diseminovanej koagulácie krvi (DIC).
Keď sú placentárne komplikácie mierne, možno ich eliminovať adekvátnou terapiou.
Potrat
Odtrhnutie placenty zase spôsobuje spontánny potrat alebo predčasný pôrod, čo je zahrnuté v koncepte potratu. To je situácia, ktorej sa očividne obávajú všetky ženy, pretože prísť o dieťa je to najhoršie, čo sa v tomto období môže stať. Potom sa objavia nasledujúce príznaky:
- Bolesť v podbrušku, v krížovej kosti, konečníku.
- Krvavý výtok rôznej intenzity.
- Časté močenie.
- Hypertenzia maternice.
- Postupná dilatácia krčka maternice.
Ak sa proces zastaví v štádiu ohrozenia, dieťa môže byť zachránené. Ale keď je placenta úplne exfoliovaná a je diagnostikovaný potrat, bohužiaľ, už nie je možné niečo opraviť. V budúcnosti môže byť patológia úplná alebo neúplná. Pri zotrvaní častí plodu alebo membrány v dutine maternice hrozí infekcia a silné krvácanie, ktoré často končí hemoragickým šokom alebo DIC.
Zmrazené tehotenstvo
Okrem toho môže plod zomrieť a zostať v dutine maternice. Potom sa vytvorí takzvané zmrazené tehotenstvo. Samotná žena si môže všimnúť niektoré príznaky, ktoré naznačujú, čo sa stalo:
- Pohyby plodu sa zastavia.
- Jeho tlkot srdca nie je cítiť.
- Brucho nezväčšuje objem.
- Pravidelne dochádza ku krvácaniu.
- Narušený bolesťou v bruchu.
- Teplota tela stúpa.
- Pripája sa infekcia.
Zmrazené tehotenstvo sa musí odstrániť. Ak sa tak nestane včas, existuje nebezpečenstvo pre život samotnej ženy.
Diagnostika
Na určenie porušenia prietoku krvi placentou počas tehotenstva je potrebné použiť ďalšie diagnostické metódy. Umožňujú vám určiť typ a stupeň zmien, ako aj určiť stav plodu. Na tento účel sa používajú nasledujúce postupy:
- Krvný test na hormóny (estrogén, progesterón, ľudský choriový gonadotropín).
- Ultrazvukový postup.
- Kardiotokogram.
- Doppler.
Niektoré údaje možno získať aj po vyšetrení lekárom – stav dieťaťa možno posúdiť podľa srdcovej frekvencie vypočítanej pri auskultácii. Ale najspoľahlivejšie výsledky sa získajú po inštrumentálnych a laboratórnych štúdiách.
Liečba
V prípade porušenia uteroplacentárneho prietoku krvi akejkoľvek závažnosti sú indikované terapeutické opatrenia. Toto je zamerané hlavne na prevenciu progresie patológie, zatiaľ čo normalizácia hemodynamiky je podľa pozorovaní možná iba v štádiu 1b. Zároveň sa snažia využiť všetky možné prostriedky na zlepšenie stavu plodu. Na prvom mieste sú samozrejme konzervatívne opatrenia. Chirurgická intervencia sa používa iba v prípade komplikácií a podľa životne dôležitých indikácií. Okrem toho sa veľký význam prikladá prevencii placentárnej insuficiencie.
Liečba porúch prietoku krvi počas nosenia dieťaťa je komplexná – etiotropná, patogenetická a symptomatická.
Liečebná terapia
Hlavným prostriedkom na korekciu prietoku krvi placentou je použitie liekov. Keď sa odhalia iba počiatočné príznaky porušení, je možné podstúpiť liečbu ambulantne. Ak je nedostatočnosť výraznejšia, potom je nutná hospitalizácia. Takáto potreba existuje aj pri extragenitálnej patológii u ženy. Používajú sa hlavne tieto lieky:
- Spazmolytiká (No-shpa, Eufillin).
- Tokolytiká (Ginipral, Partusisten).
- Cievne (Actovegin).
- Zlepšenie mikrocirkulácie (Trental).
- Antiagreganty (Kurantil).
- Antihypoxanty (Instenon).
- Vitamíny a stopové prvky (Magne B6, kyselina askorbová).
- metabolické (ATP).
- Hepatoprotektory (Essentiale, Hofitol).
Spravidla sa odporúča absolvovať dva liečebné cykly - ihneď po diagnóze a v období 32-34 týždňov. Potom sa rozhoduje o otázke pôrodu. To je dôležité najmä pri závažných poruchách krvného obehu. Ak sú porušenia stanovené v štádiu 1a alebo 1b, pôrod prebieha prirodzene.
Počas tehotenstva sa používajú iba osvedčené lieky, ktoré preukázali svoju bezpečnosť a účinnosť.
Prevádzka
Keď je placentárna insuficiencia závažná, je nevyhnutný núdzový pôrod. V prípade neúčinnosti konzervatívnych opatrení aj pri miernych porušeniach by sa malo rozhodnúť do 2 dní. Najčastejšie sa používa cisársky rez. Ak sa plánuje pred 32. týždňom tehotenstva, potom musíte vychádzať zo stavu plodu a jeho životaschopnosti.
Ak je potrebné konštatovať, že došlo k samovoľnému potratu, je potrebné vykonať kyretáž dutiny maternice alebo vákuovú extrakciu plodu. Pri zmrazenom tehotenstve závisí chirurgická intervencia od gestačného veku a stavu ženy.
Prevencia
Aby sa predišlo mnohým nepríjemným situáciám počas tehotenstva, vrátane placentárnej nedostatočnosti, je potrebné dodržiavať preventívne odporúčania. Týkajú sa najmä životného štýlu a zahŕňajú tieto zásady:
- Zdravá strava.
- Odmietnutie zlých návykov.
- Prechádzky vonku.
- Eliminácia stresových faktorov.
- Implementácia všetkých odporúčaní lekára.
- Včasná liečba sprievodných ochorení.
Ak sa počas tehotenstva staráte o svoje zdravie, môžete zabrániť porušeniu prietoku krvi v systéme matka-placenta-plod. A ak sa táto patológia zistí, je potrebné vykonať včasnú liečbu, ktorá zachráni dieťa.



