Materniteti, detyrat dhe struktura e tij. Struktura e maternitetit
Institucioni kryesor që ofron kujdesin obstetrik dhe gjinekologjik spitalor është materniteti. Detyrat e tij përfshijnë: ofrimin e kujdesit mjekësor të kualifikuar në spital për gratë gjatë shtatzënisë, lindjes, periudhës pas lindjes dhe sëmundjeve gjinekologjike, si dhe ofrimin e kujdesit mjekësor dhe kujdesit të kualifikuar për të sapolindurit gjatë qëndrimit të tyre në maternitet.
Menaxhimi i aktiviteteve të maternitetit kryhet nga kryemjeku, puna e personelit mjekësor të mesëm dhe të ri organizohet nga kryesori infermiere(mami). Një strukturë e përafërt organizative e një materniteti është paraqitur në Fig. 11.2.
Fig. 11.2. Struktura e përafërt organizative e një materniteti
Gratë shtatzëna (nëse ka indikacione mjekësore), gratë në lindje, si dhe gratë pas lindjes në periudhën e hershme pas lindjes (brenda 24 orëve pas lindjes) në rast të lindjes së fëmijës jashtë institucionit mjekësor i nënshtrohen shtrimit në spitalin e lindjes.
Me pranimin në maternitet, një grua në lindje ose një grua pas lindjes dërgohet në bllokun e pritjes dhe ekzaminimit, ku paraqesin pasaportën dhe kartën e shkëmbimit të maternitetit ose maternitetit të spitalit. Gratë shihen në bllokun e pritjes dhe ekzaminimit nga një mjek (gjatë ditës nga mjekët e departamentit, më pas nga mjekët kujdestarë) ose nga një mami, e cila thërret një mjek nëse është e nevojshme. Në bllokun e pritjes dhe inspektimit këshillohet që të ketë një dhomë filtri dhe dy dhoma inspektimi. Një dhomë ekzaminimi është e parashikuar për pranimin e grave në pavijonin e punës fiziologjike, tjetra në dhomën e vëzhgimit.
Si rezultat i mbledhjes së anamnezës, ekzaminimit dhe njohjes me dokumente në dhomën e filtrit, gratë ndahen në dy rryma: ato me shtatzëni normale, që dërgohen në maternitetin fiziologjik dhe ato që paraqesin rrezik epidemie për të tjerët. të cilët dërgohen në maternitetin vëzhgues.
Përveç kësaj, gratë dërgohen në departamentin e vëzhgimit nëse nuk ka kartë shkëmbimi, si dhe gratë pas lindjes në periudhën e hershme pas lindjes në rast të lindjes jashtë institucionit mjekësor.
Njësia qendrore e maternitetit është blloku i lindjes, i cili përfshin: pavijonet e paralindjes, sallën e lindjes, repartin e terapisë intensive, dhomën e fëmijëve, sallat e operacionit, objektet sanitare. Një grua kalon të gjithë fazën e parë të lindjes në repartin e paralindjes. Mamia ose mjeku kujdestar monitoron vazhdimisht gjendjen e gruas në lindje. Në fund të fazës së parë të lindjes, gruaja transferohet në dhomën e lindjes.
Nëse ka dy dhoma materniteti, lindjet kryhen në to në mënyrë alternative. Çdo dhomë lindjeje është e hapur për 1-2 ditë, pastaj pastrohet tërësisht. Nëse ka një dhomë lindjeje, lindjet kryhen në mënyrë alternative në shtretër të ndryshëm Rakhmanov. Mbahet dy herë në javë pranverë-pastrimi salla e lindjes. Një mami ndjek një lindje normale.
Në kurs normal periudha pas lindjes 2 orë pas lindjes, gruaja transferohet në një gjilpërë së bashku me fëmijën në repartin e paslindjes, i cili është pjesë e departamentit fiziologjik të punës dhe lindjes.
Gjatë mbushjes së pavijoneve pas lindjes, duhet të respektohet një ciklik i rreptë; Kur gratë në lindje ose të porsalindurit shfaqin shenjat e para të sëmundjes, ato transferohen në një maternitet vëzhgimi ose në një institucion tjetër të specializuar.
Në maternitetin vëzhgues vendosen: gratë e sëmura me fëmijë i shëndetshëm, femra të shëndetshme ato me fëmijë të sëmurë, si dhe gratë e sëmura me fëmijë të sëmurë.
Repartet për gratë shtatzëna dhe ato pas lindjes në maternitetin e vëzhgimit duhet të profilizohen sa herë që është e mundur. Është e papranueshme vendosja e grave shtatzëna dhe ato pas lindjes në të njëjtën dhomë.
Në pavijonet e të porsalindurve të maternitetit vëzhgues ka fëmijë: të lindur në këtë repart, të lindur jashtë maternitetit, të transferuar nga materniteti fiziologjik, të lindur me sëmundje të rënda. anomalitë kongjenitale, me manifestime infeksion intrauterin, me peshë trupore më pak se 1000 g Për fëmijët e sëmurë në maternitet ndahet një repart izolimi me 1-3 shtretër. Nëse tregohet, fëmijët mund të transferohen në departamentin neonatal të një spitali për fëmijë.
Në një maternitet modern, të paktën 70% e shtretërve në maternitetin fiziologjik duhet të ndahen për qëndrimin e përbashkët të nënës dhe fëmijës. Një qëndrim i tillë i përbashkët redukton ndjeshëm incidencën e sëmundjeve tek gratë pas lindjes dhe incidencën e sëmundjeve tek fëmijët e porsalindur. Karakteristika kryesore e këtyre materniteteve apo departamenteve obstetrike është pjesëmarrja aktive e nënës në kujdesin për të porsalindurin.
Qëndrimi së bashku mes nënës dhe fëmijës kufizon kontaktin e të porsalindurit me personelin mjekësor dhe zvogëlon mundësinë e infektimit të fëmijës. Me këtë regjim sigurohet ngjitja e hershme e të porsalindurit me gjoksin. të mësuarit aktiv aftësitë e nënave në kujdesin praktik të një të porsalinduri.
Qëndrimi i përbashkët i nënës dhe fëmijës në maternitet kërkon respektimin më të rreptë të regjimit sanitar dhe epidemiologjik.
Për të reduktuar vdekshmërinë perinatale, organizoni monitorim të vazhdueshëm të jetës funksione të rëndësishme të porsalindurit, zbatimi në kohë i korrigjimit dhe masat diagnostike Në institucionet e maternitetit po krijohen reparte speciale të kujdesit intensiv dhe reanimacionit neonatal. Krijimi i dhomave të tilla në maternitete me kapacitet 80 shtretër e më shumë për të sapolindurit është i detyrueshëm. Me një kapacitet më të ulët të maternitetit, organizohen poste të kujdesit intensiv.
Kriteret kryesore për daljen e një gruaje nga materniteti: gjendja e përgjithshme e kënaqshme, temperaturë normale, frekuenca e pulsit, presioni arterial, shteti gjëndrat e qumështit, involucioni i mitrës, rezultate normale laboratorike.
Në rast të përkeqësimit të sëmundjeve ekstragjenitale, gratë pas lindjes mund të transferohen në spitalin përkatës dhe nëse ndodhin komplikime në periudhën pas lindjes, ato mund të transferohen në maternitetin vëzhgues.
Në rastin e një ecurie të pakomplikuar të periudhës pas lindjes në një grua pas lindjes dhe periudhës së hershme neonatale në një të porsalindur, me një kordon kërthizor të rënë dhe në gjendje të mirë plagë e kërthizës, dinamika pozitive pesha trupore, nëna dhe fëmija mund të shkarkohen në ditën e 5-6 pas lindjes.
Shkarkimi kryhet përmes dhomave të veçanta të shkarkimit, të cilat duhet të jenë të ndara për gratë pas lindjes nga departamenti fiziologjik dhe vëzhgues. Dhomat e shkarkimit duhet të kenë dy dyer: nga reparti i paslindjes dhe nga zona e vizitorëve. Dhomat e pritjes nuk duhet të përdoren për shkarkimin e grave pas lindjes.
Në ditën kur fëmija del nga spitali motra e madhe Departamenti i të porsalindurve raporton me telefon në klinikën e fëmijëve në vendin e banimit informacionin bazë për fëmijën e liruar.
Repartet e patologjisë së shtatzënisë organizohen në maternitete të mëdha me kapacitet 100 shtretër e më shumë. Në departamentin e patologjisë së shtatzënisë shtrohen: gratë me sëmundje ekstragjenitale, komplikime të shtatzënisë (preeklampsi, kërcënim për abort, etj.), pozicioni i gabuar fetusi me histori obstetrike të rënduar. Në departament janë të punësuar: mjekë obstetër-gjinekologë, terapistë në maternitet, mami dhe personel tjetër mjekësor.
Paraqitja e departamentit të patologjisë së shtatzënisë duhet të sigurojë izolimin e tij të plotë nga departamentet e tjera, mundësinë e transportimit të grave shtatzëna në departamentet fiziologjike dhe vëzhguese (duke anashkaluar departamentet e tjera), si dhe një dalje për gratë shtatzëna nga departamenti në rrugë. Struktura e departamentit duhet të përfshijë: një zyrë diagnostifikimi funksional me pajisje moderne (kryesisht kardiologjike), sallë ekzaminimi, sallë të vogël operacioni, dhomë për përgatitje fizike dhe psikoprofilaktike për lindje, veranda të mbuluara apo salla për ecjen e grave shtatzëna.
Gratë mund të transferohen nga departamenti i patologjisë së shtatzënisë për shkak të përmirësimit të gjendjes së tyre nën mbikëqyrjen e klinikës antenatale, si dhe për dërgim në departamentin fiziologjik ose vëzhgues. Gratë duhet të transferohen në një nga këto departamente përmes një blloku pritjeje dhe ekzaminimi, ku u jepet trajtim i plotë sanitar.
Repartet gjinekologjike të materniteteve vijnë në tre profile:
1) për shtrimin në spital të pacientëve që kanë nevojë për trajtim kirurgjik;
2) për pacientët që kanë nevojë për trajtim konservativ;
3) për të ndërprerë shtatzëninë (abortin).
Struktura e departamentit duhet të përfshijë: bllokun e tij të pritjes dhe ekzaminimit, dhomën e zhveshjes, dhomën e manipulimit, sallat e vogla dhe të mëdha të operacionit, sallën e fizioterapisë, repartin e terapisë intensive, dhomën e daljes. Për më tepër, për diagnostikimin dhe trajtimin e pacientëve gjinekologjikë përdoren edhe njësi të tjera diagnostikuese dhe mjekuese të maternitetit: laboratori, dhoma e diagnostikimit funksional, dhoma e radiografisë etj.
Në përgjithësi, puna e departamentit të gjinekologjisë është në shumë mënyra e ngjashme me aktivitetet e një departamenti të rregullt të një spitali multidisiplinar.
NË vitet e fundit Ata po përpiqen të heqin departamentet e ndërprerjes artificiale të shtatzënisë nga spitalet obstetrike, duke i organizuar në strukturën e reparteve gjinekologjike mbi bazën e spitaleve multidisiplinare apo spitaleve ditore.
O.P. Shchepin, V.A. Mjek
Spitalet për shërbime obstetrike përfaqësohen nga departamente obstetrike dhe gjinekologjike dhe maternitete ose maternitete në strukturën e TMO-ve rajonale, materniteteve të qytetit, rajoneve obstetrike dhe gjinekologjike dhe departamenteve të spitaleve multidisiplinare, institucioneve klinike obstetrike, të cilat janë bazat e departamenteve të obstetrikës dhe gjinekologjisë, institutet kërkimore për shëndetin e nënës dhe fëmijës.
Të gjitha lindjet duhet të kryhen në maternitet nga një mjek obstetër-gjinekolog së bashku me një anesteziolog-reanimator dhe neonatolog. Në prani të patologjisë ekstragjenitale, është e nevojshme pjesëmarrja e një terapisti dhe mjekëve të specialiteteve të tjera (siç tregohet).
Në maternitetet e objekteve të kujdesit shëndetësor të nivelit të parë lindin shtatzëna të përsëritura (deri në 3 lindje përfshirë) dhe primigravide pa komplikime obstetrike dhe patologji ekstragjenitale. Gratë e mbetura duhet të dorëzohen në institucionet e kujdesit shëndetësor të niveleve II-III.
Materniteti- një organizatë trajtimi dhe parandalimi që ofron kujdes obstetrik dhe gjinekologjik për gratë gjatë shtatzënisë, lindjes dhe periudhës pas lindjes dhe kujdes mjekësor për fëmijët e porsalindur.
Struktura e maternitetit: pesë degë të kërkuara:
Blloku i pritjes dhe aksesit (reparti i pritjes).
Reparti i parë (fiziologjik) obstetrik - 50-55% e numrit të përgjithshëm të shtretërve obstetrik.
Reparti i 2-të (vëzhgimi dhe izolimi) obstetrikë (pavijonet) - 20-25% e numrit të përgjithshëm të shtretërve obstetrik.
Reparti i patologjisë së shtatzënisë (reparti) – 25-30% e numrit të përgjithshëm të shtretërve obstetrik.
Reparti (pavijonet) për të porsalindurit si pjesë e repartit 1 dhe 2 obstetrik.
Përveç kësaj, materniteti duhet të ketë:
laboratori,
dhomë me rreze x,
dhoma e ultrazërit,
salla e fizioterapisë,
dhoma e shkarkimit,
shërbimi ekonomik.
Nëse në maternitet ka një departament gjinekologjik, atij i ndahet afërsisht 25-30% e numrit të përgjithshëm të shtretërve. Duhet të jetë i izoluar dhe të ketë departamentin e vet të urgjencës. Sipas standardeve, 60% ndahen për shtretërit obstetrik, dhe 40% për shtretërit gjinekologjik të kapacitetit total të shtratit të organizatave obstetrike. Në departamentin gjinekologjik ekzistojnë tre lloje shtretërish: për trajtimin konservativ të pacientëve, trajtim kirurgjik dhe ndërprerje artificiale të shtatzënisë.
Organizimi i punës së maternitetit (MD).
1. Paraqitja e RD duhet të sigurojë izolim të plotë të grave të shtruara për lindje në departamente të ndryshme, me respektim të rreptë të standardeve sanitare dhe higjienike. Blloku i pritjes dhe aksesit është i pajisur me dhoma të veçanta ekzaminimi për çdo departament obstetrik. Rrugët e grave shtatzëna për në këto departamente nuk duhet të kryqëzohen. Çdo dhomë ekzaminimi kishte një dhomë të veçantë për trajtimin sanitar të grave të ardhura, të pajisur me tualet dhe dushe. Në holl, një grua shtatzënë ose shtatzënë heq rrobat e jashtme dhe shkon në dhomën e filtrit. Në filtër, mjeku ose mamia vendos se në cilin departament të dërgojë gruan. Pas kësaj, regjistrimi kryhet në Regjistri për pritjen e grave shtatzëna dhe grave në lindje (formulari nr. 002/u). Plotësohet pjesa e pasaportës historia e lindjes (formulari nr. 096/u), prodhuar ekzaminim i përgjithshëm femrat: peshimi, matja e gjatësisë, perimetri i barkut, lartësia e mitrës mbi mitër, përcaktimi i pozicionit dhe paraqitjes së fetusit, dëgjimi i rrahjeve të zemrës së fetusit, përcaktimi i grupit të gjakut dhe faktorit Rh. Pas dezinfektimit, gruaja merr një pako me liri steril dhe dërgohet në departamentin përkatës të maternitetit.
2. Në çdo departament obstetrikë janë të alokuara elementet strukturore të mëposhtme:
1) blloku i lindjes - përfshin një njësi prenatale (10-12% e numrit të shtretërve në departament); dhoma e lindjes (dhoma e lindjes); salla operative të mëdha dhe të vogla; reparti i kujdesit intensiv për të sapolindurit.
çfarë lloj konsultimi forma moderne dhe metodat e kontracepsionit)2) pavijonet pas lindjes;
3) reparte (repart) për të sapolindurit.
Dhomat e operacionit duhet të jenë të pajisura me gjithçka të nevojshme për trajtimin e rupturave perineale, ndarjen manuale të placentës, prerjen cezariane dhe amputimin e mitrës.
Tualeti i parë i të porsalindurit, trajtimi i syve dhe matja e gjatësisë dhe peshës së foshnjës kryhen nga një mami në dhomën e lindjes. 2-2.5 orë pas lindje normale gruaja transferohet në repartin e paslindjes (reparti), i porsalinduri transferohet në repartin e neonataleve. Përveç kësaj, maternitetet kanë edhe reparte për nënat dhe fëmijët së bashku.
Numri i shtretërve të fëmijëve në repartin (pavijonet) neonatale duhet të korrespondojë me numrin e shtretërve të nënës në repartin e paslindjes. Nga këto, 10-12% ndahet për fëmijët e lindur para kohe dhe të dobësuar.
3. Çdo ditë, të dhënat e vëzhgimit të fëmijës futen nga mjeku “Historia e zhvillimit të një të porsalinduri” (formulari nr. 097/u). Vetëm fëmijët e shëndetshëm lëshohen në shtëpi. Klinika territoriale e fëmijëve duhet të njoftohet me telefon për ditën e daljes së fëmijës në shtëpi. Fëmijët shumë të parakohshëm dhe të sëmurë transferohen në departamente të specializuara për fëmijë.
4. Për të ulur vdekshmërinë amtare dhe perinatale dhe për të përmirësuar cilësinë e kujdesit për gratë shtatzëna, qendrat rajonale dhe qytetet e mëdha po organizohen. departamente të specializuara për gratë shtatzëna me patologji kardiovaskulare, diabet, sëmundje septike pas lindjes etj.
5. Respektimi i rregullave sanitare dhe higjienike ka një rëndësi të madhe në aktivitetet normale të spitaleve obstetrike për parandalimin e sëmundjeve purulente-septike të grave shtatzëna, të grave në lindje, të grave pas lindjes dhe të të porsalindurve. Në spitalet obstetrike duhet të plotësohen rreptësisht kërkesat e mëposhtme:
Përzgjedhja e rreptë dhe izolimi në kohë i grave të sëmura nga ato të shëndosha me rastin e pranimit dhe gjatë qëndrimit të tyre në maternitet (repart);
Mbushja e detyrueshme ciklike e pavijoneve të fëmijëve dhe maternitetit;
Pajtueshmëria me të gjitha kërkesat sanitare, rutinë të rregullt dhe të paktën një herë në vit trajtim sanitar parandalues (dezinfektim i plotë) i të gjithë maternitetit (repartit);
Organizimi i duhur i kujdesit për gratë pas lindjes dhe të porsalindurit; » sigurim i mjaftueshëm i departamenteve me liri;
Pajtueshmëria nga personeli mjekësor me rregullat e higjienës personale dhe monitorimi i rregullt mjekësor i shëndetit të personelit.
6. Ecuria dhe rezultati i punës duhet të regjistrohet në Historitë e lindjes dhe ne Regjistri i lindjes në spital, ndërhyrjet kirurgjikale – në hyrje ditar nderhyrjet kirurgjikale në spital.
Analiza e kujdesit për lindjen e fëmijëve përfshin vlerësimin e ofrimit të kujdesit obstetrik, anesteziologjik, terapeutik, hematologjik dhe mjekësor nga specialistë të tjerë. Në rast të situatave urgjente obstetrike që kërkojnë ndihmë këshillimore, është e nevojshme të organizohen konsultime në kohën e duhur dhe të thirren specialistët e ambulancës ajrore (rajonale, republikane).
Treguesit e performancës së maternitetit:
1. Frekuenca e komplikimeve gjatë lindjes ose sëmundjeve pas lindjes për 100 shtatzëni të përfunduara:
Vëmendje e veçantë duhet t'i kushtohet rasteve të gjakderdhjeve masive, këputjeve të qafës së mitrës, perineumit, fistulave gjenitourinar dhe intestinale-vaginale, si dhe sëmundjeve septike. Frekuenca e ndërhyrjeve kirurgjikale gjatë lindjes llogaritet në mënyrë të ngjashme ( C-seksioni, përdorimi i pincës obstetrike), frekuenca e lindjeve të parakohshme dhe të vonuara.
2. Lindja patologjike:
a) frekuenca e placentës previa (pozicioni jo i duhur i fetusit):
3. Sëmundja pas lindjes:
a) shpeshtësia e komplikimeve në periudhën pas lindjes:
b) shpeshtësia e komplikimeve purulente-septike tek gratë pas lindjes:
4. Morbiditeti tek të porsalindurit (term, parakohshëm):
5. Shkalla e vdekshmërisë:
a) shkalla e vdekshmërisë së grave shtatzëna, grave në lindje dhe grave pas lindjes (sipas të dhënave nga një maternitet i caktuar):
b) shkalla e vdekshmërisë amtare - e llogaritur për territorin administrativ sipas metodologjisë së propozuar nga OBSH (1989):
c) lindja e vdekur:
Ky tregues në disa raste llogaritet si përqindje.
d) shkalla e vdekshmërisë neonatale:
e) shkalla e vdekshmërisë së hershme neonatale:
f) shkalla e vdekshmërisë së vonë neonatale:
g) shkalla e vdekshmërisë postneonatale:
h) shkalla e vdekshmërisë perinatale:
Qëllimet kryesore:
· trajtim sanitar;
· rendering kujdesi emergjent;
· Ofrimi i kujdesit të specializuar për gratë gjatë shtatzënisë, lindjes dhe periudhës pas lindjes;
· Sigurimi i vëzhgimit, kujdesit dhe asistencës së kualifikuar për të sapolindurit gjatë qëndrimit të tyre në maternitet;
· Analiza e shkaqeve të komplikimeve obstetrike dhe ekstragjenitale tek gratë shtatzëna dhe gratë me sëmundje gjinekologjike;
· Zhvillimi dhe zbatimi i masave shëndetësore që synojnë reduktimin dhe eliminimin e sëmundjeve më të shpeshta gjinekologjike;
· Trajnim i avancuar i personelit mjekësor, infermieror dhe të ri mjekësor.
Aktualisht ofrohet shtatë kategori të materniteteve, në varësi të numrit të shtretërve në to (20, 40, 60, 80, 100, 120, 150), por në qytetet e mëdha ka maternitete me dizajne standarde me 230 shtretër.
Kujdesi mjekësor për gratë dhe fëmijët duhet të ofrohet në faza:
1) - përgatitja e nënës së ardhshme për mëmësinë.
2) - një grup masash për mbrojtjen antenatale të fetusit, të kryera nga institucione të specializuara obstetrike dhe gjinekologjike dhe sanatoriume për gratë shtatzëna.
3) - Mbrojtja e fetusit brenda lindjes - menaxhimi racional i lindjes së fëmijëve dhe masa të tjera në departamentet obstetrike të materniteteve dhe departamenteve obstetrike të spitaleve.
4) - kujdes mjekësor për të sapolindurit në departamentet neonatale të materniteteve dhe spitaleve të fëmijëve.
5) - mbrojtja e shëndetit të fëmijëve parashkollorë, zbatimi i masave parandaluese.
6) - mbrojtja e shëndetit të fëmijëve të moshës shkollore.
Klinika antenatale është një institucion mjekësor dhe parandalues i tipit dispenserial dhe një nga objektet kryesore të kujdesit shëndetësor për ofrimin e kujdesit obstetrik dhe gjinekologjik për popullatën. Në Ukrainë ka vetëm 464 klinika antenatale.
Qëllimet kryesore:
1) ofrimi i kujdesit terapeutik dhe parandalues për gratë gjatë shtatzënisë dhe pas lindjes.
pas lindjes.
2) Reduktimi i vdekshmërisë amtare dhe perinatale.
3) Reduktimi i shkallës së abortit.
4) Rendering kujdes mjekësor për sëmundjet gjinekologjike
5) Përgatitja e grave shtatzëna për lindje
6) Organizimi për të luftuar abortin
7) Ofrimi i ndihmës sociale dhe juridike për gratë.
Konsultimi i grave e kryen punën e tij mbi parimin territorial-zonal.
STRUKTURA E KONSULTIMIT TË GRAVE 
SHTETET. Një departament i obstetrikës dhe gjinekologjisë përfshin 3300 gra të të gjitha moshave mbi 15 vjeç. Një mjek obstetër-gjinekolog dhe një mami punojnë në një qendër obstetrike, e cila u shërben deri në 4000 pacienteve shtatzëna dhe gjinekologjike në vit. Mjeku i përgjithshëm: 1 normë për 60 mijë. popullata femërore. Stomatologu: 1 normë për 100 mijë popullatë të rritur femra.
Llojet e kujdesit të specializuar obstetrik dhe gjinekologjik në mjediset ambulatore: gjinekologji fëmijërinë; 
Steriliteti:
Endokrinologjia gjinekologjike;
Konsultimi gjenetik mjekësor:
Patologjia e menopauzës;
Onkogjinekologjia:
Aborti spontan.
Rrethi parim i lejon mjekut obstetër-gjinekolog të mbajë komunikim të vazhdueshëm me terapistin lokal, terapistin e klinikës antenatale dhe specialistë të tjerë. Kjo kontribuon në identifikimin në kohë të grave shtatzëna, zgjidhjen e çështjeve në lidhje me mundësinë e mbajtjes së shtatzënisë tek gratë që vuajnë nga sëmundjet ekstragjenitale, ekzaminimin e tyre, si dhe vëzhgimin e përbashkët shpërndarës.
Në ndërmarrjet industriale Një mjek obstetër-gjinekolog punon sipas parimit të workshop-it të vendosur për të gjithë mjekët, duke shërbyer nga 1500 deri në 2000 gra. Mjeku dhe mamia duhet të kenë një listë të saktë të grave mbi 15 vjeç që jetojnë dhe punojnë në spitalin e tyre.
Sistemi më i përshtatshëm Puna e mjekëve obstetër-gjinekologë është një sistem rotacioni, në të cilin mjeku i klinikës antenatale punon 3-4 muaj çdo 1,5-2 vjet. në spital. Gjithashtu, mjekët e klinikës antenatale janë në shërbim në repartin e spitalit të maternitetit të bashkuar 2 herë në muaj. Në mënyrë tipike, një mjek obstetër-gjinekolog organizon punën e tij duke alternuar takimet në orët e mëngjesit dhe të mbrëmjes.
Organizimi i asistencës për gratë shtatzëna: Kur një grua shtatzënë vjen për herë të parë në klinikën antenatale, ajo është etiketuar kartë individuale për gratë shtatzëna dhe pas lindjes(formulari i kontabilitetit S Nr. 111/U), ku futen të dhënat e pasaportës, të dhënat nga historia mjekësore e mbledhur dhe të dhënat nga ekzaminimi i përgjithshëm i gruas. Në një shtatzëni normale, një grua merr një konsultë një herë në muaj në gjysmën e parë të shtatzënisë, 2 herë në të dytën dhe pas 32 javësh. 3-4 herë në muaj.
Mesatarisht, një grua shtatzënë duhet të marrë një konsultë 15-16 herë. Kështu, mbrojtja antenatale e fetusit (38,694) është një nga më të mirat detyra të rëndësishme në aktivitetet e klinikave antenatale.
Ekzaminimi laboratorik gratë shtatzëna:
1) Testi i gjakut 3-4 herë gjatë gjithë periudhës së shtatzënisë; grupi i gjakut.
2) Analiza e urinës në çdo vizitë në klinikën antenatale.
3) Reagimi Wasserman ndaj gjakut Rh - dy herë.
4) Ekzaminimi me ultratinguj: Ekografia - dy herë në javën 16-18 të shtatzënisë dhe në javën 22-24 të shtatzënisë.
Në klinikën antenatale formohet e ashtuquajtura “shkolla e nënave” (nga java e 16-të e shtatzënisë), dhe duke filluar nga java 34-35. Gjatë shtatzënisë, me gratë shtatzëna zhvillohen klasa për përgatitjen psikologjike për lindjen e fëmijës.
Për të siguruar vazhdimësinë e monitorimit të një gruaje shtatzënë në klinikën antenatale dhe maternitetin, çdo gruaje shtatzënë i lëshohet një “Kartë këmbimi në spitalin e maternitetit. \/ gjini. repartet e spitalit” (llogaria nr. 113/u).
Gruaja shtatzënë ia jep këtë kartë mjekut pas pranimit në maternitet. Gjatë konsultës vëmendje e veçantë duhet t'i kushtohet grave shtatzëna me të ashtuquajturën patologji. grup rreziku, i cili përcakton rrezikun e rritur të vdekshmërisë perinatale të të porsalindurve; 2/3 e fëmijëve që kanë vdekur në periudha perinatale- nga grupi i rrezikut. Këtu, monitorimi intensiv duhet të bëhet gjatë shtatzënisë dhe në javën e 36-të është e nevojshme të vendoset për kohën e lindjes.
Një pikë e rëndësishme në menaxhimin e një gruaje shtatzënë është përcaktimi në kohë pushimi para lindjes. Gabimet në çështje përbëjnë mesatarisht 11.7% të numrit të grave që kanë marrë leje para lindjes: 6.1% më herët se periudha e përcaktuar dhe 5.6% pas periudhës së përcaktuar. Vizitat e vonuara nga gratë shtatzëna në klinikën antenatale nuk e lejojnë mjekun të identifikojë patologjitë e mundshme gjatë shtatzënisë dhe të përcaktojë saktë periudhën e pushimit para lindjes.
Për qëllim të ekzaminimit Kushtet e jetesës gratë shtatzëna ofrohet patronazhi i grave shtatzëna. Patronazhi i parë kryhet pas 2 njësive. pasi klinika antenatale regjistroi një grua shtatzënë. Në periudhën pas lindjes, gratë kërkojnë mbikëqyrje të detyrueshme mjekësore. Një grua duhet të vizitojë një obstetër-gjinekolog jo më vonë se 2-3 javë. pas lindjes, përsëri në kurs normal periudha pas lindjes pas 4-5 javësh. ato. para fundit pushimi i lehonisë. Gratë pas lindjes që nuk kanë vizituar një mjek pas lindjes i nënshtrohen patronazhit të shtëpisë. Konsulencë gjenetike mjekësore sipas indikacioneve (lindja e fëmijëve me anomali kongjenitale, të lindur të vdekur etj.)
Ekzaminimet e grave shtatzëna kryhen nga mjekët:
1. mjek obstetër-gjinekolog;
2. otolaringolog,
3. terapisti: ekzaminimi i grave shtatzëna 2 herë gjatë shtatzënisë;
4. Ekzaminimi i dentistit dhe specialistëve të tjerë sipas indikacioneve.
AKTIVITETET E KONSULTIMIT TË GRAVE
Treguesit kryesorë të cilësisë së klinikës antenatale:
1) Gjysma e mbulimit të grave shtatzëna me vëzhgim mjekësor:
Numri i grave shtatzëna nën
vëzhgimi në një vit të caktuar X100
Numri i të gjitha grave shtatzëna që kanë lindur në "
viti i dhënë.
2) Regjistrimi në kohë i grave shtatzëna në klinikën antenatale.
Regjistrimi i hershëm i grave shtatzëna në klinikën antenatale:
deri në 12 javë. shtatzënisë ___________________ XI00
Numri i përgjithshëm i grave shtatzëna të pranuara
nën mbikëqyrjen e konsultimeve në vitin raportues.
3) Pranimi i vonuar i grave shtatzëna në klinikën antenatale:
Numri i grave shtatzëna të shtruara nën mbikëqyrjen e klinikës antenatale me
mbi 28 javë _________________________________ XI00
numri i përgjithshëm i grave shtatzëna të pranuara për vëzhgim dhe konsultim në vitin raportues.
4) Plotësia e ekzaminimit të grave shtatzëna:
Mbulimi i grave shtatzëna të ekzaminuara
për përkatësinë Rh _____________________ X100
Numri i grave shtatzëna që përfunduan shtatzëninë e tyre në vitin raportues (lindje + aborte)
Frekuenca e vizitave konsultative prenatale (pas lindjes) nga gratë që kanë lindur
në vitin raportues ___________________________________ X100
Numri i grave që kanë lindur në mesin e të pranuarve
nën mbikëqyrjen e klinikës antenatale në vitin raportues
5) Rezultatet e shtatzënisë përcaktohen nga raporti ndërmjet lindjes dhe abortit
Numri i grave që kanë përfunduar shtatzëninë
lindja e fëmijës (afat dhe e parakohshme) XI00
Numri i përgjithshëm i grave që kanë përfunduar shtatzëninë (lindjen e fëmijës + abortin)
6) Numri i grave që kanë përfunduar shtatzëninë
Lindja e parakohshme ___________________ XI00
Numri i grave që përfunduan shtatzëninë me lindje (term dhe të parakohshme)
7) Frekuenca e gabimeve në përcaktimin e afatit
Numri i grave shtatzëna që kanë lindur është përcaktuar më parë periudhë fikse për 15 ditë ose më shumë X100 Numri i grave që kanë lindur dhe kanë marrë leje para lindjes
Numri i grave shtatzëna që kanë lindur më vonë
Data e duhur për 15 ditë ose më shumë XI00
Numri i grave që kanë lindur dhe kanë lindur
pushimi para lindjes. Të dhënat mjekësore. Ditari për regjistrimin e ndihmës për gratë pas lindjes në shtëpi f.Zh)32\
Materniteti, ose materniteti i spitalit
Tek detyrat punonjësit e saj përfshijnë:
· ekzaminimi i grave shtatzëna, grave në lindje dhe pacientëve gjinekologjikë;
· trajtim sanitar;
· identifikimi në kohë i grave shtatzëna me sëmundje të dyshuar infektive dhe shtrimi në spital pasues në departamentin e vëzhgimit;
· shpërndarja e grave shtatzëna në departamentet përkatëse;
· ofrimin e ndihmës emergjente;
· mbështetje për informacion dhe referencë.
STRUKTURA E MATERINETIT



Karakteristikat e punës shefat e departamenteve obstetrike (gjinekologjike) dhe të porsalindurve duhet të mbajnë lidhje me klinikën antenatale, klinikën e grave dhe objektet e tjera të kujdesit shëndetësor për të zgjidhur çështjet e vazhdimësisë së shërbimeve për gratë dhe fëmijët, duke përgatitur të parën për shtrimin në spital dhe të tjerët për transferim nën mbikëqyrjen e një klinike për fëmijë, si dhe organizimin e tyre. mbrojtjes sociale dhe ligjore.
Mjek obstetër-gjinekolog departamenti përkatës i spitalit siguron drejtpërdrejt pranimin e grave shtatzëna dhe pacientëve, kryen ekzaminime, bën takime dhe plotëson dokumentacionin.
Gjatë kohës që gruaja shtatzënë ndodhet në repartin e paralindjes, mjeku monitoron shëndetin e saj dhe gjendjen e fetusit dhe lind foshnjën. Një mami mund të ofrojë kujdes për lindjet pa komplikime.
Mjeku i departamentit gjinekologjik ekzaminon dhe trajton pacientët, monitoron zbatimin e recetave.
Mami e departamentit obstetrikë përgatit gratë për ekzaminim nga mjeku, e ndihmon atë në kryerjen e manipulimeve dhe ndërhyrjeve kirurgjikale, kryen manipulime individuale, ndihmon në lindjen e pakomplikuar dhe kryen trajtimin parësor të të porsalindurve, analiza të thjeshta laboratorike. Në rast të një rrjedhe patologjike të lindjes dhe periudhës pas lindjes, ajo thërret urgjentisht një mjek.
Mjeku dhe mamia kujdesen për zbatimin metoda moderne laktacioni.
Pediatër i departamentit ( reparti) i të porsalindurve kryen masa terapeutike dhe parandaluese për sigurimin e tyre fizik, zhvillimi neuropsikik, kujdesi, ekzaminimi, ushqyerja.
Infermierja monitoron të porsalindurit dhe i trajton ata në përputhje me rekomandimet e mjekut, i ndihmon ata në kryerjen e manipulimeve, monitoron korrektësinë e ushqyerjes së nënës dhe gjithashtu ofron të përziera, ushqyerja artificiale atyre të porsalindurve që e kërkojnë atë.
NË zonat rurale Kujdesi obstetrik dhe gjinekologjik kryhet në faza:
1) Faza: në FAP, ambulanca mjekësore rurale, ambulanca mjekësore të lëvizshme;
2) Stadi: në klinikat antenatale të Spitalit të Qarkut Qendror dhe spitalet e rretheve;
3) Stadi: në klinikat bazë antenatale të spitaleve rajonale.
Reparti gjinekologjik. 40% e kapacitetit total të shtratit të maternitetit,
Spitali ka një “regjistër për pranimin e grave shtatzëna, grave në lindje dhe pas lindjes” (formulari i regjistrimit nr. 002/u) dhe një histori lindjeje (formulari i regjistrimit Zh) 96/u); regjistri i të porsalindurve (formulari nr. 152\u); regjistri i rasteve të vdekjes perinatale (formulari nr. 153\u); grafiku i zhvillimit të një të porsalinduri (formulari nr. 097\u).
Sipas situatës aktuale, shtretërit obstetrik përbëjnë 60% dhe shtretërit gjinekologjik - 40% të kapacitetit total të shtratit të institucioneve obstetrike.
Planifikimi i ambienteve të maternitetit duhet të sigurojë izolim të plotë të grave të shëndetshme të shtruara për lindje, d.m.th. Reparti i parë dhe i dytë obstetrik-gjinekologjik duhet të jenë të hapura.
Çdo departament obstetrik ka ndarjet strukturore të mëposhtme:
Blloku gjenerik,
Repartet pas lindjes dhe repartet për të sapolindurit Blloku i lindjes përfshin:
1) Prenatale (10-12% e numrit total të shtretërve në departament).
2) Materniteti (b - 7% e shtretërve).
3) Reparte ose dhomë për të sapolindurit.
4) Objekt izolimi për gratë e sëmura rëndë.
5) Salla të mëdha dhe të vogla operacioni.
Lindjet pa komplikime me paraqitje cefalike kryhen nga mami, të gjitha lindjet e tjera duhet të kryhen nga mjeku.
Tuageti i parë i një të porsalinduri kryhet direkt në lindje.
Pas 2-2,5 orësh, gruaja pas lindjes transferohet në repartin e paslindjes, e porsalindura transferohet në repartin e të porsalindurve. Shtretërit e nënës dhe fëmijës kanë të njëjtin numër.
Në repartin e patologjisë së shtatzënisë shtrohen gratë shtatzëna me sëmundje ekstragjenitale, komplikime shtatzënie etj. Këtu është e dëshirueshme që të ketë reparte të vogla dhe të shpërndahen gratë shtatzëna sipas profilit të patologjisë.
Departamenti i të porsalindurve. Numri i shtretërve duhet të korrespondojë me shtretërit në departamentin obstetrikë. Në këtë departament, më shumë se në çdo tjetër, duhet të respektohet një regjim sanitar dhe higjienik. Reparti duhet të ketë reparte boksi për foshnjat e lindura para kohe. Çdo ditë, të dhënat e vëzhgimit për fëmijën futen në historikun e zhvillimit të fëmijës (formulari nr. 112/u)
Pacient i specializuar kujdesit shëndetësor:
Kujdesi obstetrik dhe gjinekologjik: zhvillimi i tij në vitet e fundit ka përmirësuar ndjeshëm treguesit dhe nivelin e kujdesit mjekësor në Ukrainë. Në shumë qytete, 20-30% e totalit të shtretërve spitalorë janë shtretër të specializuar. Vitet e fundit janë krijuar edhe departamente të specializuara për gratë me aftësi të kufizuara. patologji ekstragjenitale dhe për gratë me lloje të caktuara të komplikimeve obstetrike.
Vitet e fundit, fusha e kërkimit shkencor të nevojshëm për kujdesin praktik shëndetësor është zgjeruar: kjo përfshin trajtimin e infertilitetit, po krijohen qendra për mbrojtjen e amësisë dhe fëmijërisë, të pajisura me pajisje të sofistikuara vendase dhe të huaja për diagnostikim (për të përcaktuar seksin e fetusi) dhe trajtimi, marrëdhëniet imunologjike midis organeve të nënës dhe fetusit dhe kontracepsioni janë duke u zhvilluar; por këto janë përpjekjet e mjekëve obstetër-gjinekologë, neonatologë, gjenetistë, imunologë, morfologë, embriologë dhe specialistë të tjerë.
Veprimtaritë e maternitetit (reparti i obstetrikës dhe gjinekologjisë).
Numri i grave shtatzëna që kanë vdekur që nga fillimi i shtatzënisë
(shtatzëni ektopike, abortet), gratë në lindje dhe pas lindjes
brenda 42 ditëve pas ndërprerjes së shtatzënisë× 100000
Numri i fëmijëve të lindur gjallë në një periudhë të caktuar
Periudha (viti, tremujori, muaji)
ditë pas ndërprerjes së shtatzënisë X 100 000
numri i fëmijëve të lindur gjallë për një periudhë të caktuar (vit, tremujor, muaj)
2) Vdekshmëria perinatale (lindjet e vdekura + vdekshmëria e hershme neonatale)
Numri i lindjeve të vdekura + numri i fëmijëve
vdiq në 6 ditët e para X 1000
Numri i të gjithë fëmijëve të lindur të gjallë dhe të vdekur
3) Shkalla e lindjes së vdekur:
Numri i fëmijëve të lindur të vdekur X 1000
Numri i përgjithshëm i lindjeve (të gjalla dhe të vdekura)
4) Frekuenca e përdorimit të lehtësimit të dhimbjes gjatë lindjes: Numri i lindjeve me përdorimin e preparatit psikoprofilaktik dhe lehtësimin e dhimbjeve me ilaçe X 100 numri i përgjithshëm lindjet e pranuara
4) Frekuenca e komplikimeve dhe sëmundjeve pas lindjes tek gratë pas lindjes,
5) Frekuenca dhe vlefshmëria e përdorimit të operacioneve obstetrike dhe përfitimeve.
7) Sëmundshmëria e të porsalindurve.
8) Zbatimi mesatar vjetor i shtratit Numri i ditëve të shtratit
, Ditët e kaluara shtatzënë, gratë në lindje dhe gratë pas lindjes në spital
numri mesatar vjetor i shtretërve të vendosur aktualisht
9) Qarkullimi (funksioni i shtratit):
Numri i grave që kaluan nëpër departament
Numri mesatar vjetor i shtretërve
10) Kohëzgjatja mesatare qëndrimi i pacientit në shtrat:
Numri i ditëve të shtratit të shpenzuara nga gratë shtatzëna, gratë në lindje dhe gratë pas lindjes
Numri i nisjeve (të shkarkuar dhe të vdekur)
Z. Punë e pavarur në klasë e nxënësve.
Materniteti- trajtim i pavarur institucioni parandalues rrethi komunal të ofrojë kujdes shëndetësor parësor kujdes obstetrik dhe gjinekologjik për gratë gjatë shtatzënisë, lindjes dhe periudhës pas lindjes, kujdes mjekësor për fëmijët e porsalindur dhe gratë me sëmundje të sistemit riprodhues. Në varësi të numrit të shtretërve, maternitetet ndahen në 7 kategori.
Detyrat kryesore të maternitetit:
§ Ofrimi i kujdesit obstetrik-gjinekologjik stacionar shumë të kualifikuar për gratë gjatë shtatzënisë, lindjes, periudhës pas lindjes, kujdesit mjekësor për fëmijët e porsalindur, si dhe gratë me sëmundje të sistemit riprodhues;
§ Parandalimi, diagnostikimi dhe trajtimi i sëmundjeve të sistemit riprodhues;
§ Ofrimi i ndihmës mjekësore në lidhje me ndërprerje artificiale shtatzënia;
§ Puna e edukimit sanitar: Me trajnime sanitare dhe higjienike të grave për ushqyerjen me gji, parandalimin e sëmundjeve të sistemit riprodhues, abortin dhe infeksionet seksualisht të transmetueshme;
§ Vendosja e indikacioneve mjekësore dhe referimi i grave dhe fëmijëve të porsalindur në institucionet e kujdesit shëndetësor për t'u ofruar kujdes mjekësor të specializuar dhe të teknologjisë së lartë;
§ Ekzaminimi cilësor i paaftësisë së përkohshme, lëshimi i certifikatave të paaftësisë për punë për gratë për shtatzëni dhe lindje, certifikatat e lindjes V në mënyrën e përcaktuar, referimi me kohë i grave me shenja të paaftësisë së përhershme për ekzaminim mjekësor dhe social në mënyrën e përcaktuar;
§ Parandalimi i infeksioneve spitalore: organizimi dhe sigurimi i një regjimi sanitaro-higjienik dhe antiepidemik me qëllim parandalimin dhe reduktimin e incidencës së infeksioneve spitalore të grave, të porsalindurve dhe personelit;
§ Krijimi i një regjimi mjekësor dhe mbrojtës;
§ Zbatimi i masave rehabilituese dhe dhënia e rekomandimeve për zbatimin e tyre;
§ Ruajtja e vazhdimësisë së lidhjeve në punë me institucione të tjera mjekësore dhe parandaluese: ndërveprimi me klinikën antenatale që nuk është pjesë e maternitetit, stacionin e kujdesit mjekësor urgjent (departamentin), klinikën, klinikën e fëmijëve, si dhe me institucione të tjera mjekësore dhe parandaluese. (antituberkulozi, venerologjia e lëkurës, klinika onkologjike, qendra për parandalimin dhe kontrollin e SIDA-s dhe sëmundjeve infektive etj.).
Njësitë strukturore të pjesës kuruese dhe profilaktike të maternitetit: Blloku i pritjes dhe aksesit të maternitetit përbëhet nga dy departamente të izoluara nga njëri-tjetri. Njëra është e destinuar për pranimin e grave në lindje dhe grave shtatzëna, dhe nëse ka një departament gjinekologjik në maternitet, atëherë ai duhet të ketë një bllok të veçantë pritjeje dhe aksesi. Blloku i pritjes dhe aksesit të departamenteve obstetrike ka një filtër, dy dhoma ekzaminimi për pranimin e grave në lindje në departamentin e parë obstetrik (fiziologjik) dhe në departamentin e dytë (vëzhgues) obstetrikë, një dhomë për përpunimin e grave që vijnë, një tualet, një. dhomë dush, dhe një strukturë larëse enësh. Filtri është krijuar për të ndarë gratë në dy rrjedha: me një rrjedhë normale të shtatzënisë, të dërguara në departamentin e parë obstetrikë dhe gratë që paraqesin rrezik epidemie për të tjerët dhe dërgohen në departamentin e vëzhgimit (ethe, shenja semundje infektive, sëmundjet e lëkurës, fetusi i vdekur, periudha anhydrous më shumë se 12 orë, mungesa e një karte këmbimi me rezultatet e ekzaminimit, etj.).
Pasi vendos për shtrimin në spital, mamia e transferon gruan në dhomën përkatëse të ekzaminimit, duke regjistruar të dhënat e nevojshme në “Regjistrin e Grave Shtatzëna, Maternitete dhe Grave pas lindjes” dhe plotësimin e pjesës së pasaportës së historisë së lindjes. Më pas mjeku dhe mamia kryejnë një ekzaminim obstetrik të përgjithshëm dhe të veçantë. Pas ekzaminimit, kryhet trajtimi sanitar, vëllimi i të cilit varet nga gjendjen e përgjithshme të ardhura ose nga periudha e lindjes (rruanja e sqetullave dhe organeve gjenitale të jashtme, prerja e thonjve, pastrimi i klizmës, dushi). Një grua shtatzënë (nënë lindje) merr një paketë individuale me liri sterile (peshqir, këmishë, mantel), këpucë të pastra dhe shkon në departamentin e patologjisë së shtatzënisë ose në repartin e paralindjes. Nga salla e ekzaminimit të departamentit të dytë, gratë në lindje pranohen vetëm në departamentin obstetrik observues. Gratë e shtruara në maternitet lejohen të përdorin këpucët e tyre pa pëlhurë dhe sendet e higjienës personale.
Departamentet obstetrike përbëhen nga një dhomë ekzaminimi, një njësi materniteti, reparte për gratë pas lindjes, reparte për qëndrimin e përbashkët të nënës dhe fëmijës, reparte (reparte) për të sapolindurit, dhomë manipulimi, dhoma e trajtimit. Njësia e maternitetit përfshin: repartet prenatale (10-12% e numrit të përgjithshëm të shtretërve në departament), repartin e kujdesit intensiv, dhomat e lindjes (6-8% të numrit të përgjithshëm të shtretërve në departament), një dhomë për të sapolindurit. , një njësi operative (salla të mëdha dhe të vogla operacioni, sallë para operacionit, dhomë për ruajtjen e gjakut, pajisje portative), zyra dhe dhoma për personelin mjekësor.
Pavijonet prenatale dhe dhomat e lindjes mund të përfaqësohen nga kuti të veçanta, të cilat, nëse është e nevojshme, mund të përdoren si një sallë e vogël operacioni apo edhe një sallë e madhe operacioni nëse kanë pajisje të caktuara. Nëse ato përfaqësohen nga struktura të veçanta, atëherë ato duhet të jenë brenda thirrja e dyfishtë për të alternuar punën e tyre me kujdes trajtim sanitar(punoni jo më shumë se tre ditë me radhë). Dhoma prenatale kërkon një furnizim të centralizuar të oksigjenit dhe oksidit të azotit dhe pajisje të përshtatshme për anestezi të lindjes, monitorë kardiak dhe makineri me ultratinguj. Në dhomën e paralindjes, vërehet një regjim i caktuar sanitar dhe epidemik: temperatura e dhomës +18°C - +20°C, pastrimi i lagësht 2 herë në ditë duke përdorur. detergjentët dhe një herë në ditë - me solucione dezinfektuese, ventiloni dhomën, ndizni llambat baktericid për 30-60 minuta. Çdo grua në lindje ka një krevat individual dhe tavan. Shtrati mbulohet vetëm kur një grua në lindje hyn në pavijonin e paralindjes. Pas transferimit në lindje, liri hiqet nga shtrati dhe vendoset në një rezervuar me qese plastike dhe kapak dhe shtrati dezinfektohet. Pas çdo përdorimi tavani lahet me ujë të rrjedhshëm dhe pasi lindja transferohet në sallën e lindjes dezinfektohet.
Reparti i kujdesit intensiv është i destinuar për gratë shtatzëna, gratë në lindje dhe gratë pas lindjes me forma të rënda të gestozës dhe sëmundjeve ekstragjenitale. Reparti duhet të jetë i pajisur mjetet e nevojshme, barnat dhe pajisjet e urgjencës.
Në fillim të fazës së dytë të lindjes, gruaja në lindje transferohet në dhomën e lindjes pas trajtimit të organeve gjenitale të jashtme me një tretësirë dezinfektuese. Në dhomën e lindjes, gruaja në lindje vesh një këmishë sterile dhe mbulesa këpucësh. Dhomat e maternitetit duhet të jenë të ndritshme, të bollshme, të pajisura me pajisje për administrimin e anestezisë, medikamentet dhe solucionet e nevojshme, instrumente dhe veshje për lindjen, tualetin dhe reanimimin e të porsalindurve. Urdhri i Ministrisë së Shëndetësisë të Federatës Ruse N345 i vitit 1996 prezantoi rregulla të reja për funksionimin e spitaleve obstetrike. Në veçanti, dokumenti përcakton se gruaja në lindje ka të drejtë të kërkojë praninë e burrit ose nënës së saj gjatë lindjes në maternitete që kanë salla individuale të lindjes. Megjithatë, për të hyrë në dhomën e maternitetit, burri dhe nëna duhet të kenë rezultate perfekte të fluorografisë dhe test negativ gjak për sifiliz. Gruas në lindje duhet t'i jepet një çantë individuale sterile pa pagesë: një këmishë nate, një peshqir, një pelenë, një mantel dhe një leckë larëse. Peshqiri dhe këmisha duhet të ndërrohen çdo ditë, çarçafë- çdo tre ditë.
Dhomat e vogla të operacionit në njësinë e lindjes janë të dizajnuara për të kryer të gjitha procedurat obstetrike dhe ndërhyrjet kirurgjikale që nuk kërkojnë kirurgji abdominale (pincet obstetrike, nxjerrja me vakum të fetusit, kthesat obstetrike, nxjerrja e fetusit nga fundi i legenit, ekzaminimi manual i zgavrës së mitrës, ndarja manuale e placentës, qepja e lëndimeve traumatike në kanalin e butë të lindjes) dhe ekzaminimi i kanalit të butë të lindjes pas lindjes. Salla e madhe e operacionit është projektuar për seksione abdominale (seksione cezariane të mëdha dhe të vogla, amputime supravaginale ose histerektomi).
Kujdesi mjekësor për të porsalindurit fillon të ofrohet në maternitet, ku në dhomën e të porsalindurve jo vetëm kujdesen, por kryhen edhe masa reanimuese. Dhoma është e pajisur me pajisje speciale: tavolina ndërrimi dhe ringjalljeje, të cilat janë gjithashtu burime të nxehtësisë rrezatuese dhe mbrojtje nga infeksioni, pajisje për thithjen e mukusit nga pjesa e sipërme. traktit respirator dhe pajisje për ventilim artificial të mushkërive, një laringoskop për fëmijë, një grup tubash për intubim, barna, çanta me material steril, çanta për përpunim dytësor të kordonit kërthizor, kuti sterile për ndërrimin e fëmijëve etj.
Në maternitet, nëna dhe i porsalinduri pas një lindjeje normale janë nën mbikëqyrjen e personelit mjekësor për 2 orë. Më pas ato transferohen në një nga repartet e repartit të paslindjes (pavijone të veçanta për nënën dhe të porsalindurin ose reparte kuti për nënën dhe fëmijën që qëndrojnë së bashku). Departamentet pas lindjes përfshijnë repartet për nënat pas lindjes, një dhomë trajtimi, një dhomë manipulimi, një dhomë prej liri, dhoma sanitare, një tualet, një dush, një dhomë shkarkimi dhe dhoma të stafit.
Reparti fiziologjik pas lindjes përbëhet nga pavijone me 4-6 shtretër, një dhomë manipulimi, banjo, dhoma stafi etj. Numri i përgjithshëm i shtretërve në reparte është 50-55% e të gjithë shtretërve në departamentet obstetrike. Pavijonet mbushen në mënyrë ciklike në përputhje me repartet e të porsalindurve për 3 ditë e jo më shumë, në mënyrë që të gjitha gratë pas lindjes të mund të shkarkohen njëkohësisht në ditën e 5-6-të. Shumë maternitete kanë reparte për nënën dhe fëmijën së bashku (nga 40 deri në 80% të shtretërve në departamentin fiziologjik të paslindjes, në varësi të kushteve lokale). Nënat i nënshtrohen të veçantë përgatitje paraprake dhe nën mbikëqyrjen e personelit mjekësor, ata vetë i shërbejnë fëmijës (mbushje, peshim, larje etj.). Aktualisht, pranohet menaxhimi aktiv i periudhës pas lindjes. Pas një lindjeje normale, pas 6-8 orësh, gratë pas lindjes lejohen të ngrihen nga shtrati, të shkojnë vetë në tualet, duke filluar nga tre ditët, të bëjnë dush çdo ditë me ndërrimin e lirit. Për klasa terapi ushtrimore në periudhën e paslindjes dhe për dhënien e leksioneve përdoren transmetimet radiofonike në reparte. Në maternitet praktikohet ushqyerja e hershme me gji, ushqyerja falas, dhe gjithashtu ofron klasa për ushqyerjen me gji.
Për të respektuar mbushjen ciklike, zbrazjen e pavijoneve dhe zbatimin e regjimit sanitar dhe higjienik, sigurohen një shtesë prej 10% të shtretërve, gjë që lejon, kur shkarkohen, disa reparte të zbrazen plotësisht dhe të kryhet pastrimi i plotë (larje, rrezatim me llambat merkuri-kuarc, ventilimi, etj.). Ky sistem vlen për departamentin e vëzhgimit dhe departamentin e neonatale. Gjatë rrjedhës normale të lindjes dhe periudhës pas lindjes, gruaja pas lindjes qëndron në maternitet për 5-6 ditë. Ajo dhe foshnja e saj dalin nga materniteti përmes dhomës së daljes. Nënës që lind i jepet certifikata e lindjes së fëmijës. Materniteti raporton çdo fëmijë të dalë në klinikën e fëmijëve në vendbanimin e nënës.
Në rast të lindjes së komplikuar, fëmija vendoset në njësinë neonatale. Repartet e të porsalindurve organizohen në departamentin e parë dhe të dytë obstetrik. Ata duhet të izolohen nga të gjitha departamentet e tjera të maternitetit. Së bashku me repartet për të porsalindurit e shëndetshëm, ka edhe reparte për foshnjat e parakohshme dhe fëmijët e lindur me asfiksi, me çrregullime qarkullimi cerebral, çrregullime të frymëmarrjes, pas lindjes kirurgjikale. Repartet për të sapolindurit mbushen në mënyrë strikte në mënyrë ciklike. Ata duhet të pajisen me furnizim të centralizuar me oksigjen, llamba baktericid dhe ujë të ngrohtë. Temperatura në reparte nuk duhet të jetë më e ulët se +20 0 C - +24 0 C. Repartet për të sapolindurit duhet të jenë të pajisura me barnat e nevojshme, veshjet, instrumentet, tavolinat e ndërrimit dhe reanimacionit, pajisje për terapi invazive dhe një aparat ekografie. Tavolinat e ndërrimit duhet të kenë një sipërfaqe të lehtë për t'u trajtuar. Parashikohen reparte të kujdesit intensiv për foshnjat e lindura para kohe, fëmijët me trauma të lindjes dhe patologji të tjera. Departamenti duhet të jetë i pajisur pajisjet e nevojshme dhe pajisje, duke përfshirë për ringjalljen dytësore të të porsalindurve. Në departamentin e fëmijëve, respektimi i rreptë i rregullave të regjimit sanitar dhe epidemiologjik është i nevojshëm: larja e duarve, dorezat e disponueshme, pastrimi i instrumenteve, mobiljeve dhe ambienteve. Në rast të tre ose më shumë sëmundjeve toksiko-septike të njëkohshme, së bashku me një raport urgjence, Masat urgjente për eliminimin e tyre. Rekomandohet që të keni bravë me ajër përpara dhomave. Detyra kryesore e një neonatologu në departamentin neonatal është të kryejë masa trajtimi dhe parandaluese që synojnë të sigurojnë zhvillimin e duhur fizik dhe neuropsikik të të porsalindurve. Në përputhje me detyrën kryesore, mjeku neonatolog kryen: 1. E duhura mbikëqyrje mjekësore, kujdesi, ekzaminimi, trajtimi, ushqyerja e të porsalindurve në nivel arritje moderne shkenca dhe praktika mjekësore; 2. Respektimi i regjimit sanitaro-higjienik dhe antiepidemik në spital; 3. Drejtimin e punës së personelit infermieror dhe të personelit të vogël mjekësor në varësi të drejtpërdrejtë të tij, dhe kontrollin e korrektësisë dhe afatit të zbatimit të tyre të të gjitha recetave mjekësore; 4. Kryen në mënyrë sistematike veprimtari për përmirësimin e kualifikimeve dhe edukimit të personelit infermieror dhe të ri mjekësor, duke kërkuar që ata të respektojnë parimet e deontologjisë mjekësore.
Informacione të lidhura.
Veliky Novgorod, 2011
I. Qëllimi i mësimit.
1. Të njohë studentët me strukturën dhe organizimin e punës së një materniteti.
2. Të jetë në gjendje të diagnostikojë shtatzëninë.
3. Njihni masat për parandalimin e sëmundjeve dentare tek gratë shtatzëna.
II. Pyetjet kryesore të temës.
1. Struktura e maternitetit.
2. Legen, dimensionet kryesore.
3. Pesha dhe gjatësia e një të porsalinduri të plotë.
4. Shenjat e shtatzënisë.
5. Përcaktimi i moshës së shtatzënisë dhe data e pritshme e lindjes.
6. Metodat për studimin e grave shtatzëna.
7. Vlerësimi i gjendjes së fetusit intrauterin.
8. Vëzhgimi i një gruaje shtatzënë në klinikën antenatale.
9. Roli i dentistit në monitorimin e një gruaje shtatzënë në klinikën antenatale.
III. Blloku i informacionit shtesë.
Struktura dhe organizimi i punës së maternitetit
Institucionet tipike që ofrojnë kujdes obstetrik dhe gjinekologjik në qytete janë klinikat antenatale (si pjesë e një materniteti, më rrallë në mënyrë të pavarur), një maternitet dhe departamenti i obstetrikës dhe gjinekologjisë në një spital. Në zonat rurale, ndihma për gratë ofrohet në stacionin e ndihmës së parë (FAP) - ndihma e parë dhe në klinikën antenatale, maternitetin dhe repartin gjinekologjik të Spitalit Qendror Rajonal (CRH).
Klinika antenatale është një institucion parandalues që ofron kujdes mjekësor gjithëpërfshirës për gratë në të gjitha periudhat e jetës së tyre. Përveç mjekëve obstetër dhe gjinekologë, në klinikën antenatale ka të punësuar edhe një terapist dhe një dentist. Nëse konsultimi me specialistë të tjerë është i nevojshëm, gratë shtatzëna referohen në klinikë. Në qytetet e mëdha organizohen institucione të specializuara “Martesa dhe Familja”, “Planifikimi Familjar” etj.
Materniteti përfshin Konsultimi i grave dhe spital. Struktura e një spitali obstetrik duhet të ketë këto departamente: bllok pranimi, materniteti (blloku i lindjes), departamenti fiziologjik pas lindjes (reparti I), dhoma e vëzhgimit (departamenti II), departamenti neonatal, departamenti i patologjisë së grave shtatzëna. Maternitetet e mëdha mund të kenë një departament gjinekologjik.
Materniteti duhet të ketë dy blloqe pritjeje dhe aksesi, të izoluara nga njëri-tjetri. Njëra për pranimin e grave shtatzëna dhe grave në lindje që nuk kanë shenja infeksioni, tjetra për ato që i nënshtrohen izolimit (të pranuara në departamentin e vëzhgimit).
Blloku gjenerik- përfshin repartet prenatale dhe salla e operacionit dhe njësia e kujdesit intensiv. Dhomat prenatale dhe ato të lindjes duhet të dyfishohen në numër për pastrim sistematik. Aktualisht, në maternitetet e mëdha, gratë lindin në një dhomë të veçantë. Materniteti duhet të përfshijë një repart me 1-2 shtretër për gratë në lindje me forma të rënda gestoza e vonshme, sëmundjet ekstragjenitale. Materniteti duhet të jetë rreptësisht i izoluar dhe i pajisur me gjithçka që është e nevojshme për të ofruar kujdes mjekësor urgjent (komplete instrumentesh për operacione të ndryshme obstetrike, furnizim me gjak dhe zëvendësues gjaku, medikamente, etj.).
Departamenti fiziologjik pas lindjes– strehon 40-50% të shtretërve spitalorë obstetrik. Përveç numrit të parashikuar të shtretërve, departamenti duhet të ketë edhe 10% shtesë të të ashtuquajturve shtretër rezervë, gjë që bën të mundur respektimin e rreptë të mbushjes ciklike të reparteve të lira. E njëjta gjë vlen edhe për departamentin neonatal. Në punën e departamentit ekskluzivisht rëndësi të madhe ka parandalimin e sëmundjeve pas lindjes. Kujdes i kujdesshëm për gratë pas lindjes, izolim në kohë në departamentin e vëzhgimit.
Departamenti obstetrik vëzhgues. Ai ofron kujdes mjekësor për gratë shtatzëna, gratë në lindje, gratë pas lindjes dhe të porsalindurit që janë ose mund të jenë burim infeksioni dhe nuk duhet të pranohen në departamentin fiziologjik. Departamenti i vëzhgimit duhet të jetë veçanërisht i izoluar nga departamentet e tjera të maternitetit dhe stafi i tij nuk duhet të ketë kontakte me stafin e departamenteve të tjera. Për stafin duhet të organizohet një dhomë zhveshjeje e veçantë, dush etj. Brenda departamentit duhet të respektohet profilizimi i dhomave për të izoluar disa pacientë nga të tjerët (dhoma të ndara për pacientët me grip, nëna të shëndetshme që ndodhen në departament për shkak të sëmundjes së fëmijës, etj.). Maternitetet duhet të jenë vetëm me një shtrat; duhet të ketë të paktën dy nga këto dhoma. Numri i përgjithshëm i shtretërve duhet të jetë 30 - 35% e kapacitetit të shtratit të departamenteve obstetrike. Është gjithashtu e nevojshme të ketë shtretër rezervë në departamentin e vëzhgimit.
Reparti neonatal është i ndarë në dy pjesë. Njëri prej tyre (më i madhi për nga numri i shtretërve) përmban të porsalindur të shëndetshëm, nënat e të cilëve janë në departamentin fiziologjik, pjesa e dytë është pjesë e departamentit të vëzhgimit. Numri i përgjithshëm i shtretërve në departamentin neonatal duhet të korrespondojë me numrin e shtretërve në departamentet fiziologjike dhe vëzhguese (me shtimin e shtretërve rezervë). Duhet të ndahen reparte të posaçme për foshnjat e lindura para kohe, për të porsalindurit me trauma të lindjes etj. në repartin e dytë, pavijonet për të sapolindurit duhet të jenë të boksuara, përveç reparteve, është e nevojshme të ketë izolatorë me mbyllje ajrore, dhomë sterilizimi dhe dhoma për personelin.
Departamenti i Patologjisë së Grave Shtatzëna. I destinuar për shtrimin në spital prenatal të grave shtatzëna që kërkojnë vëzhgim dhe trajtim në një mjedis spitalor. Numri i shtretërve duhet të jetë së paku 30 - 35% e të gjithë shtretërve spitalorë obstetrik. Këshillohet që të ketë dhoma me jo më shumë se 4 krevate dhe disa dhoma me 1-2 krevate. Kjo ju lejon të profilizoni kapacitetin e shtratit të departamentit. Këshillohet që grave shtatzëna t'u jepet mundësia për të bërë shëtitje.
Aktualisht, nënat dhe fëmijët qëndrojnë së bashku në maternitete. Për qëndrime të përbashkëta duhet të ketë dhoma teke ose dopio ose gjysmë kuti. Repartet mbushen brenda një dite. Ushqyerja me gji kryhet me "kërkesën" e foshnjës.
Instaluar për dhoma të ndryshme të maternitetit madhësive specifike. Kështu, sipërfaqja e një reparti me një shtrat të vetëm për gratë përcaktohet në masën 9 m2 (një repart me bllokim ajri është 12 m2), për dy shtretër ose më shumë - në masën 7 m2 për shtrat. Një repart për të sapolindurit për një shtrat – 6 m2, për dy – 8 m2, për tre – 9 m2, për katër ose më shumë në masën 2,5 m2 për krevat. Sipërfaqja e maternitetit është krijuar - 24 m2 për një shtrat, 36 m2 për dy.
Vëmendje e veçantë duhet t'i kushtohet regjimit sanitar dhe higjienik të punës në spitalin obstetrik!!!
Legeni i femrës
Legeni përbëhet nga katër kocka: dy legen (pa emër), sakrum dhe koksik. Deri në 16-18 vjeç kocka e kofshës përbëhet nga 3 kocka të lidhura me kërc: iliake, iskiale dhe pubike. Pas kockëzimit të kërcit, formohet një kockë e vetme - kocka e pavendosur.
Ka legen të mëdhenj dhe të vegjël. Kufiri midis legenit të madh dhe të vogël është vija kufitare. Legeni i madh është i disponueshëm për kërkime dhe ka 4 madhësi kryesore:
1. Distantia Spinarum – distanca ndërmjet shtyllave iliake anterosuperior është 25 – 26 cm
2. Distantia Cristarum - distanca midis pikave më të largëta të kreshtave iliake është 28 - 29 cm
3. Distantia Trochanterica – distanca ndërmjet trokanterëve më të mëdhenj femuri 30 – 31 cm
4. Conjugata Externa (konjugat e jashtme) – distanca ndërmjet skajit të jashtëm sipëror të simfizës dhe fosës suprasakrale është 20 - 21 cm.
Në legenin e vogël ka 4 plane: rrafshi i hyrjes, pjesa e gjerë e ngushtë e legenit të vogël dhe dalja. Një nga dimensionet kryesore të legenit të vogël është madhësia e drejtpërdrejtë e hyrjes (konjugati i vërtetë). – kjo është distanca nga skaji i sipërm i jashtëm i simfizës deri në kepën sakrale - 11 cm Dimensionet e legenit të vogël nuk mund të maten. Madhësia e legenit të madh zakonisht përdoret për të gjykuar madhësinë e legenit të vogël.
Fetusi si objekt i lindjes
Fetusi me afat të plotë në një moshë gestacionale 37-41 javë. Ajo ka madhësive të mëposhtme: gjatësia 48-53 cm (mesatarja 50-52 cm), pesha 3200-3500 g me luhatje nga 2500 g e lart. Gjatësia e fetusit është një vlerë më konstante se pesha e trupit, kështu që pasqyron më saktë shkallën e pjekurisë së fetusit.
Vlera më e lartë për aktin e lindjes, ka formën dhe madhësinë e kokës së fetusit. Koka e fetusit ka dendësinë më të madhe dhe vështirësinë më të madhe e përjeton kur kalon nëpër kanalin e lindjes.
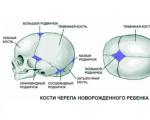
Kafka e fetusit përbëhet nga dy kocka ballore, dy parietale, dy të përkohshme dhe një okupitale (kocka kryesore e kafkës së fetusit).
Dimensionet kryesore të kokës fruta të pjekura:
1. i vogël i zhdrejtë - nga këndi i përparmë fontanelë e madhe në fosën subokcipitale - 9,5 cm, perimetri - 32 cm
2. Madhësia e drejtë – nga glabella deri te protuberanca okupitale – 12 cm, perimetri 34 cm
3. madhësia e madhe e zhdrejtë - nga mjekra deri te protuberanca okupitale 13 - 13,5 cm, perimetri 38 - 42 cm
Dimensionet e trupit janë më pak të rëndësishme për shkak të lakueshmërisë së indeve të buta:
1. Madhësia e varëses - 12 cm, perimetri - 35 cm
2. madhësia tërthore e vitheve – 9 – 9,5 cm, perimetri – 28 cm.
©2015-2019 sajti
Të gjitha të drejtat u përkasin autorëve të tyre. Kjo faqe nuk pretendon autorësinë, por ofron përdorim falas.
Data e krijimit të faqes: 2017-12-07