แคลลัสแห้ง: เข้าใจสาเหตุของการปรากฏตัวและวิธีกำจัดปัญหาตลอดไป สัญญาณที่โดดเด่นของแคลลัสแห้งและวิธีการรักษา L92 การเปลี่ยนแปลงของ Granulomatous ในผิวหนังและเนื้อเยื่อใต้ผิวหนัง
เท้าของคุณต้องการการดูแลเป็นพิเศษอย่างแน่นอน เนื่องจากแคลลัสฝ่าเท้าสามารถเกิดขึ้นได้จากหลายปัจจัย จำเป็นต้องจัดให้มีขั้นตอนการดูแลความงามสำหรับเท้าของคุณเป็นระยะ
หนังด้านและหนังด้านมักเกิดขึ้นที่นิ้วเท้าและส้นเท้า สาเหตุหลักนี้เกิดจากการสวมรองเท้าคุณภาพต่ำและรัดแน่น คุณต้องใส่ใจกับปัญหานี้อย่างแน่นอนและพยายามกำจัดปัญหาที่มีอยู่โดยเร็วที่สุด
ประเภทของแคลลัส
Plantar callus (ICD-10 รหัส L84) หมายถึงเนื้องอกบนผิวหนัง แม้จะมีรูปลักษณ์ที่ไม่พึงประสงค์ แต่แคลลัสก็ทำหน้าที่ค่อนข้างสำคัญ - ช่วยปกป้องผิวจากการเสียดสี มักเกิดจากการสวมรองเท้าที่รัดแน่น แคลลัสคือ:
- แห้ง;
- เปียก;
- เลือด;
- คัน;
- ข้าวโพด
แคลลัสที่แห้งจะเกิดขึ้นในบริเวณที่มีความกดอากาศสูง โดยมักเกิดขึ้นที่เท้า นี่คือชั้นของเซลล์ที่ปกป้องผิวหนังจากการบาดเจ็บอย่างต่อเนื่อง เกิดขึ้นเมื่อผิวหนังถูกถู ของเหลวเริ่มสะสมอยู่ใต้ผิวหนัง
แคลลัสในเลือดค่อนข้างคล้ายกับแคลลัสเปียก แต่แทนที่จะเป็นของเหลว กลับกลายเป็นเลือดที่อยู่ภายใน สิ่งนี้เกิดขึ้นเนื่องจากความใกล้ชิดของเรือ
แคลลัสได้ชื่อมาจากโครงสร้างเฉพาะ เป็นบริเวณผิวหนังที่ขรุขระยื่นออกมาเหนือพื้นผิวโดยมีช่องตรงกลาง ข้างในช่องนั้นมีแท่งหรือรากที่เจาะลึกเข้าไปในเนื้อเยื่อ ขนาดของแคลลัสอาจแตกต่างกันมากทุกอย่างขึ้นอยู่กับระดับของการละเลยโรค ลักษณะที่ปรากฏบนเท้าส่วนใหญ่เกิดจากการกดทับของรองเท้า
ข้าวโพดมีลักษณะคล้ายกับหนังด้านแห้ง แต่มีลักษณะผิวเผินมากกว่า ปรากฏขึ้นพร้อมกับแรงกดบนผิวหนังอย่างต่อเนื่อง และมักพบในนักวิ่งและนักกีฬาเป็นหลัก นอกจากนี้ยังสามารถพบได้ในผู้หญิงที่ชอบสวมรองเท้าส้นสูง
แคลลัสแห้ง
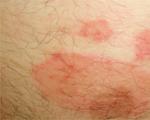
ภายนอกแคลลัสฝ่าเท้าแห้งที่เท้านั้นวินิจฉัยได้ง่ายมากเนื่องจากมีโครงสร้างที่หยาบกร้าน มันยื่นออกมาเหนือพื้นผิวและมักจะมีลักษณะเป็นจุดสีเหลืองกลมๆ มักจะมีอาการปวดเมื่อกด แต่บางครั้งก็ไม่เจ็บปวด
เนื่องจากแรงกดคงที่ ผิวหนังจึงเริ่มหนาขึ้นและมีความหนาเพิ่มขึ้น แต่จะไม่เติบโตจากภายนอก แต่เข้าด้านใน แคลลัสที่แห้งอาจปรากฏบนส้นเท้า ฝ่าเท้า และนิ้วเท้า ส่วนใหญ่มักเกิดขึ้นที่ส่วนที่ยื่นออกมาของเท้า
แคลลัสเปียก
อันเป็นผลมาจากการกดทับบริเวณผิวหนังเป็นเวลานานทำให้เกิดรอยแดงขึ้นในตอนแรกจากนั้นจึงเกิดฟองสบู่ซึ่งของเหลวสะสมอยู่ภายใน ช่วยปกป้องผิวที่ถูกทำลายและช่วยให้การรักษาเร็วขึ้น หากหลอดเลือดในบริเวณที่ได้รับผลกระทบตั้งอยู่ใกล้กับพื้นผิวและมีความดันสูง ของเหลวภายในแคลลัสอาจมีสิ่งสกปรกในเลือด

ปัญหาเดียวกันนี้เกิดขึ้นจากการสวมรองเท้าที่คับเกินไปและไม่พอดี แผลพุพองเกิดจากรองเท้าที่มีตะเข็บหยาบเกินไปหรือทำจากวัสดุคุณภาพต่ำ แคลลัสฝ่าเท้าเปียกนั้นไม่เพียงมีอาการปวดเท่านั้น หลังจากที่เยื่อหุ้มผิวหนังแตกออก ของเหลวจะรั่วไหลออกมาและการติดเชื้ออาจเข้าสู่แผลได้
เมื่อเริ่มมีรอยแดง อย่าลืมเปลี่ยนรองเท้าแล้วทาบริเวณที่เป็นรอยแดง หากไม่ได้ดำเนินมาตรการที่เหมาะสมทันเวลาเพื่อหลีกเลี่ยงภาวะแทรกซ้อนจำเป็นต้องรักษาด้วยการผ่าตัด
แคลลัส
หลายคนเชื่อว่าแคลลัสไม่เป็นอันตรายและไม่ต้องการการรักษาเพิ่มเติม อย่างไรก็ตาม สิ่งนี้ไม่เป็นความจริงเลย เนื่องจากแคลลัสหลักสามารถเกิดขึ้นแทนที่แคลลัสธรรมดาได้ มันเติบโตลึกเข้าไปในผิวหนัง และทำให้เกิดความเจ็บปวดและไม่สบายเมื่อเคลื่อนไหว โดยเฉพาะอย่างยิ่งหากเกิดขึ้นบนพื้นรองเท้า นอกจากนี้แคลลัสอาจเกิดขึ้นที่บริเวณนิ้วหัวแม่มือ
แกนกลางฝ่าเท้าประกอบด้วยสองส่วน คือ ส่วนเพลาและส่วนหมวก รากหรือท่อนไม้จะแทรกซึมเข้าไปในเนื้อเยื่อลึกมากและเกาะไว้ ทำให้ไม่สามารถกำจัดการเจริญเติบโตได้ตามปกติ หมวกมีลักษณะนูนตรงกลางซึ่งมีร่องเล็ก ๆ ที่มีรูปร่างโค้งมน ขนาดของมันส่วนใหญ่ขึ้นอยู่กับสภาพของแคลลัส
ข้าวโพด
บ่อยครั้ง ส้นเท้าด้านหรือข้าวโพดแข็งเกิดขึ้น ซึ่งส่วนใหญ่เกิดจากการสวมรองเท้าที่คับหรืออึดอัด พวกมันคือบริเวณที่เจ็บปวดของผิวหนังที่มีเคราตินและหนาขึ้น ข้าวโพดอาจเกิดขึ้นที่อุ้งเท้าหรือส้นเท้า
แคลลัสฝ่าเท้าประเภทนี้ค่อนข้างพบได้บ่อยและอาจทำให้เกิดอาการปวดอย่างรุนแรงและแสบร้อนขณะเดิน อย่างไรก็ตาม อาการปวดและไม่สบายไม่ได้เกิดขึ้นเสมอไป เนื่องจากข้าวโพดโดยทั่วไปไม่ทำให้เกิดอาการปวดหรือไม่สบายตัว ในกรณีนี้สามารถตรวจจับได้โดยการสัมผัสหรือการมองเห็นเท่านั้น หลายๆ คนสนใจที่จะแยกแคลลัสออกจากหูดที่ฝ่าเท้า เป็นที่น่าสังเกตว่าข้าวโพดไม่มีแกนกลาง แต่มีโครงสร้างหนาแน่นกว่า
สาเหตุ
ปัญหาเท้าที่พบบ่อยที่สุดประการหนึ่งคือแคลลัสฝ่าเท้า ส่วนใหญ่จะเกิดขึ้นเมื่อสวมรองเท้าที่คับเกินไปหรือสวมไม่พอดี สาเหตุหลักของปัญหานี้มีดังต่อไปนี้:
- การกระจายน้ำหนักที่ไม่เหมาะสมเมื่อเดิน
- เดือยส้นเท้า;
- รองเท้าที่มีขนาดไม่เหมาะสม
- เบอร์ซาติส;
- เท้าแบน;
- การขาดวิตามิน
- โรคข้ออักเสบของข้อต่อ;
- โรคข้อเข่าเสื่อม

สาเหตุหลักของการเกิดแคลลัสที่ฝ่าเท้าคือความเครียดที่เพิ่มขึ้นบนเท้าซึ่งมาพร้อมกับแรงกดบนพื้นรองเท้าและการถูอย่างต่อเนื่อง ในบรรดาปัจจัยกระตุ้นหลักจำเป็นต้องเน้นสิ่งต่อไปนี้:
- เท้าแบน;
- น้ำหนักเกิน;
- รองเท้าแคบหรืออึดอัด
อย่างไรก็ตาม ความเครียดทางกายภาพที่เพิ่มขึ้นบนเท้าเพียงกระตุ้นและเร่งกระบวนการทำให้ผิวหยาบกร้านเท่านั้น นอกจากนี้ในบรรดาสาเหตุของการก่อตัวของแคลลัสที่ฝ่าเท้าก็จำเป็นต้องเน้นโรคต่าง ๆ ของอวัยวะภายใน
สิ่งที่แคลลัสสามารถบอกคุณได้
แคลลัสที่ฝ่าเท้าในเด็กและผู้ใหญ่สามารถส่งสัญญาณถึงโรคและความผิดปกติต่างๆ ในร่างกายได้ สามารถวินิจฉัยโรคที่มีอยู่ตามสถานที่ตั้งได้ หากหนังด้านเกิดขึ้นเนื่องจากการสวมรองเท้าที่ไม่สบายหรือมีเท้าแบน อาการจะหายไปทันทีหลังจากเปลี่ยนหรือเลือกอุปกรณ์รองรับส่วนโค้ง
หากแคลลัสปรากฏขึ้นอันเป็นผลมาจากโรคในร่างกายก็สามารถกำจัดออกได้หลังจากรักษาความผิดปกติของอวัยวะนี้เท่านั้น แคลลัสแข็งตามขอบส้นเท้าอาจบ่งบอกถึงการเปลี่ยนแปลงทางพยาธิวิทยาในข้อต่อ แคลลัสที่เกิดขึ้นบริเวณด้านนอกของเท้าบ่งบอกว่ามีโรคเกี่ยวกับกระดูกสันหลัง
หากมีแคลลัสเกิดขึ้นที่ด้านในของฝ่าเท้า สิ่งนี้จะทำหน้าที่เป็นสัญญาณสำหรับการตรวจลำไส้ ข้าวโพดใต้นิ้วก้อยบ่งบอกถึงความผิดปกติของตับหรือหัวใจ สัญญาณหลักของความเครียดทางประสาทในร่างกายคือมีแคลลัสขนาดใหญ่อยู่ตรงข้ามนิ้วเท้า หากคุณมีอาการไอเพิ่มเติม นี่อาจเป็นสัญญาณของโรคระบบทางเดินหายใจ
ความผิดปกติของต่อมไทรอยด์สังเกตได้จากผิวหนังหยาบตามขอบหัวแม่เท้า หากคุณมีน้ำหนักเกิน สัญลักษณ์นี้อาจบ่งบอกถึงระบบเผาผลาญที่ช้า นอกจากนี้ ข้าวโพดยังสามารถเกิดขึ้นได้เนื่องจากการไหลเวียนของขาไม่ดี โรคข้อ และความโค้งของกระดูกสันหลัง
ยา
การรักษาข้าวโพดที่เท้านั้นดำเนินการโดยใช้ผลิตภัณฑ์ยาหลายชนิดซึ่งมีการนำเสนอในหลากหลายรูปแบบ มีหลายทางเลือกสำหรับกองทุนดังกล่าว ได้แก่:
- พลาสเตอร์;
- ครีม;
- ขี้ผึ้ง;
- ของเหลว
กองทุนแต่ละประเภทมีข้อดีและข้อเสียเฉพาะของตัวเอง ขี้ผึ้งสำหรับขจัดแคลลัสและข้าวโพดส่วนใหญ่มีกรดซาลิไซลิก นอกจากนี้ยังมักประกอบด้วยกรดเบนโซอิก ด้วยเหตุนี้ผิวแห้งจึงนุ่มและถอดออกได้ง่าย

ควรทาครีมบนผิวหนังที่แห้งและนึ่งไว้บนแคลลัสโดยตรง จากนั้นจึงติดแพทช์ ควรล้างครีมออกหลังจากผ่านไปประมาณ 1-2 ชั่วโมง เมื่อใช้ผลิตภัณฑ์ดังกล่าว คุณต้องจำไว้ว่าสารที่มีอยู่ในผลิตภัณฑ์ดังกล่าวอาจทำให้เกิดการระคายเคืองต่อผิวหนังที่แข็งแรงได้ นั่นคือเหตุผลที่ต้องใช้อย่างระมัดระวังและเฉพาะบริเวณที่ได้รับผลกระทบจากผิวหนังเท่านั้น ในบรรดาขี้ผึ้งควรเน้น "Super Antimozolin" และ "Nemosol"
พลาสเตอร์สะดวกกว่าขี้ผึ้งมาก แต่ประสิทธิภาพค่อนข้างแย่กว่าเล็กน้อย แผ่นแปะถูกนำไปใช้กับพื้นที่ที่ได้รับผลกระทบและใช้เวลาประมาณ 8 ชั่วโมง หลังจากนั้นแคลลัสจะนิ่มและสามารถเอาออกได้อย่างง่ายดายด้วยหินภูเขาไฟหรือแปรง หากไม่บรรลุผลตามที่ต้องการให้ทำการรักษาซ้ำวันเว้นวัน คุณสามารถใช้แพทช์เช่น "Luxplast", "Entsy", "Salipod"

การรักษาข้าวโพดที่เท้าสามารถทำได้โดยใช้ผลิตภัณฑ์ที่เป็นของเหลว พวกเขาจำเป็นต้องใช้ผ้า โดยเฉพาะอย่างยิ่งพวกเขาใช้ผลิตภัณฑ์เช่น "Lekker Stopmosol", "Balsam Karavaeva Vitaon"
การรักษาด้วยยาสามารถทำได้เฉพาะในกรณีที่แคลลัสที่เท้าไม่อยู่ในรูปแบบขั้นสูง และเมื่อมีการเจริญเติบโตเก่าจำเป็นต้องกำจัดแคลลัสฝ่าเท้าออกและเพื่อจุดประสงค์นี้จึงใช้วิธีการผ่าตัดโดยเฉพาะเช่น:
- การกำจัดด้วยเลเซอร์
- การแช่แข็ง;
- ไฟฟ้าแข็งตัว;
- การผ่าตัดด้วยคลื่นวิทยุ
Cryodestruction หมายความว่าด้วยวิธีนี้ แคลลัสแห้งจะถูกกำจัดออกโดยใช้ไนโตรเจนเหลว สารนี้มีอุณหภูมิต่ำมากเนื่องจากเนื้อเยื่อของการเจริญเติบโตที่เกิดขึ้นถูกปฏิเสธ เป็นที่น่าสังเกตว่าเท้าจะสะอาดและเรียบเนียน

การรักษาด้วยเลเซอร์มีลักษณะเฉพาะคือเนื้อเยื่อที่ตายแล้วถูกเผาโดยใช้อุปกรณ์เลเซอร์ นอกจากนี้จุลินทรีย์ที่ทำให้เกิดโรคจะถูกทำลายในบริเวณที่สัมผัสกับแสงเลเซอร์ วิธีนี้ถือว่าดีที่สุดและมีประสิทธิภาพมากที่สุด นอกจากนี้ยังไม่กระทบกระเทือนจิตใจ
ด้วยไฟฟ้าหมายความว่าแคลลัสแห้งสัมผัสกับกระแสไฟฟ้า วิธีนี้ค่อนข้างธรรมดา การผ่าตัดด้วยคลื่นวิทยุใช้เพื่อกำจัดหูด ติ่งเนื้อ และการเจริญเติบโตของผิวหนังอื่นๆ เทคนิคทั้งหมดนี้ใช้เมื่อขาอยู่ในสภาพที่ไม่ดี
คุณยังสามารถติดต่อแพทย์ด้านความงามซึ่งจะช่วยคุณแก้ไขปัญหาได้อย่างรวดเร็วและมีประสิทธิภาพ ร้านเสริมสวยเกือบทุกแห่งมีขั้นตอนการทำเล็บเท้า หากแคลลัสไม่แก่เกินไปนักเสริมสวยจะช่วยคุณกำจัดมันออกอย่างรวดเร็ว
หากคุณมีหนังด้านที่มีแกน แพทย์อาจกำหนดให้เจาะเพื่อเอาหนังด้านที่มีแกนออกจากผิวหนังให้หมด ในขณะเดียวกัน พื้นที่ที่มีสุขภาพดีจะไม่ได้รับผลกระทบ ซึ่งช่วยให้ฟื้นตัวได้เร็วขึ้น ตามด้วยการรักษาระยะยาวเพื่อขจัดอาการอักเสบและเชื้อรา หลังจากทำหัตถการแล้ว แพทย์จะต้องแน่ใจว่าได้ถอดก้านออกจนหมด
การประยุกต์ใช้วิธีการแบบดั้งเดิม
หลายคนสนใจวิธีกำจัดแคลลัสฝ่าเท้าโดยใช้การเยียวยาและเทคนิคพื้นบ้าน ขั้นตอนการรักษาจะไม่เร็วเกินไปแต่ไม่ได้หมายความว่าผลลัพธ์จะแย่ลงหรือไม่ได้เลย มีหลายวิธีที่คุณสามารถกำจัดแคลลัสที่แห้งได้
วิธีการรักษาที่พบบ่อยที่สุดคือการอาบน้ำ ในการเตรียมคุณต้องเติมโซดาและสบู่เล็กน้อยลงในน้ำ คนทุกอย่างให้เข้ากัน วางเท้าของคุณในผลิตภัณฑ์นี้เป็นเวลา 15 นาที จากนั้นรักษาเท้าด้วยหินภูเขาไฟ

ว่านหางจระเข้ถือเป็นวิธีการรักษาที่ดี พืชมีสารที่มีประโยชน์มากมาย ใบว่านหางจระเข้ควรเก็บไว้ในที่เย็นเป็นเวลา 3-4 วัน จากนั้นนำมาถูที่หนังด้านทุกวันก่อนนอน
คุณสามารถผสมน้ำว่านหางจระเข้กับน้ำมันปลาแล้วทาส่วนผสมนี้กับหนังด้านทุกวัน วิธีนี้ทำได้ดีที่สุดก่อนนอน ในตอนเช้าควรล้างเท้าและล้างด้วยยาต้มคาโมมายล์ วิธีการรักษานี้ต้องใช้จนกว่าแคลลัสจะถูกกำจัดออกจนหมด
คุณสามารถใช้โพลิสเพื่อกำจัดแคลลัสได้ ผลิตภัณฑ์ถูกนำไปใช้กับพื้นที่ที่เสียหายและยึดด้วยผ้าพันแผล การบรรเทาจะเกิดขึ้นหลังจากทำหลายขั้นตอน
คุณสามารถใช้มันฝรั่งดิบขูดละเอียดกับแคลลัสแล้วยึดให้แน่น พันเท้าด้วยกระดาษอัดแล้วสวมถุงเท้า ในตอนเช้าล้างทุกอย่างให้สะอาด คุณยังสามารถใช้ข้าวต้มมันฝรั่งร่วมกับข้าวต้มหัวหอมได้
ดำเนินการป้องกัน
เพื่อหลีกเลี่ยงการเกิดหนังด้านบนเท้า คุณต้อง:
- ปฏิบัติตามกฎสุขอนามัย
- เอาชั้น corneum ออกเป็นระยะ
- หล่อลื่นเท้าของคุณด้วยครีมปรับผิวนุ่ม
- หากคุณมีแนวโน้มที่จะเกิดข้าวโพดควรปรึกษาจักษุแพทย์ศัลยกรรมกระดูก
- หากจำเป็นให้สวมพื้นรองเท้าหรือรองเท้าเกี่ยวกับศัลยกรรมกระดูก
- สวมรองเท้าที่สบาย
ในกรณีของการเกิดแคลลัส สิ่งสำคัญคือไม่ต้องเริ่มกระบวนการนี้ แต่ต้องเริ่มการรักษาให้ทันท่วงที เนื่องจากจะช่วยให้คุณสามารถกำจัดปัญหาได้เร็วขึ้นมาก
โรคนี้รวมอยู่ในการจำแนกประเภทโรคระหว่างประเทศ ฉบับปรับปรุงครั้งที่ 10 ICD-10 เนื่องจากปัจจัยสาเหตุจำนวนมากที่สามารถนำไปสู่การพัฒนากระบวนการตายตาม ICD รหัสสำหรับแผลในกระเพาะอาหารสามารถพบได้ในประเภทต่างๆ
รหัส ICD 10 ทุกรูปแบบบ่งชี้ว่ามีแผลในกระเพาะอาหารที่ขา
ในการจำแนกระหว่างประเทศแผลในกระเพาะอาหารของแขนขาส่วนล่างจัดเป็นโรคของผิวหนังและเนื้อเยื่อใต้ผิวหนัง ในหมวดหมู่นี้แผลในกระเพาะอาหารเป็นโรคอื่น ๆ เช่น ไม่รวมอยู่ในการจำแนกประเภทที่เหลือ ประเภทย่อยมีสิบเก้าส่วนซึ่งแสดงรายการความผิดปกติทางโภชนาการและเม็ดสีผิวต่างๆ ที่ไม่รวมอยู่ในการจำแนกประเภทในประเภทย่อยอื่นๆ
ส่วนที่รวมแผลในกระเพาะอาหารคือ L98 โรคที่ไม่รวมอยู่ในส่วนอื่น
กลุ่มย่อย - L98.4 แผลที่ผิวหนังเรื้อรัง มิได้จำแนกไว้ที่อื่น แต่นี่คือการจำแนกประเภทของแผลในกระเพาะอาหารหากไม่ทราบสาเหตุของโรค
แผลในกระเพาะอาหารที่มีเส้นเลือดขอดมีการจำแนกประเภทที่แตกต่างไปจากเดิมอย่างสิ้นเชิง เส้นเลือดขอดจัดอยู่ในกลุ่มของโรคของระบบไหลเวียนโลหิตซึ่งเป็นกลุ่มย่อยของโรคของหลอดเลือดดำและหลอดเลือดน้ำเหลือง
สำหรับหลอดเลือดดำขอดของแขนขาส่วนล่าง มีการจัดสรรส่วนที่แยกจากกัน I83 ซึ่งรวมถึงสี่รูปแบบที่แตกต่างกันของโรค รวมถึง I83.0 – เส้นเลือดขอดที่เกิดภาวะแทรกซ้อนจากแผลในกระเพาะอาหาร และ I83.2 – หลอดเลือดดำขอดที่เกิดภาวะแทรกซ้อนจากแผลในกระเพาะอาหาร และการอักเสบ เส้นเลือดขอดที่มีเพียงการอักเสบ แต่ไม่มีแผล ถูกกำหนดให้เป็น I83.1 และเส้นเลือดขอดที่ไม่ซับซ้อนถูกกำหนดให้เป็น I83.3
ขั้นตอนของการพัฒนา
- รูปร่าง
- คลีนซิ่ง
- แกรนูเลชัน
- รอยแผลเป็น
ชั้นต้นลักษณะผิวที่ “เคลือบแลคเกอร์” มีลักษณะเฉพาะ มีรอยแดงและบวมปรากฏขึ้น ของเหลวซึมผ่านผิวหนังที่ "เคลือบเงา" เมื่อเวลาผ่านไป ผิวหนังที่ตายแล้วจะเกิดจุดสีขาวซึ่งจะมีสะเก็ดเกิดขึ้น ระยะแรกอาจใช้เวลานานหลายสัปดาห์
ในระยะที่สองการพัฒนาของแผลพุพองมีเลือดหรือเมือกไหลออกมา หากมีกลิ่นฉุนอันไม่พึงประสงค์ แสดงว่ามีการติดเชื้อ ในระหว่างขั้นตอนการทำความสะอาด จะมีอาการคันที่ผิวหนัง ตามกฎแล้วระยะที่สองใช้เวลาประมาณ 1-1.5 เดือน
กระบวนการบำบัดบาดแผลทางโภชนาการขึ้นอยู่กับคุณภาพของการรักษา หากคุณปฏิบัติตามคำแนะนำของแพทย์ทั้งหมด โภชนาการและการฟื้นฟูเนื้อเยื่อบริเวณแผลจะดีขึ้น มิฉะนั้นจะเกิดการกำเริบของโรค บาดแผลทางโภชนาการซ้ำแล้วซ้ำเล่าจะอ่อนแอต่อการรักษาน้อยกว่า ระยะที่ 3 ผิวแผลเริ่มลดลง
คุณสมบัติของการรักษา
แผลในกระเพาะอาหารของแขนขาส่วนล่างจะได้รับการรักษาขึ้นอยู่กับชนิดของแผลและสาเหตุที่ทำให้เกิดแผล การรักษาจะกำหนดบนพื้นฐานของการตรวจเนื้อเยื่อวิทยาแบคทีเรียและเซลล์วิทยา แผลในกระเพาะอาหารที่ขาสามารถรักษาได้สองวิธี:
- ยา
- ศัลยกรรม.
ในกรณีส่วนใหญ่ การบำบัดแคลลัสด้วยน้ำสามารถทำได้โดยอิสระ หนังด้านเล็กๆ มักจะไม่เจ็บและไม่หลุดออกเอง ดังนั้นพวกเขาจึงถูกปิดด้วยปูนปลาสเตอร์ที่ช่วยปกป้องพวกเขาจากการบาดเจ็บ หากแคลลัสน้ำมีขนาดใหญ่จะทำให้รู้สึกไม่สบายอย่างมากและเต็มไปด้วยการแตก เจาะ "ท้องมาน" แบบนี้ดีกว่า เวลาที่เหมาะสมที่สุดในการเจาะคือวันแรกหลังจากที่ฟองปรากฏบนผิวหนัง
การเจาะแคลลัสน้ำจะต้องดำเนินการโดยปฏิบัติตามกฎเกณฑ์บางประการเพื่อหลีกเลี่ยงการติดเชื้อในแคลลัส ขั้นแรกจำเป็นต้องฆ่าเชื้อบริเวณที่เจาะ ในการทำเช่นนี้ ให้หล่อลื่นแคลลัสด้วยน้ำด้วยไอโอดีนหรือสีเขียวสดใส ประการที่สองการเจาะสามารถทำได้ด้วยเข็มที่ปราศจากเชื้อเท่านั้น คุณสามารถใช้เข็มหมุดหรือเข็มเย็บผ้าธรรมดาได้ หากต้องการฆ่าเชื้อ คุณต้องถือแอลกอฮอล์หรือตั้งไฟให้ร้อน
ควรทำการเจาะที่ด้านข้างของแคลลัสน้ำโดยสอดเข็มเกือบขนานกับผิว ไม่ควรเจาะแคลลัสในแนวตั้งฉากกับพื้นผิวไม่ว่าในกรณีใด เพราะจะทำให้เข็มแทงด้านล่างของแคลลัสได้ เพื่อให้แน่ใจว่าของเหลวที่ไหลออกจากแคลลัสน้ำเกิดขึ้นอย่างต่อเนื่อง ควรเจาะหลายครั้ง สิ่งสำคัญคืออย่าหักโหมจนเกินไปและรักษาผนังของฟองสบู่ไว้ เช่นเดียวกับผ้าพันแผลตามธรรมชาติ พวกมันปกปิดผิวหนังที่บอบบางซึ่งอยู่ภายในแคลลัสน้ำ และปกป้องจากความเสียหายและการติดเชื้อ
หลังจากทำการเจาะแล้ว แคลลัสน้ำจะถูกกดเบา ๆ ด้วยผ้ากอซเพื่อให้ของเหลวที่มีอยู่ทั้งหมดออกมา หากเมื่อเวลาผ่านไปแคลลัสเต็มไปด้วยเนื้อหาอีกครั้งก็จำเป็นต้องเจาะซ้ำ เพื่อป้องกันการพัฒนาของการติดเชื้อหลังการเจาะจะมีการทาครีมที่มียาปฏิชีวนะกับแคลลัสในน้ำ จากนั้นปิดแคลลัสด้วยพลาสเตอร์ป้องกันซึ่งควรเปลี่ยนอย่างน้อยวันละ 2 ครั้งและถอดออกในเวลากลางคืน
หากการเปิดของแคลลัสน้ำเกิดขึ้นเองและผนังฉีกขาดต้องทำความสะอาดและฆ่าเชื้อบาดแผลที่เกิดขึ้นใช้ครีมต้านเชื้อแบคทีเรียและปิดแคลลัสด้วยผ้ากอซและเทปกาว ส่วนหลังจะช่วยปกป้องแคลลัสน้ำจากการปนเปื้อนและการบาดเจ็บ ทำให้เกิดสภาวะที่เอื้ออำนวยต่อการรักษา
หากการติดเชื้อเข้าไปในแคลลัสในน้ำจำเป็นต้องเปิดและถอดผนังออกเนื่องจากแคลลัสแบบปิดจะมีการสร้างเงื่อนไขที่เอื้ออำนวยต่อการพัฒนากระบวนการติดเชื้อและการบวมน้ำ ดังนั้นหากติดเชื้อควรขอความช่วยเหลือจากศัลยแพทย์ เพื่อให้สอดคล้องกับกฎทั้งหมดของ asepsis เขาจะดำเนินการชันสูตรพลิกศพและการรักษาเบื้องต้นของแคลลัสน้ำที่ติดเชื้อ ใช้ผ้าพันแผลเพื่อให้แน่ใจว่ามีการระบายน้ำของบาดแผล และกำหนดให้มีการรักษาด้วยยาต้านแบคทีเรียในท้องถิ่น
แคลลัสแบบแห้งไม่ส่งผลกระทบต่อสุขภาพของมนุษย์ แต่อย่างใด แต่อาจทำให้เกิดความรู้สึกเจ็บปวดและไม่สบายได้ นอกจากปัญหาดังกล่าวแล้วยังกระตุ้นให้เกิดการปรากฏตัวของคอมเพล็กซ์อีกด้วย
คุณไม่ควรทนต่อข้อบกพร่องนี้บนผิวหนังเพราะคุณสามารถกำจัดมันได้หลายวิธี และหลายๆคนก็ได้เอาเปรียบไปแล้ว
แล้วคุณจะกำจัดหนังด้านที่แห้งและป้องกันไม่ให้เกิดขึ้นได้อย่างไร? หากคุณตรวจสอบปัญหานี้ทุกอย่างจะกลายเป็นเรื่องง่าย
แคลลัสแห้งคืออะไร?
แคลลัสแห้งเป็นบริเวณที่มีผิวแห้งตึงซึ่งเกิดขึ้นเมื่อผิวหนังถูกกดดันหรือเสียดสีมากเกินไป โดยพื้นฐานแล้วดูเหมือนว่ามีการเติบโตที่ฝ่าเท้าหรือบนนิ้วเท้าและนิ้ว ทำให้เกิดอาการปวด
ในลักษณะที่ปรากฏแคลลัสแห้งดูปกติมีขอบเขตที่ชัดเจนพร้อมการบดอัดที่เด่นชัด (แกนกลาง) แคลลัสแห้งอาจปรากฏได้จากหลายสาเหตุ - การดูแลเท้าที่ไม่เหมาะสมและไม่เหมาะสม รองเท้าที่ไม่สบาย น้ำหนักส่วนเกิน การขาดวิตามินเอและอี
แคลลัสดังกล่าวสามารถเกิดขึ้นได้ภายใต้สภาวะที่มีความชื้นในอากาศไม่เพียงพอ (ตัวอย่างเช่นสิ่งนี้พบได้ในอียิปต์) เพื่อป้องกันตัวเองจากปัญหานี้ แนะนำให้ทามอยเจอร์ไรเซอร์ทุกวันตอนกลางคืน
โดยแก่นของหนังด้านแล้ว แคลลัสแห้งคือผิวหนังที่หยาบเล็กน้อย ซึ่งเป็นตุ่มที่ดูไม่สวยเลย นอกจากนี้ซีลยังสามารถทำร้ายและทำให้รู้สึกไม่สบายเมื่อเดินได้ แต่สิ่งนี้กวนใจจากกิจวัตรประจำวัน
บ่อยครั้งที่แคลลัสดังกล่าวปรากฏบนเท้า แต่ก็สามารถปรากฏบนมือระหว่างนิ้วมือได้เช่นกัน
นอกจากนี้การปรากฏตัวของสิ่งที่น่ารำคาญอาจบ่งบอกถึงปัญหาสุขภาพที่ร้ายแรง ตัวอย่างเช่น คนที่เป็นโรคเบาหวานมักประสบปัญหาที่คล้ายกัน และเป็นเรื่องยากมากสำหรับพวกเขาที่จะกำจัดแคลลัสดังกล่าว
นอกจากนี้ข้อบกพร่องที่คล้ายกันบนผิวหนังอาจปรากฏขึ้นเมื่อ:
- เบอร์ซาติส;
- เท้าแบน;
- ขาดวิตามินเอหรืออีในร่างกาย
- โรคข้อเข่าเสื่อม;
- เดือยส้นเท้า
การปรากฏตัวของแคลลัสแห้งเป็นผลมาจากโรคข้างต้น ดังนั้นจึงเป็นสิ่งสำคัญที่จะต้องระบุสาเหตุที่แท้จริงของปัญหานี้เนื่องจากก่อนอื่นจำเป็นต้องรักษาโรคที่นำไปสู่การก่อตัวของข้อบกพร่อง
แคลลัสที่แห้งใช้เวลานานในการสร้าง ในตอนแรกเกิดการบดอัดเล็กน้อย ซึ่งเมื่อเวลาผ่านไปอาจเพิ่มขนาดได้

นอกจากนี้แคลลัสดังกล่าวส่วนใหญ่มักจะมีแกนกลางซึ่งจะต้องกำจัดออกก่อนอื่น มิฉะนั้นคุณอาจต้องเผชิญกับการศึกษาซ้ำ
หากแคลลัสแห้งปรากฏบนนิ้วเท้าที่มีก้าน การรักษาจะขึ้นอยู่กับความรุนแรงของปัญหา บางครั้งจำเป็นต้องมีการแทรกแซงการผ่าตัดด้วยซ้ำ
ไม่ว่าในกรณีใด เพื่อป้องกันภาวะแทรกซ้อน ควรติดต่อจักษุแพทย์ทันทีเพื่อทำการตรวจและสั่งการรักษาอย่างเพียงพอ
แคลลัสอาจสับสนกับหูดได้ง่าย ซึ่งทำให้การรักษาทำได้ยาก หูดมีขนาดใหญ่กว่าและยื่นออกมาเหนือพื้นผิวของผิวหนัง การรักษาหูดและหนังด้านจะแตกต่างกันไป สิ่งนี้จะต้องนำมาพิจารณา
อาการ
เพื่อไม่ให้แคลลัสแห้งสับสนกับหูดคุณควรทราบอาการหลักของการปรากฏตัวของพวกเขา
ผิวจะรู้สึกแห้งเมื่อสัมผัส มีสีเหลืองและอาจรู้สึกเจ็บเมื่อกด หากมีก้านจะมองเห็นได้ง่ายประมาณกลางส่วนที่หยาบ
มีความจำเป็นต้องรักษาสิ่งที่น่ารำคาญเช่นนี้เนื่องจากหากบุคคลรู้สึกไม่สบายเมื่อเดินเขาจะวางเท้าไม่ถูกต้องและอาจนำไปสู่ปัญหาร้ายแรงยิ่งขึ้นเช่นโรคข้ออักเสบและความโค้ง
เมื่อไปพบแพทย์ แนะนำให้ตรวจดูว่ามี papillomavirus อยู่ในร่างกายหรือไม่ เนื่องจากสามารถเป็นสาเหตุหนึ่งของโรคได้
แคลลัสหลักๆ มี 2 ประเภทอะไรบ้าง?
แคลลัสดังกล่าวมีสองประเภท - แข็งและอ่อน กลุ่มแรกมักเกิดในบริเวณที่ไม่มีขน โดยส่วนใหญ่มักเกิดบริเวณฝ่าเท้าและส้นเท้า
แคลลัสที่อ่อนนุ่มเกิดขึ้นระหว่างนิ้วเท้าและอาจทำให้เกิดความเจ็บปวดเหลือทน
แคลลัสแห้งที่นิ้วเท้ามักปรากฏเป็นผลมาจากการเลือกรองเท้าที่ไม่เหมาะสมหรือคงอยู่ ไม่แนะนำให้รักษาที่บ้านเป็นอย่างยิ่ง แต่อย่าพยายามตัดออกด้วยตัวเองมากนัก
จำเป็นต้องปรึกษาแพทย์!
เป็นเรื่องที่ควรค่าแก่การกล่าวถึงแยกกันเกี่ยวกับไม้เรียว หากไปถึงชั้นบนสุดของหนังกำพร้า บุคคลนั้นอาจรู้สึกเจ็บปวดอย่างรุนแรงและเดินลำบาก ในกรณีนี้ แนะนำให้นำออกในสถานพยาบาลทันที
วิธีการรักษา 3 อันดับแรก
เพื่อให้เข้าใจว่าแคลลัสที่แห้งบนเท้าที่มีก้านมีลักษณะอย่างไร คุณสามารถดูรูปถ่ายบนเว็บไซต์และวิดีโอได้ ขนาดอาจแตกต่างกัน - ทั้งหมดขึ้นอยู่กับความรุนแรงของโรค
ในกรณีที่รุนแรงควรปรึกษาจักษุแพทย์ทันที หากคุณตัดมันเองอาจส่งผลร้ายแรงและการเติบโตได้
วิธีกำจัดแคลลัสแห้ง เช่น นิ้วเท้าเล็ก ควรรักษาอย่างไร? มีหลายวิธีในการแก้ไขปัญหา:
- ยา.มีการกำหนดขี้ผึ้งหรือเจลพิเศษ
- การกำจัดด้วยเลเซอร์ตัวเลือกที่เหมาะสำหรับกรณีขั้นสูง
- การบำบัดด้วยความเย็นจัดวิธีการที่ค่อนข้างใหม่และมีประสิทธิภาพมาก
ถ้าเราพูดถึงวิธีการรักษายาส่วนใหญ่มักจะถูกกำหนดด้วยกรดซาลิไซลิกซึ่งจะกัดกร่อนซีลอย่างช้าๆและค่อยๆหายไป

แคลลัสแห้งจัดอยู่ในประเภทพยาธิสภาพ และตาม ICD 10 มีรหัส L84
ในการรักษามักมีการสั่งจ่ายยา มันออกฤทธิ์บนชั้น corneum และค่อยๆ ทำให้มันนิ่มลง หลังจากนั้นชั้นที่อ่อนตัวก็จะถูกขูดออก
ยาเกือบทั้งหมดส่วนใหญ่ทำหน้าที่ในลักษณะเดียวกัน - ยาเหล่านี้นิ่มลงดังนั้นจึงไม่เหมาะสมในทุกกรณี
หากมีไม้เรียวก็เป็นไปได้มากว่าจะไม่สามารถกำจัดมันด้วยความช่วยเหลือของยาได้
เมื่อแคลลัสแห้งปรากฏที่ฝ่าเท้าไม่ควรคิดว่าจะรักษาอย่างไรและต้องทำอย่างไร ขอแนะนำให้คุณมอบความไว้วางใจในการตัดสินใจนี้ให้กับแพทย์ของคุณ
วิธีการบางอย่างมีข้อห้ามและผลข้างเคียงแม้ว่าจะมีความปลอดภัยและต้องคำนึงถึงทั้งหมดนี้ด้วย แก้ไขปัญหานี้อย่างจริงจังและคุณจะสามารถกำจัดมันออกไปได้ทุกครั้ง
การสลายด้วยความเย็นจัด
วิธีกำจัดที่ได้รับความนิยมและมีประสิทธิภาพมากที่สุดคือการแช่แข็ง ไม่มีผลข้างเคียงหรือข้อห้าม; มีข้อยกเว้นในบางกรณี
สาระสำคัญของเทคนิคนี้ค่อนข้างง่าย: แพทย์ใช้แอพพลิเคชั่นพิเศษทาของเหลวบนแคลลัสแล้วกดลงไปสองสามวินาที

ฟองของเหลวก่อตัวขึ้นบริเวณแคลลัสซึ่งควรจะระเบิดภายในสองสามวัน อาจต้องทำหลายครั้ง โดยเซสชันหนึ่งใช้เวลาเพียงไม่กี่นาที
การกำจัดด้วยเลเซอร์
นี่เป็นวิธีที่ไม่เจ็บปวดและไม่ต้องใช้เลือดซึ่งเป็นที่นิยมมากในปัจจุบัน ไม่ว่าในกรณีใด นี่เป็นการผ่าตัด ดังนั้นคุณต้องไว้วางใจผู้เชี่ยวชาญที่มีประสบการณ์ในการกำจัดด้วยเลเซอร์
โปรดคำนึงด้วยว่ามีข้อห้าม
ข้อห้าม
- การตั้งครรภ์;
- ให้นมบุตร;
- โรคเบาหวาน;
- โรคหัวใจ
- อายุไม่เกิน 14 ปี
สาระสำคัญของวิธีการนั้นง่ายมาก: เลเซอร์จะร้อนขึ้นและ "เผา" ชั้นบนสุดของผิวหนัง แคลลัสจะหายไป แต่ค่อนข้างเป็นไปได้ว่าหลังจากนั้นไม่นานมันจะกลับมาอีกครั้ง
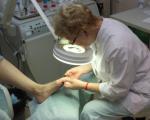
หากคุณมีแคลลัสแห้งขนาดเล็ก คุณสามารถใช้บริการทำเล็บเท้าทางการแพทย์ (ฮาร์ดแวร์) ได้ ขั้นตอนนี้ไม่เจ็บปวดและปลอดภัย ดำเนินการโดยใช้อุปกรณ์พิเศษโดยแพทย์ด้านความงาม (หมอซึ่งแก้โรคเท้า)

การทำเล็บเท้าแบบฮาร์ดแวร์มีข้อดีมากกว่าการอบไอน้ำเท้าแบบปกติหลายประการ กระบวนการนี้ใช้การเตรียมพิเศษ เจล น้ำมัน และอุปกรณ์บด ทั้งหมดนี้ช่วยลดความเสี่ยงของการบาดเจ็บ
สิ่งที่แนบมาควรจะเป็นแบบใช้แล้วทิ้งซึ่งจะช่วยขจัดการติดเชื้อระหว่างการทำเล็บได้อย่างสมบูรณ์ หากต้องการก็สามารถดมยาสลบได้แม้ว่าขั้นตอนจะถือว่าปลอดภัย แต่ทั้งหมดขึ้นอยู่กับความต้องการและความต้องการของลูกค้า
การผ่าตัดจะแสดงเมื่อใด?
หากมีหนังด้านที่แห้งปรากฏบนนิ้วเท้าของคุณ ผู้เชี่ยวชาญที่มีประสบการณ์สามารถบอกวิธีรักษาให้คุณได้ หากสถานการณ์ไม่คืบหน้าคุณสามารถกำจัดปัญหาด้วยยาหรือวิธีการชั่วคราวได้
ในกรณีส่วนใหญ่ บุคคลนั้นประสบปัญหาร้ายแรง และแพทย์อาจกำหนดให้นำเลเซอร์ออกหรือการบำบัดด้วยความเย็นจัด
ที่คลินิก คุณสามารถกำจัดปัญหาได้ในเวลาเพียง 15-30 นาที โดยไม่เจ็บปวดอย่างแน่นอน ทำได้โดยใช้หรือใช้ความเย็นจัด
ในกรณีแรกข้อบกพร่องนั้นถูกเผาไหม้จนหมดกระบวนการอักเสบจะหายไปโดยสิ้นเชิง หากเราพูดถึงการแช่แข็งด้วยความเย็นจัด ในกรณีนี้ชั้นเคราตินจะถูกสัมผัสกับไนโตรเจน จะใช้เวลาหลายวันกว่าที่ผิวหนังเคราตินจะหายไปอย่างสมบูรณ์ ขั้นตอนเหล่านี้ได้อธิบายไว้ข้างต้นแล้ว

การผ่าตัดเอาหนังด้านออกเป็นสิ่งจำเป็นสำหรับการบ่งชี้บางประการ
ข้อบ่งชี้
- เมื่อมีอาการปวดอย่างรุนแรงมีอาการคันและไม่สบายอย่างต่อเนื่อง
- หากผิวหนังบริเวณที่มีปัญหาเริ่มอักเสบจะมีอาการบวมและสวมรองเท้าลำบาก
- บริเวณที่เกิดเคราตินของผิวหนังเปลี่ยนสีกลายเป็นสีแดงหรือสีม่วง
ค่อนข้างเป็นไปได้ที่แพทย์จะแนะนำให้ตัดแคลลัสออกอย่างง่าย - การผ่าตัดออก แต่อาจเป็นไปได้หากบริเวณที่มีปัญหามีขนาดเล็ก ในกรณีนี้แคลลัสจะถูกเอาออกและบาดแผลที่เหลือจะค่อยๆสมานตัว
เป็นที่น่าสังเกตว่าวิธีการเหล่านี้ไม่รับประกันการกำเริบของโรคและโรคอาจกลับมาอีกครั้งหลังจากผ่านไประยะหนึ่ง หากสิ่งนี้เกิดขึ้น มีเพียงเทคนิคเครื่องมือเท่านั้นที่สามารถช่วยได้ ซึ่งรับประกันได้ แต่เป็นขั้นตอนที่เจ็บปวด แพทย์จะสั่งยาหลังการตรวจ
คำถามคำตอบ
เมื่อหนังด้านปรากฏขึ้น แพทย์หลายคนสั่งยา Antimozolin นี่คือครีมที่ต้องทาบนพื้นที่ที่ได้รับผลกระทบหลังการนึ่ง ผิวจะนุ่มขึ้นหลังจากนั้นจึงต้องถอดออก Bensalitin และ Namosol 911 ได้พิสูจน์แล้วว่ามีประสิทธิภาพเช่นกัน อ่านคำแนะนำในการใช้งานอย่างละเอียดเนื่องจากผลกระทบในอนาคตขึ้นอยู่กับสิ่งนี้
ไม่จำเป็นต้องกำจัดแคลลัสเสมอไป ความจริงก็คือในระยะเริ่มแรกจะเพียงพอที่จะรักษาสุขอนามัยของแขนขาส่วนล่างสวมรองเท้าที่เหมาะสมและใช้ขี้ผึ้ง เวลาจะผ่านไปและความบกพร่องก็จะหายไปเอง แต่มีหลายครั้งที่ต้องกำจัดแคลลัสแห้งออกโดยไม่ล้มเหลว การกำจัดจะแสดงออกหากมีอาการปวดอย่างรุนแรง มีการติดเชื้อ หรือมีท่อนไม้
ขั้นแรกควรรักษารอยแตกร้าวเพื่อป้องกันการติดเชื้อ น้ำยาฆ่าเชื้อใด ๆ จะช่วยในเรื่องนี้ ตัวอย่างเช่น ไฮโดรเจนเปอร์ออกไซด์และไอโอดีนมีความเหมาะสม มันคุ้มค่าที่จะใช้ผ้าพันแผลสักพัก หลังจากซื้อผลิตภัณฑ์พิเศษแล้ว บาดแผลจะได้รับการปฏิบัติด้วย แพทย์ตอบสนองเชิงบวกต่อครีม Lekkos, Ambulance และ Radevit
รักษาที่บ้าน (#verified)
หากแคลลัสมีขนาดเล็กและเพิ่งปรากฏการรักษาสามารถทำได้ที่บ้าน แต่แนะนำให้ปรึกษาแพทย์ก่อน

ต่อไปนี้เป็นวิธีการที่มีประสิทธิภาพ:
- การอบไอน้ำบริเวณที่มีปัญหาด้วยการอาบน้ำช่วยได้ คุณสามารถเพิ่มน้ำมันและสมุนไพรลงไปได้ซึ่งจะทำให้กระบวนการเร็วขึ้น วันละ 15 นาทีก็เพียงพอแล้ว หลังอาบน้ำคุณต้องถูบริเวณนั้นด้วยหินภูเขาไฟ อย่าออกแรงกดมากเกินไปและอย่าเคลื่อนไหวกะทันหัน ให้ค่อยๆ ทำจนกว่าชั้นหนังกำพร้าจะหายไปจนหมด
- ใช้ใบว่านหางจระเข้. นี่คือกระถางที่มีประโยชน์ ก่อนใช้ ให้แช่ใบไม้ไว้ในตู้เย็นสัก 2-3 ชั่วโมงเพราะจะช่วยเพิ่มประสิทธิภาพได้ ควรใช้ใบไม้ที่ขาในเวลากลางคืนและมัดให้แน่น
- มันฝรั่งสามารถช่วยกำจัดปัญหาได้ เมื่อต้องการทำเช่นนี้ ให้ขูดและนำไปใช้กับบริเวณที่มีปัญหา ทำสิ่งนี้ทุกวันและชั้น corneum จะนิ่มลง
- ตัวเลือกมาส์กด้วยแอสไพริน บดหลายเม็ดให้เป็นผง เติมว่านหางจระเข้หรือน้ำมะนาว หน้ากากพร้อมแล้ว อย่าใช้ส่วนผสมบ่อยเกินไป เนื่องจากกรดเมื่อสัมผัสเป็นเวลานานจะส่งผลเสียต่อผิวหนัง ทำขั้นตอนนี้ทุกๆ 2-3 วันและจะเห็นผลชัดเจน
ประการแรกควรจดจำเกี่ยวกับมาตรการป้องกันเนื่องจากลักษณะของแคลลัสแห้งระหว่างนิ้วเท้านั้นป้องกันได้ง่ายกว่าการรักษาในภายหลัง
- จำกฎสุขอนามัยอย่าลืมทำความสะอาดผิวที่หยาบกร้านและแช่เท้า
- เลือกรองเท้าให้เหมาะสมแม้ว่าคุณจะชอบคู่ไหนแต่ไม่พอดีก็อย่าเสี่ยงและทิ้งมันไป รองเท้า รองเท้าบูท รองเท้าบูทที่เลือกสรรอย่างเหมาะสมเป็นกุญแจสำคัญต่อสุขภาพ
- หากปรากฏให้รักษาทันทีอย่าคาดหวังว่าปัญหาจะหายไปเองเพราะเป็นเช่นนี้เกิดขึ้นได้ยากมาก
- หากต้องการถอดออก ให้ใช้หินภูเขาไฟ ห้ามใช้มีดโกนหรือมีดเด็ดขาด คุณไม่ควรใช้ตะไบเล็บเพราะอาจทำให้เกิดหูดได้
อย่าลืมว่าผลิตภัณฑ์สุขอนามัยต้องเป็นของเฉพาะบุคคล!
แคลลัสจะไม่ถูกส่งจากคนสู่คนซึ่งไม่สามารถพูดเกี่ยวกับหูดได้ ควรเล่นอย่างปลอดภัยและสวมรองเท้าแตะยางในที่สาธารณะ เช่น สระว่ายน้ำ หรือซาวน่า
อย่าใช้น้ำ celandine เนื่องจากมีฤทธิ์รุนแรงและอาจทำให้ผิวหนังไหม้และ microtrauma ได้
อิรินา โดโรฟีวา
ฝึกหัดช่างเสริมสวย
วิธีที่ได้รับความนิยมมากที่สุดในการขจัดแคลลัสคือขั้นตอนเลเซอร์ ความจริงก็คือเทคนิคนี้ไม่กระทบกระเทือนจิตใจในระหว่างการทำงานของแพทย์จะไม่มีการสัมผัสเนื้อเยื่อที่มีสุขภาพดี ในเซสชันเดียว คุณสามารถกำจัดแคลลัสที่น่ารำคาญได้ ในสถานการณ์ที่ซับซ้อนมากขึ้น จะต้องทำซ้ำขั้นตอน และการฟื้นตัวทำได้ง่ายและรวดเร็ว
มิเชล เพลส
ศัลยแพทย์พลาสติก
ฉันอยากจะแนะนำเทคนิคเลเซอร์ เนื่องจากทำภายในไม่กี่นาที ไม่มีเลือด และผู้ป่วยไม่รู้สึกเจ็บปวด สำหรับวิธีการใช้ไนโตรเจนนั้นค่อนข้างกระทบกระเทือนจิตใจ แต่ก็สามารถรับมือกับแคลลัสได้ดี ปัญหาคือผู้ป่วยจะต้องทนความเจ็บปวดและพักฟื้นเป็นเวลานาน
ดูแลร่างกายของคุณอย่าปล่อยให้ปัญหาดังกล่าวเกิดขึ้นเพราะป้องกันได้ง่ายกว่าการจัดการกับการรักษาที่ซับซ้อนในภายหลัง! อย่างไรก็ตามหากแคลลัสปรากฏบนร่างกายก็คุ้มค่าที่จะเริ่มมองหาสาเหตุของการปรากฏตัว
บางครั้งควรปรึกษาแพทย์จะดีกว่า เนื่องจากข้อบกพร่องนี้อาจเกิดจากการเจ็บป่วยร้ายแรง เป็นผลให้แคลลัสเป็นสัญญาณเล็กๆ น้อยๆ ของปัญหา
ชั้นสิบสอง โรคผิวหนังและเส้นใยใต้ผิวหนัง (L00-L99)
คลาสนี้ประกอบด้วยบล็อกต่อไปนี้:
L00-L04การติดเชื้อของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L10-L14ความผิดปกติของ Bullous
L20-L30โรคผิวหนังและกลาก
L40-L45ความผิดปกติของ Papulosquamous
L50-L54ลมพิษและเกิดผื่นแดง
L55-L59โรคผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับรังสี
L60-L75โรคผิวหนังส่วนต่อขยาย
L80-L99โรคอื่นๆ ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
หมวดหมู่ต่อไปนี้จะมีเครื่องหมายดอกจันกำกับไว้:
L14*โรคผิวหนังบูลลัสในโรคที่จำแนกไว้ที่อื่น
L45* โรค Papulosquamous ในโรคที่จำแนกไว้ที่อื่น
L54* ผื่นแดงในโรคจำแนกที่อื่น
L62* การเปลี่ยนแปลงของเล็บในโรคที่จำแนกไว้ที่อื่น
L86* Keratoderma ในโรคที่จำแนกไว้ที่อื่น
L99* ความผิดปกติอื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนังในโรคที่จำแนกไว้ที่อื่น
การติดเชื้อที่ผิวหนังและเส้นใยใต้ผิวหนัง (L00-L08)
หากจำเป็นต้องระบุเชื้อโรค ให้ใช้รหัสเพิ่มเติม ( B95-B97).
ไม่รวม: hordeolum ( H00.0)
โรคผิวหนังติดเชื้อ ( L30.3)
การติดเชื้อที่ผิวหนังเฉพาะที่จัดอยู่ในประเภท I
เช่น:
ไฟลามทุ่ง ( A46)
ไฟลามทุ่ง ( A26. -)
การติดเชื้อไวรัส herpetic ( บี00. -)
กำเนิด ( A60. -)
โรคติดต่อจากหอย ( B08.1)
ไมโคเซส ( B35-บี49)
pediculosis, acariasis และการระบาดอื่นๆ ( บี85-บี89)
หูดจากไวรัส ( B07)
โรคกระเพาะอักเสบ:
เลขที่ ( M79.3)
โรคลูปัส ( L93.2)
คอและหลัง ( M54.0)
กำเริบ [เวเบอร์-คริสเตียน] ( M35.6)
รอยแยกของริมฝีปาก [ติดขัด] (เนื่องจาก):
เลขที่ ( K13.0)
เชื้อรา ( B37. -)
การขาดไรโบฟลาวิน ( E53.0)
แกรนูโลมาแบบไพโอเจนิก ( L98.0)
งูสวัดเริม ( B02. -)
L00 กลุ่มอาการรอยโรคผิวหนังที่เกิดจากเชื้อ Staphylococcal ในรูปของแผลพุพองคล้ายแผลไหม้
Pemphigus ของทารกแรกเกิด
โรคของริตเตอร์
ไม่รวม: toxic epidermal necrolysis [Lyella] ( L51.2)
L01 พุพอง
ไม่รวม: พุพอง herpetiformis ( L40.1)
pemphigus ของทารกแรกเกิด ( L00)
L01.0พุพอง [เกิดจากสิ่งมีชีวิตใด ๆ ] [สถานที่ใด ๆ ] พุพอง Bockhart
L01.1การยับยั้งการทำงานของผิวหนังชนิดอื่น
L02 ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดง
รวมอยู่ด้วย: ต้ม
วัณโรค
ไม่รวม: บริเวณทวารหนักและทวารหนัก ( K61. -)
อวัยวะสืบพันธุ์ (ภายนอก):
หญิง ( N76.4)
ผู้ชาย ( N48.2, น49. -)
L02.0ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงบนใบหน้า
ไม่รวม: หูชั้นนอก ( H60.0)
ศตวรรษ ( H00.0)
ศีรษะ [ส่วนอื่นใดนอกจากใบหน้า] ( L02.8)
น้ำตาไหล:
ต่อม ( H04.0)
เส้นทาง ( H04.3)
ปาก ( K12.2)
จมูก ( J34.0)
เบ้าตา ( H05.0)
ใต้ขากรรไกรล่าง ( K12.2)
L02.1ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงที่คอ
L02.2ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงของลำตัว ผนังหน้าท้อง. กลับ [ส่วนอื่นใดที่ไม่ใช่ตะโพก] ผนังหน้าอก. บริเวณขาหนีบ เป้า. สะดือ
ไม่รวม: เต้านม ( N61)
เข็มขัดอุ้งเชิงกราน ( L02.4)
Omphalitis ของทารกแรกเกิด ( หน้า 38)
L02.3ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงที่สะโพก บริเวณตะโพก
ไม่รวม: ถุงน้ำ pilonidal ที่มีฝี ( L05.0)
L02.4ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงของแขนขา
L02.8ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงจากการแปลอื่นๆ
L02.9ฝีที่ผิวหนัง ฝีและเม็ดเลือดแดงไม่ระบุตำแหน่ง วัณโรค NOS
L03 เสมหะ
รวม: ต่อมน้ำเหลืองอักเสบเฉียบพลัน
ไม่รวม: เสมหะ:
บริเวณทวารหนักและทวารหนัก ( K61. -)
ช่องหูภายนอก ( H60.1)
อวัยวะเพศภายนอก:
หญิง ( N76.4)
ผู้ชาย ( N48.2, น49. -)
ศตวรรษ ( H00.0)
อุปกรณ์น้ำตา ( H04.3)
ปาก ( K12.2)
จมูก ( J34.0)
เซลลูไลติสอีโอซิโนฟิลิก (Velsa) ( L98.3)
โรคผิวหนังนิวโทรฟิลิกไข้ (เฉียบพลัน) [Svita] ( L98.2)
lymphangitis (เรื้อรัง) (กึ่งเฉียบพลัน) ( I89.1)
L03.0เสมหะของนิ้วมือและนิ้วเท้า
การติดเชื้อที่เล็บ โอนีเชีย. พาโรนีเชีย เปโรนีเคีย
L03.1เสมหะของส่วนอื่น ๆ ของแขนขา
รักแร้. เข็มขัดอุ้งเชิงกราน ไหล่
L03.2เสมหะบนใบหน้า
L03.3เสมหะของลำต้น ผนังช่องท้อง. กลับ [ส่วนใดส่วนหนึ่ง] ผนังหน้าอก. ขาหนีบ เป้า. สะดือ
ไม่รวม: omphalitis ของทารกแรกเกิด ( หน้า 38)
L03.8 Phlegmon ของการแปลอื่น ๆ
ศีรษะ [ส่วนอื่นใดที่ไม่ใช่ใบหน้า] หนังศีรษะ
L03.9เซลลูไลติส ไม่ระบุรายละเอียด
L04 ต่อมน้ำเหลืองอักเสบเฉียบพลัน
รวมถึง: ฝี (เฉียบพลัน) ของต่อมน้ำเหลือง
ต่อมน้ำเหลืองอักเสบเฉียบพลัน) ยกเว้น mesenteric
ไม่รวม: ต่อมน้ำเหลืองบวม ( ร59. -)
โรคที่เกิดจากไวรัสภูมิคุ้มกันบกพร่องของมนุษย์
[เอชไอวี] แสดงออกในลักษณะทั่วไป
ต่อมน้ำเหลือง ( B23.1)
ต่อมน้ำเหลืองอักเสบ:
เลขที่ ( I88.9)
เรื้อรังหรือกึ่งเฉียบพลัน ยกเว้น mesenteric ( I88.1)
mesenteric ไม่เฉพาะเจาะจง ( I88.0)
L04.0ต่อมน้ำเหลืองอักเสบเฉียบพลันที่ใบหน้า ศีรษะ และลำคอ
L04.1ต่อมน้ำเหลืองอักเสบเฉียบพลันของลำตัว
L04.2ต่อมน้ำเหลืองอักเสบเฉียบพลันของรยางค์บน รักแร้. ไหล่
L04.3ต่อมน้ำเหลืองอักเสบเฉียบพลันของรยางค์ล่าง เข็มขัดอุ้งเชิงกราน
L04.8ต่อมน้ำเหลืองอักเสบเฉียบพลันของการแปลอื่น ๆ
L04.9ต่อมน้ำเหลืองอักเสบเฉียบพลัน ไม่ระบุรายละเอียด
L05 ถุงน้ำไพโลไนดัล
รวมถึง: ทวาร - ก้นกบหรือ
ไซนัส) pilonidal
L05.0ถุงน้ำ Pilonidal ที่มีฝี
L05.9ถุงน้ำ Pilonidal ที่ไม่มีฝี ถุงน้ำ Pilonidal NOS
L08 การติดเชื้อเฉพาะที่อื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L08.0พโยเดอร์มา
โรคผิวหนัง:
มีหนอง
บำบัดน้ำเสีย
ไพโอเจนิก
ไม่รวม: pyoderma เน่าเปื่อย ( L88)
L08.1อิริทราสมา
L08.8การติดเชื้อเฉพาะที่อื่นๆ ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L08.9การติดเชื้อที่ผิวหนังและเนื้อเยื่อใต้ผิวหนังเฉพาะที่ ไม่ระบุรายละเอียด
โรคร้าย (L10-L14)
ไม่รวม: pemphigus ในครอบครัวที่อ่อนโยน (เรื้อรัง)
[โรคเฮลีย์-เฮลีย์] ( Q82.8)
กลุ่มอาการของรอยโรคผิวหนังที่เกิดจากเชื้อ Staphylococcal ในรูปแบบของแผลพุพองคล้ายแผลไหม้ ( L00)
การตายของผิวหนังชั้นนอกที่เป็นพิษ (กลุ่มอาการไลล์) ( L51.2)
L10 เพมฟิกัส [pemphigus]
ไม่รวม: pemphigus ของทารกแรกเกิด ( L00)
L10.0เพมฟิกัสหยาบคาย
L10.1มังสวิรัติ Pemphigus
L10.2เพมฟิกัส โฟลิเซียส
L10.3กระเพาะปัสสาวะบราซิล
L10.4 Pemphigus เป็นเม็ดเลือดแดง กลุ่มอาการเซเนียร์-อัชเชอร์
L10.5 pemphigus ที่เกิดจากยา
L10.8เพมฟิกัสประเภทอื่น
L10.9เพมฟิกัส ไม่ระบุรายละเอียด
L11 ความผิดปกติแบบอะแคนโทไลติกอื่น ๆ
L11.0ได้รับ Keratosis follicularis
ไม่รวม: keratosis follicularis (แต่กำเนิด) [Darrieu-White] ( Q82.8)
L11.1โรคผิวหนังอะแคนโทไลติกชั่วคราว (Grover's)
L11.8การเปลี่ยนแปลงอะแคนโทไลติกอื่นที่ระบุรายละเอียด
L11.9การเปลี่ยนแปลงของอะแคนโทไลติก ไม่ระบุรายละเอียด
L12 เพมฟิกอยด์
ไม่รวม: เริมตั้งครรภ์ ( O26.4)
พุพองเริม ( L40.1)
L12.0เพมฟิกอยด์กระทิง
L12.1แผลเป็นเพมฟิกอยด์ เพมฟิกอยด์ที่อ่อนโยนของเยื่อเมือก (Levera)
L12.2โรคบูลลัสเรื้อรังในเด็ก โรคผิวหนังอักเสบในเด็กและเยาวชน
L12.3ได้รับ Epidermolysis bullosa
ไม่รวม: epidermolysis bullosa (แต่กำเนิด) ( Q81. -)
L12.8เพมฟิจิโอดอื่น ๆ
L12.9เพมฟิกอยด์ ไม่ระบุรายละเอียด
L13 การเปลี่ยนแปลงอื่นๆ ที่เกิดขึ้น
L13.0โรคผิวหนังอักเสบเริม โรคดูห์ริง
L13.1โรคผิวหนังอักเสบแบบตุ่มหนองใต้กระจกตา โรคสเนดดอน-วิลกินสัน
L13.8การเปลี่ยนแปลง bullous อื่น ๆ ที่ระบุ
L13.9การเปลี่ยนแปลงที่รุนแรง ไม่ระบุรายละเอียด
L14* ความผิดปกติของผิวหนัง Bullous ในโรคที่จำแนกไว้ที่อื่น
โรคผิวหนังและกลาก (L20-L30)
หมายเหตุในบล็อกนี้ คำว่า “dermatitis” และ “eczema” ถูกใช้สลับกันเป็นคำพ้องความหมาย
ไม่รวม: โรค granulomatous เรื้อรัง (ในวัยเด็ก) ( D71)
โรคผิวหนัง:
ผิวแห้ง ( L85.3)
เทียม ( L98.1)
เน่าเปื่อย ( L88)
โรคเริม ( L13.0)
รอบดวงตา ( L71.0)
นิ่ง ( ฉัน83.1
— ฉัน83.2
)
โรคผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับการได้รับรังสี ( L55-L59)
L20 โรคผิวหนังภูมิแพ้
ไม่รวม: neurodermatitis แบบจำกัด ( L28.0)
L20.0โรคหิด Beignets
L20.8โรคผิวหนังภูมิแพ้อื่น ๆ
กลาก:
งอ NEC
เด็ก (เฉียบพลัน) (เรื้อรัง)
ภายนอก (แพ้)
โรคผิวหนังอักเสบ:
ภูมิแพ้ (เป็นภาษาท้องถิ่น)
กระจาย
L20.9โรคผิวหนังภูมิแพ้ ไม่ระบุรายละเอียด
L21 ผิวหนังอักเสบจากซีบอร์เฮอิก
ไม่รวม: โรคผิวหนังติดเชื้อ ( L30.3)
L21.0 seborrhea ของศีรษะ "หมวกเด็ก"
L21.1โรคผิวหนังอักเสบในวัยแรกเกิดของ Seborrheic
L21.8โรคผิวหนัง seborrheic อื่น ๆ
L21.9ผิวหนังอักเสบจากเชื้อ Seborrheic ไม่ระบุรายละเอียด
L22 โรคผิวหนังผ้าอ้อม
ผ้าอ้อม:
เกิดผื่นแดง
ผื่น
ผื่นผ้าอ้อมคล้ายโรคสะเก็ดเงิน
L23 ผิวหนังอักเสบจากการแพ้สัมผัส
รวมอยู่ด้วย: กลากจากการสัมผัสภูมิแพ้
ไม่รวม: โรคภูมิแพ้ NOS ( T78.4)
โรคผิวหนัง:
เลขที่ ( L30.9)
ติดต่อบีดียู ( L25.9)
ผ้าอ้อม ( L22)
L27. -)
ศตวรรษ ( H01.1)
การติดต่อที่ระคายเคืองง่าย ( L24. -)
รอบดวงตา ( L71.0)
กลากของหูชั้นนอก ( H60.5)
โรคผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับการได้รับรังสี ( L55-L59)
L23.0ผิวหนังอักเสบจากการแพ้สัมผัสที่เกิดจากโลหะ โครเมียม. นิกเกิล
L23.1โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากกาว
L23.2โรคผิวหนังภูมิแพ้สัมผัสที่เกิดจากเครื่องสำอาง
L23.3โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากยาที่สัมผัสกับผิวหนัง
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
T88.7)
L27.0-L27.1)
L23.4โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากสีย้อม
L23.5โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากสารเคมีอื่นๆ
ด้วยปูนซีเมนต์ ยาฆ่าแมลง พลาสติก. ยาง
L23.6โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากการสัมผัสกับอาหารทางผิวหนัง
L27.2)
L23.7โรคผิวหนังอักเสบจากการแพ้ที่เกิดจากพืชอื่นที่ไม่ใช่อาหาร
L23.8ผิวหนังอักเสบจากการแพ้สัมผัสที่เกิดจากสารอื่นๆ
L23.9ผิวหนังอักเสบจากการแพ้ ไม่ระบุสาเหตุ กลากติดต่อภูมิแพ้ NOS
L24 ผิวหนังอักเสบจากการสัมผัสที่ระคายเคืองง่าย
รวมอยู่ด้วย: กลากติดต่อที่ระคายเคืองง่าย
ไม่รวม: โรคภูมิแพ้ NOS ( T78.4)
โรคผิวหนัง:
เลขที่ ( L30.9)
การสัมผัสสารก่อภูมิแพ้ ( L23. -)
ติดต่อบีดียู ( L25.9)
ผ้าอ้อม ( L22)
เกิดจากสารที่รับประทาน ( L27. -)
ศตวรรษ ( H01.1)
รอบดวงตา ( L71.0)
กลากของหูชั้นนอก ( H60.5)
โรคผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้อง
ด้วยการสัมผัสกับรังสี ( L55-L59)
L24.0โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากผงซักฟอก
L24.1โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากน้ำมันและสารหล่อลื่น
L24.2โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากตัวทำละลาย
ตัวทำละลาย:
มีคลอรีน)
ไซโคลเฮกเซน)
ไม่มีตัวตน)
ไกลโคลิก) กลุ่ม
ไฮโดรคาร์บอน)
คีโตน)
L24.3โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากเครื่องสำอาง
L24.4โรคผิวหนังอักเสบจากการสัมผัสสารระคายเคืองที่เกิดจากยาที่สัมผัสกับผิวหนัง
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
ไม่รวม: การแพ้ยาที่เกิดจาก NOS ( T88.7)
โรคผิวหนังที่เกิดจากยา ( L27.0-L27.1)
L24.5โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากสารเคมีอื่นๆ
ด้วยปูนซีเมนต์ ยาฆ่าแมลง
L24.6โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากการสัมผัสกับอาหารทางผิวหนัง
ไม่รวม: โรคผิวหนังที่เกิดจากอาหารที่รับประทาน ( L27.2)
L24.7โรคผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากพืชอื่นที่ไม่ใช่อาหาร
L24.8ผิวหนังอักเสบจากการสัมผัสระคายเคืองง่ายที่เกิดจากสารอื่นๆ สีย้อม
L24.9ผิวหนังอักเสบจากการสัมผัสที่ระคายเคืองง่าย ไม่ระบุสาเหตุ ระคายเคืองต่อผิวหนังอักเสบจากการสัมผัส NOS
L25 ติดต่อผิวหนังอักเสบ ไม่ระบุรายละเอียด
รวมอยู่ด้วย: กลากติดต่อ ไม่ระบุรายละเอียด
ไม่รวม: โรคภูมิแพ้ NOS ( T78.4)
โรคผิวหนัง:
เลขที่ ( L30.9)
การสัมผัสสารก่อภูมิแพ้ ( L23. -)
เกิดจากสารที่รับประทาน ( L27. -)
ศตวรรษ ( H01.1)
การติดต่อที่ระคายเคืองง่าย ( L24. -)
รอบดวงตา ( L71.0)
กลากของหูชั้นนอก ( H60.5)
รอยโรคของผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้อง
ด้วยการสัมผัสกับรังสี ( L55-L59)
L25.0ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียดที่เกิดจากเครื่องสำอาง
L25.1ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียด เกิดจากยาที่สัมผัสกับผิวหนัง
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
ไม่รวม: การแพ้ยาที่เกิดจาก NOS ( T88.7)
โรคผิวหนังที่เกิดจากยา ( L27.0-L27.1)
L25.2ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียดที่เกิดจากสีย้อม
L25.3ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียดที่เกิดจากสารเคมีอื่นๆ ด้วยปูนซีเมนต์ ยาฆ่าแมลง
L25.4ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียด เกิดจากอาหารที่สัมผัสกับผิวหนัง
ไม่รวม: โรคผิวหนังอักเสบจากการสัมผัสที่เกิดจากอาหารที่รับประทาน ( L27.2)
L25.5ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียดที่เกิดจากพืชที่ไม่ใช่อาหาร
L25.8ผิวหนังอักเสบจากการสัมผัสที่ไม่ระบุรายละเอียดที่เกิดจากสารอื่น
L25.9ผิวหนังอักเสบจากการสัมผัส ไม่ระบุสาเหตุ ไม่ระบุ
ติดต่อ:
ผิวหนังอักเสบ (อาชีวอนามัย) NOS
กลาก (อาชีวอนามัย) NOS
L26 โรคผิวหนังอักเสบเรื้อรัง
ปิติริอาซ เกบรา
ไม่รวม: โรคริทเตอร์ ( L00)
L27 ผิวหนังอักเสบที่เกิดจากสารที่กินเข้าไป
ไม่รวม: ไม่พึงประสงค์:
การได้รับยา NOS ( T88.7)
ปฏิกิริยาต่ออาหาร ไม่รวมโรคผิวหนัง ( T78.0-T78.1)
อาการแพ้ NOS ( T78.4)
ติดต่อโรคผิวหนัง ( L23-l25)
ยา:
ปฏิกิริยาการแพ้แสง ( L56.1)
ปฏิกิริยาพิษแสง ( L56.0)
ลมพิษ ( L50. -)
L27.0ผื่นผิวหนังทั่วไปที่เกิดจากยาและการใช้ยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L27.1ผื่นผิวหนังเฉพาะที่ที่เกิดจากยาและการใช้ยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L27.2ผิวหนังอักเสบที่เกิดจากอาหารที่รับประทาน
ไม่รวม: ผิวหนังอักเสบที่เกิดจากอาหารที่สัมผัสกับผิวหนัง ( L23.6, L24.6, L25.4)
L27.8ผิวหนังอักเสบที่เกิดจากสารอื่นที่กินเข้าไป
L27.9ผิวหนังอักเสบที่เกิดจากสารที่ไม่ระบุรายละเอียดกินเข้าไป
L28 ตะไคร่และหนองเรื้อรังอย่างง่าย
L28.0ตะไคร่เรื้อรังอย่างง่าย neurodermatitis จำกัด กลากเกลื้อน NOS
L28.1อาการคันเป็นก้อนกลม
L28.2อาการคันอีก
อาการคัน:
หมายเลข
เกบราส
ไมทิส
ลมพิษ papular
L29 อาการคัน
ไม่รวม: อาการประสาทเกาผิวหนัง ( L98.1)
อาการคันทางจิต ( F45.8)
L29.0อาการคันที่ทวารหนัก
L29.1อาการคันของถุงอัณฑะ
L29.2อาการคันที่ช่องคลอด
L29.3อาการคันที่เกิดจากอวัยวะเพศ ไม่ระบุรายละเอียด
L29.8คันอีก
L29.9อาการคันที่ไม่ระบุรายละเอียด อาการคัน NOS
L30 โรคผิวหนังอื่น ๆ
ไม่รวม: โรคผิวหนัง:
ติดต่อ ( L23-L25)
ผิวแห้ง ( L85.3)
โรคอัมพาตจากแผ่นโลหะขนาดเล็ก ( L41.3)
โรคผิวหนังชะงักงัน ( I83.1-I83.2)
L30.0กลากเหรียญ
L30.1 Dyshidrosis [ปอมโฟลิกซ์]
L30.2ความไวแสงอัตโนมัติของผิวหนัง แคนดิดา. โรคผิวหนัง กลาก
L30.3โรคผิวหนังอักเสบติดเชื้อ
กลากติดเชื้อ
L30.4ผื่นผ้าอ้อมที่เป็นเม็ดเลือดแดง
L30.5 Pityriasis สีขาว
L30.8โรคผิวหนังอักเสบอื่นที่ระบุรายละเอียด
L30.9ผิวหนังอักเสบ ไม่ระบุรายละเอียด
กลาก NOS
โรคปาปูโลสควอมัส (L40-L45)
L40 โรคสะเก็ดเงิน
L40.0โรคสะเก็ดเงินขิง โรคสะเก็ดเงินเหรียญ คราบจุลินทรีย์
L40.1โรคสะเก็ดเงินแบบ pustular ทั่วไป พุพองเริม โรคซุมบุช
L40.2 Acrodermatitis ถาวร (Allopo)
L40.3 Palmar และฝ่าเท้า pustulosis
L40.4โรคสะเก็ดเงิน Guttate
L40.5โรคสะเก็ดเงินข้ออักเสบ ( M07.0-ม07.3*, M09.0*)
L40.8โรคสะเก็ดเงินอื่น ๆ โรคสะเก็ดเงินผกผันแบบยืดหยุ่น
L40.9โรคสะเก็ดเงิน ไม่ระบุรายละเอียด
L41 โรคอัมพาต
ไม่รวม: poikiloderma หลอดเลือดตีบ ( L94.5)
L41.0 Pityriasis lichenoid และไข้ทรพิษเฉียบพลัน โรคมูชา-ฮาเบอร์มันน์
L41.1 Pityriasis lichenoid เรื้อรัง
L41.2 papulosis ต่อมน้ำเหลือง
L41.3โรคสะเก็ดเงินจากคราบจุลินทรีย์ขนาดเล็ก
L41.4โรคสะเก็ดเงินจากแผ่นโลหะขนาดใหญ่
L41.5โรคสะเก็ดเงินตาข่าย
L41.8โรคอัมพาตอื่น ๆ
L41.9โรคอัมพาตครึ่งซีก ไม่ระบุรายละเอียด
L42 Pityriasis rosea [จิเบร่า]
L43 ไลเคน ruber flatus
ไม่รวม: ไลเคนพลานัสพิลาริส ( L66.1)
L43.0ไลเคน Hypertrophic สีแดงแบน
L43.1ไลเคนพลานัสบูลโลซ่า
L43.2ปฏิกิริยาของไลเคนอยด์ต่อยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L43.3ไลเคนพลานัสกึ่งเฉียบพลัน (ใช้งานอยู่) ไลเคนพลานัสเขตร้อน
L43.8ไลเคนพลานัสชนิดอื่น
L43.9ไลเคนพลานัส ไม่ระบุรายละเอียด
L44 การเปลี่ยนแปลง papulosquamous อื่น ๆ
L44.0 Pityriasis ผมสีแดง pityriasis
L44.1ไลเคนที่ยอดเยี่ยม
L44.2ไลเคนเชิงเส้น
L44.3กลากเกลื้อน moniliform สีแดง
L44.4 Acrodermatitis papular ในวัยแรกเกิด (กลุ่มอาการ Gianotti-Crosti)
L44.8การเปลี่ยนแปลง papulosquamous อื่น ๆ ที่ระบุ
L44.9การเปลี่ยนแปลงของ Papulosquamous ไม่ระบุรายละเอียด
L45* ความผิดปกติของ Papulosquamous ในโรคที่จำแนกไว้ที่อื่น
ลมพิษและผื่นแดง (L50-L54)
ไม่รวม: โรค Lyme ( A69.2)
โรซาเซีย ( L71. -)
L50 ลมพิษ
ไม่รวม: โรคผิวหนังอักเสบจากการแพ้ ( L23. -)
แองจิโออีดีมา ( T78.3)
อาการบวมน้ำของหลอดเลือดทางพันธุกรรม ( E88.0)
อาการบวมน้ำของ Quincke ( T78.3)
ลมพิษ:
ยักษ์ ( T78.3)
ทารกแรกเกิด ( หน้า 83.8)
papular ( L28.2)
เม็ดสี ( Q82.2)
เวย์ ( T80.6)
แสงอาทิตย์ ( L56.3)
L50.0ลมพิษภูมิแพ้
L50.1ลมพิษไม่ทราบสาเหตุ
L50.2ลมพิษที่เกิดจากการสัมผัสกับอุณหภูมิต่ำหรือสูง
L50.3ลมพิษผิวหนัง
L50.4ลมพิษสั่นสะเทือน
L50.5ลมพิษ Cholinergic
L50.6ติดต่อลมพิษ
L50.8ลมพิษอื่นๆ
ลมพิษ:
เรื้อรัง
เกิดซ้ำเป็นระยะ
L50.9ลมพิษ ไม่ระบุรายละเอียด
L51 ผื่นแดงมัลติฟอร์ม
L51.0ภาวะเม็ดเลือดแดงแบบ nonbullous multiforme
L51.1ผื่นแดง multiforme กลุ่มอาการสตีเวนส์-จอห์นสัน
L51.2พิษของผิวหนังชั้นนอกตาย (ไลเอลลา)
L51.8ผื่นแดง multiforme อื่น ๆ
L51.9ผื่นแดงหลายรูปแบบ ไม่ระบุรายละเอียด
L52 อีริทีมา โนโดซัม
L53 ภาวะเม็ดเลือดแดงอื่น ๆ
ไม่รวม: เกิดผื่นแดง:
เผา ( L59.0)
เกิดจากการสัมผัสกับผิวหนังของสารภายนอก ( L23-L25)
ผื่นผ้าอ้อม ( L30.4)
L53.0 Erythema toxicum
หากจำเป็นต้องระบุสารพิษ ให้ใช้รหัสสาเหตุภายนอกเพิ่มเติม (ประเภท XX)
ไม่รวม: พิษเม็ดเลือดแดงในทารกแรกเกิด ( หน้า 83.1)
L53.1 Erythema วงแหวนแรงเหวี่ยง
L53.2เกิดผื่นแดงเล็กน้อย
L53.3ผื่นแดงที่มีลวดลายเรื้อรังอื่น ๆ
L53.8ภาวะเม็ดเลือดแดงอื่นที่ระบุรายละเอียด
L53.9ภาวะเม็ดเลือดแดง ไม่ระบุรายละเอียด เกิดผื่นแดง NOS อีริโธรเดอร์มา
L54* เกิดผื่นแดงในโรคที่จำแนกไว้ที่อื่น
L54.0* Erythema เล็กน้อยในโรคไขข้ออักเสบเฉียบพลัน ( I00+)
L54.8* ผื่นแดงในโรคอื่นที่จำแนกไว้ที่อื่น
โรคผิวหนังและเส้นใยใต้ผิวหนัง
การสัมผัสรังสีที่เกี่ยวข้อง (L55-L59)
L55 ผิวไหม้แดด
L55.0การถูกแดดเผาระดับแรก
L55.1การถูกแดดเผาระดับที่สอง
L55.2การถูกแดดเผาระดับที่สาม
L55.8โดนแดดเผาอีก
L55.9ผิวไหม้แดด ไม่ระบุรายละเอียด
L56 การเปลี่ยนแปลงทางผิวหนังเฉียบพลันอื่น ๆ ที่เกิดจากรังสีอัลตราไวโอเลต
L56.0ปฏิกิริยาพิษจากแสงของยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L56.1ปฏิกิริยาการแพ้ยาของยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L56.2โรคผิวหนังอักเสบจากการสัมผัสแสง
L56.3ลมพิษแสงอาทิตย์
L56.4การปะทุของแสงแบบโพลีมอร์ฟิก
L56.8การเปลี่ยนแปลงทางผิวหนังเฉียบพลันอื่นที่ระบุรายละเอียดซึ่งเกิดจากรังสีอัลตราไวโอเลต
L56.9การเปลี่ยนแปลงทางผิวหนังเฉียบพลันที่เกิดจากรังสีอัลตราไวโอเลต ไม่ระบุรายละเอียด
L57 การเปลี่ยนแปลงของผิวหนังที่เกิดจากการได้รับรังสีที่ไม่ก่อให้เกิดไอออนอย่างเรื้อรัง
L57.0 keratosis ของ Actinic (โฟโตเคมีคอล)
เคราโตซิส:
หมายเลข
ชราภาพ
แสงอาทิตย์
L57.1แอคตินิกเรติคูลอยด์
L57.2ผิวรูปเพชรที่ด้านหลังศีรษะ (คอ)
L57.3ปอยกิโลเดอร์มา สิววัต
L57.4การฝ่อในวัยชรา (ความหย่อนคล้อย) ของผิวหนัง อีลาสโตซิสในวัยชรา
L57.5 Actinic [โฟโตเคมีคัล] แกรนูโลมา
L57.8การเปลี่ยนแปลงอื่นๆ ของผิวหนังที่เกิดจากการได้รับรังสีที่ไม่ก่อให้เกิดไอออนอย่างเรื้อรัง
หนังชาวนา. ผิวของเซเลอร์ โรคผิวหนังจากแสงอาทิตย์
L57.9การเปลี่ยนแปลงของผิวหนังที่เกิดจากการได้รับรังสีที่ไม่ก่อให้เกิดไอออนเรื้อรัง ไม่ระบุรายละเอียด
L58 โรคผิวหนังจากการฉายรังสี
L58.0โรคผิวหนังอักเสบจากรังสีเฉียบพลัน
L58.1โรคผิวหนังอักเสบจากรังสีเรื้อรัง
L58.9ผิวหนังอักเสบจากการฉายรังสี ไม่ระบุรายละเอียด
L59 โรคอื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับรังสี
L59.0ผื่นแดงไหม้ [ab igne dermatitis]
L59.8โรคอื่นที่ระบุรายละเอียดทางผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับรังสี
L59.9โรคผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกี่ยวข้องกับรังสี ไม่ระบุรายละเอียด
โรคผิวหนังภาคผนวก (L60-L75)
ไม่รวม: ความบกพร่องแต่กำเนิดของผิวหนังภายนอก ( Q84. -)
L60 โรคเล็บ
ไม่รวม: ตะไบเล็บ ( R68.3)
โอนิเชียและพาโรนีเชีย ( L03.0)
L60.0เล็บคุด
L60.1การสลายเชื้อรา (Onycholysis)
L60.2โรคเหงือกอักเสบ
L60.3โรคเล็บเสื่อม
L60.4โบไลน์
L60.5กลุ่มอาการเล็บเหลือง
L60.8โรคเล็บอื่นๆ
L60.9โรคเล็บ ไม่ระบุรายละเอียด
L62* การเปลี่ยนแปลงของเล็บในโรคที่จำแนกไว้ที่อื่น
L62.0* เล็บขบที่มี pachydermoperiostosis ( M89.4+)
L62.8* การเปลี่ยนแปลงของเล็บในโรคอื่นที่จำแนกไว้ที่อื่น
L63 ผมร่วงเป็นหย่อม
L63.0ผมร่วงรวม
L63.1ผมร่วง universalis
L63.2ศีรษะล้านบริเวณ (แบบริบบิ้น)
L63.8ผมร่วงเป็นหย่อมอื่น
L63.9ผมร่วงเป็นหย่อม ไม่ระบุรายละเอียด
L64 ผมร่วงแบบแอนโดรเจนเนติก
รวมอยู่ด้วย: ศีรษะล้านแบบชาย
L64.0ผมร่วงแอนโดรเจนเนติกส์ที่เกิดจากยา
หากจำเป็นต้องระบุยาให้ใช้รหัสเพิ่มเติมสำหรับสาเหตุภายนอก (คลาส XX)
L64.8ผมร่วงแบบแอนโดรเจนเนติกส์อื่น ๆ
L64.9ผมร่วงจากพันธุกรรม ไม่ระบุรายละเอียด
L65 ผมร่วงแบบอื่นที่ไม่มีรอยแผลเป็น
ไม่รวม: ไตรโคทิลโลมาเนีย ( F63.3)
L65.0ผมร่วงเทโลเจน
L65.1อานาเจน ผมร่วง. การสร้าง Miasma ขึ้นมาใหม่
L65.2ผมร่วง mucinosa
L65.8ผมร่วงที่ไม่มีรอยแผลเป็นอื่นๆ ที่ระบุรายละเอียด
L65.9ผมร่วงแบบไม่เกิดแผลเป็น ไม่ระบุรายละเอียด
L66 ผมร่วงจากแผลเป็น
L66.0ผมร่วง macular cicatricial
L66.1ไลเคนพลานัสพิลาริส ไลเคนพลานัสฟอลลิคูลาร์
L66.2รูขุมขนอักเสบนำไปสู่ศีรษะล้าน
L66.3 Perifolliculitis ของฝีที่ศีรษะ
L66.4รูขุมขนอักเสบ reticularis cicatricial erythematous
L66.8ผมร่วงที่เป็นแผลเป็นอื่น ๆ
L66.9ผมร่วงจากแผลเป็น ไม่ระบุรายละเอียด
L67 ความผิดปกติของเส้นผมและสีผม
ไม่รวม: ผมปม ( Q84.1)
ผมลูกปัด ( Q84.1)
ผมร่วงเทโลเจน ( L65.0)
L67.0เชื้อ Trichorrhexis nodosum
L67.1การเปลี่ยนแปลงสีผม ผมสีเทา. เทา (ก่อนวัยอันควร) เฮเทอโรโครเมียของเส้นผม
โรคโปลิโอ:
หมายเลข
ได้มาอย่างจำกัด
L67.8ความผิดปกติอื่นๆ ของสีผมและเส้นผม ความเปราะบางของเส้นผม
L67.9ความผิดปกติของเส้นผมและสีผม ไม่ระบุรายละเอียด
L68 ภาวะไขมันในเลือดสูง
รวมอยู่ด้วย: มีขนมากเกินไป
ไม่รวม: ภาวะไขมันในเลือดสูงแต่กำเนิด ( Q84.2)
ผม Vellus ทน ( Q84.2)
L68.0ขนดก
L68.1ได้รับภาวะ Hypertrichosis ของเส้นผม vellus
หากจำเป็นต้องระบุยาที่ทำให้เกิดความผิดปกติ ให้ใช้รหัสสาเหตุภายนอกเพิ่มเติม (คลาส XX)
L68.2ภาวะไขมันในเลือดสูงเฉพาะที่
L68.3โพลีทรีชี่
L68.8ภาวะไขมันในเลือดสูงอื่น ๆ
L68.9ภาวะไขมันในเลือดสูง ไม่ระบุรายละเอียด
L70 สิว
ไม่รวม: สิวคีลอยด์ ( L73.0)
L70.0สิวที่พบบ่อย [สิวอักเสบ]
L70.1สิวทรงกลม
L70.2สิวอักเสบ สิว miliary ที่ตายแล้ว
L70.3ปลาไหลเขตร้อน
ล70.4
สิวเด็ก
ล70.5
สิว excoriee des jeunes filles
L70.8สิวอื่นๆ
L70.9สิว ไม่ระบุรายละเอียด
L71 โรซาเซีย
L71.0โรคผิวหนังอักเสบในช่องท้อง
หากจำเป็นต้องระบุยาที่ทำให้เกิดรอยโรค ให้ใช้รหัสสาเหตุภายนอกเพิ่มเติม (คลาส XX)
L71.1ไรโนไฟมา
L71.8โรซาเซียอีกประเภทหนึ่ง
L71.9โรซาเซีย ไม่ระบุรายละเอียด
L72 ซีสต์ฟอลลิคูลาร์ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L72.0ถุงหนังกำพร้า
L72.1ไตรโคเดอร์มอลซีสต์ ผมซีสต์ ซีสต์ไขมัน
L72.2 Styatocystoma หลายรายการ
L72.8ซีสต์ฟอลลิคูลาร์อื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L72.9ถุงฟอลลิคูลาร์ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง ไม่ระบุรายละเอียด
L73 โรคอื่นของรูขุมขน
L73.0สิวคีลอยด์
L73.1 Pseudofolliculitis ของผมเครา
L73.2 Hidradenitis หนองใน
L73.8โรคฟอลลิเคิลอื่นๆ ที่ระบุรายละเอียด Sycosis ของเครา
L73.9โรครูขุมขน ไม่ระบุรายละเอียด
L74 โรคของต่อมเหงื่อ merocrine [eccrine]
ไม่รวม: เหงื่อออกมาก ( ร61. -)
L74.0มิเลียเรีย รูบรา
L74.1ผลึกมิเลียเรีย
L74.2ความร้อนรุ่มอยู่ลึกล้ำ Anhidrosis เขตร้อน
L74.3มิเลียเรีย ไม่ระบุรายละเอียด
L74.4โรคแอนไฮโดรซิส โรคไฮโปฮิโดรซิส
L74.8โรคอื่นของต่อมเหงื่อ Merocrine
L74.9ความผิดปกติของเหงื่อออก Merocrine ไม่ระบุรายละเอียด ต่อมเหงื่อเสียหาย NOS
L75 โรคของต่อมเหงื่อ Apocrine
ไม่รวม: dyshidrosis [pompholyx] ( L30.1)
hidradenitis suppurativa ( L73.2)
L75.0โรคโบรมิโดรซิส
L75.1โรคโครโมโดรซิส
L75.2ผื่นความร้อน Apocrine โรคฟ็อกซ์-ฟอร์ไดซ์
L75.8โรคอื่นของต่อมเหงื่อ Apocrine
L75.9ภาวะต่อมเหงื่ออะโพไครน์ ไม่ระบุรายละเอียด
โรคอื่นๆ ของผิวหนังและเส้นใยใต้ผิวหนัง (L80-L99)
L80 โรคด่างขาว
L81 ความผิดปกติของเม็ดสีอื่น ๆ
ไม่รวม: ปาน NOS ( Q82.5)
ปาน - ดูดัชนีตามตัวอักษร
กลุ่มอาการพีทซ์-จิเกอร์ส (ทูแรน) ( Q85.8)
L81.0รอยดำหลังการอักเสบ
L81.1เกลื้อน
L81.2กระ
ล81.3
คราบกาแฟ
ล81.4
รอยดำของเมลานินอื่น ๆ เลนติโก
L81.5ลิวโคเดอร์มา มิได้จำแนกไว้ที่ใด
L81.6ความผิดปกติอื่นๆ ที่เกี่ยวข้องกับการผลิตเมลานินลดลง
L81.7โรคผิวหนังที่มีเม็ดสีสีแดง Angioma กำลังคืบคลาน
L81.8ความผิดปกติของเม็ดสีอื่นที่ระบุรายละเอียด เม็ดสีเหล็ก รอยสักสี
L81.9ความผิดปกติของการสร้างเม็ดสีที่ไม่ระบุรายละเอียด
L82 โรคผิวหนังจากซีบอร์ไรด์
โรคผิวหนัง papular สีดำ
โรคเลเซอร์-เทรลาต์
L83 อะแคนโทซิส นิกริแคนส์
papillomatosis ที่ไหลมารวมกันและตาข่าย
L84 ข้าวโพดและแคลลัส
แคลลัส
แคลลัสรูปลิ่ม (clavus)
L85 ผิวหนังหนาขึ้นแบบอื่น
ไม่รวม: สภาพผิวหนังที่มีมากเกินไป ( L91. -)
L85.0ได้รับ ichthyosis
ไม่รวม: ichthyosis แต่กำเนิด ( Q80. -)
L85.1ได้รับ Keratosis [keratoderma] palmoplantar
ไม่รวม: keratosis palmoplantar ทางพันธุกรรม ( Q82.8)
L85.2 Keratosis punctate (ฝ่ามือ-ฝ่าเท้า)
L85.3ซีโรซีสของผิวหนัง โรคผิวหนังแห้ง
L85.8ความหนาของชั้นผิวหนังอื่นที่ระบุรายละเอียด เขาผิวหนัง
L85.9ผิวหนังหนาขึ้น ไม่ระบุรายละเอียด
L86* Keratoderma ในโรคที่จำแนกไว้ที่อื่น
keratosis รูขุมขน) เนื่องจากไม่เพียงพอ
ซีโรเดอร์มา) วิตามินเอ ( E50.8+)
L87 การเปลี่ยนแปลงแบบมีรูพรุนที่ผิวหนัง
ไม่รวม: granuloma annulare (มีรูพรุน) ( L92.0)
L87.0 Keratosis follicular และ parafollicular เจาะผิวหนัง [โรค Kierle]
Hyperkeratosis follicular ทะลุทะลวง
L87.1คอลลาเจนที่เจาะรูปฏิกิริยา
L87.2กำลังคืบคลานทะลุ elastosis
L87.8ความผิดปกติแบบอื่นของการเจาะทะลุผ่านผิวหนัง
L87.9ความผิดปกติของการเจาะทะลุผ่านผิวหนัง ไม่ระบุรายละเอียด
L88 Pyoderma เน่าเปื่อย
โรคผิวหนังอักเสบเรื้อรัง
pyoderma ที่เป็นเนื้อตาย
L89 แผลพุพอง
แผลกดทับ
แผลที่เกิดจากเฝือกปูนปลาสเตอร์
แผลที่เกิดจากการบีบอัด
ไม่รวม: แผลที่ปากมดลูก decubital (trophic) ( N86)
L90 รอยโรคผิวหนังฝ่อ
L90.0ไลเคนเส้นโลหิตตีบและตีบ
L90.1อาเนโทเดอร์มา ชเวนนิงเงอร์-บุซซี่
L90.2อาเนโทเดอร์มา จาดาสโซห์น-เปลลิซารี
L90.3ปาซินี-ปิเอรินี อะโทรโฟเดอร์มา
L90.4 Acrodermatitis ตีบเรื้อรัง
L90.5สภาพแผลเป็นและพังผืดของผิวหนัง แผลเป็นบัดกรี (ผิวหนัง) แผลเป็น. การเสียโฉมที่เกิดจากรอยแผลเป็น ผ้าขี้ริ้ว NOS
ไม่รวม: แผลเป็น Hypertrophic ( L91.0)
แผลเป็นคีลอยด์ ( L91.0)
L90.6แถบตีบ (striae)
L90.8การเปลี่ยนแปลงผิวหนังฝ่ออื่น ๆ
L90.9การเปลี่ยนแปลงของผิวหนังฝ่อ ไม่ระบุรายละเอียด
L91 การเปลี่ยนแปลงของผิวหนังที่มีภาวะ Hypertrophic
L91.0แผลเป็นคีลอยด์ แผลเป็น Hypertrophic คีลอยด์
ไม่รวม: สิวคีลอยด์ ( L73.0)
แผลเป็น NOS ( L90.5)
L91.8การเปลี่ยนแปลงของผิวหนังที่มีภาวะมากเกินไปอื่น ๆ
L91.9การเปลี่ยนแปลงของผิวหนังที่มีมากเกินไป ไม่ระบุรายละเอียด
L92 การเปลี่ยนแปลงของ Granulomatous ในผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ไม่รวม: actinic [photochemical] granuloma ( L57.5)
L92.0กรานูโลมาเป็นรูปวงแหวน แกรนูโลมาวงแหวนแบบมีรูพรุน
L92.1 Necrobiosis lipoidica มิได้จำแนกไว้ที่ใด
ไม่รวม: เกี่ยวข้องกับโรคเบาหวาน ( E10-E14)
L92.2กรานูโลมาบนใบหน้า [แกรนูโลมาผิวหนังอีโอซิโนฟิลิก]
L92.3 Granuloma ของผิวหนังและเนื้อเยื่อใต้ผิวหนังที่เกิดจากสิ่งแปลกปลอม
L92.8การเปลี่ยนแปลงของผิวหนังและเนื้อเยื่อใต้ผิวหนังแบบ granulomatous อื่น ๆ
L92.9การเปลี่ยนแปลงของผิวหนังและเนื้อเยื่อใต้ผิวหนังแบบเม็ด ไม่ระบุรายละเอียด
L93 โรคลูปัส erythematosus
ไม่รวม: โรคลูปัส:
เป็นแผล ( A18.4)
สามัญ ( A18.4)
โรคหนังแข็ง ( ม34. -)
โรคลูปัส erythematosus ระบบ ( ม32. -)
หากจำเป็นต้องระบุยาที่ทำให้เกิดรอยโรค ให้ใช้รหัสสาเหตุภายนอกเพิ่มเติม (คลาส XX)
L93.0โรคลูปัส erythematosus แบบดิสคอยด์ โรคลูปัส erythematosus NOS
L93.1โรคลูปัส erythematosus ทางผิวหนังกึ่งเฉียบพลัน
L93.2โรคลูปัส erythematosus แบบจำกัดอื่นๆ Lupus erythematosus ลึก โรคลูปัส panniculitis
L94 การเปลี่ยนแปลงเนื้อเยื่อเกี่ยวพันเฉพาะที่อื่น ๆ
ไม่รวม: โรคเนื้อเยื่อเกี่ยวพันที่เป็นระบบ ( ม30-ม36)
L94.0 scleroderma ที่มีการแปล scleroderma จำกัด
L94.1สเคลโรเดอร์มาเชิงเส้น
L94.2การกลายเป็นปูนของผิวหนัง
L94.3 Sclerodactyly
L94.4มีเลือดคั่งของ Gottron
L94.5 Poikiloderma หลอดเลือดตีบ
L94.6อันยัม (dactylolysis ที่เกิดขึ้นเอง)
L94.8การเปลี่ยนแปลงเนื้อเยื่อเกี่ยวพันเฉพาะที่ที่ระบุอื่นๆ
L94.9การเปลี่ยนแปลงของเนื้อเยื่อเกี่ยวพันเฉพาะที่ ไม่ระบุรายละเอียด
L95 Vasculitis จำกัดเฉพาะผิวหนัง มิได้จำแนกไว้ที่อื่น
ไม่รวม: คืบคลาน angioma ( L81.7)
จ้ำ Henoch-Schönlein ( D69.0)
angiitis ภูมิไวเกิน ( M31.0)
โรคกระเพาะอักเสบ:
เลขที่ ( M79.3)
โรคลูปัส ( L93.2)
คอและหลัง ( M54.0)
กำเริบ (เวเบอร์-คริสเตียน) ( M35.6)
polyarteritis nodosa ( M30.0)
หลอดเลือดอักเสบรูมาตอยด์ ( ม05.2)
เซรั่มเจ็บป่วย ( T80.6)
ลมพิษ ( L50. -)
แกรนูโลมาโตซิสของเวเกเนอร์ ( ม31.3)
L95.0โรคหลอดเลือดอักเสบที่มีผิวหนังลายหินอ่อน ฝ่อสีขาว (คราบจุลินทรีย์)
L95.1เกิดผื่นแดงประเสริฐถาวร
L95.8 vasculitides อื่น ๆ ที่จำกัดอยู่ที่ผิวหนัง
L95.9โรคหลอดเลือดอักเสบจำกัดเฉพาะผิวหนัง ไม่ระบุรายละเอียด
L97 แผลที่แขนขา มิได้จำแนกไว้ที่อื่น
L89)
เนื้อตายเน่า ( R02)
การติดเชื้อที่ผิวหนัง ( L00-L08)
A00-บี99
แผลโป่งขด ( ฉัน83.0
, ฉัน83.2
)
L98 โรคอื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนัง มิได้จำแนกไว้ที่ใด
L98.0แกรนูโลมาแบบไพโอเจนิก
L98.1โรคผิวหนังเทียม [เทียม] การเกาผิวหนังทางประสาท
L98.2โรคผิวหนังนิวโทรฟิลิกไข้หวาน
L98.3เซลลูไลติสอีโอซิโนฟิลิกของเวลส์
L98.4แผลที่ผิวหนังเรื้อรัง มิได้จำแนกไว้ที่ใด แผลที่ผิวหนังเรื้อรัง NOS
แผลเขตร้อน NOS. แผลที่ผิวหนัง NOS
ไม่รวม: แผล decubital ( L89)
เนื้อตายเน่า ( R02)
การติดเชื้อที่ผิวหนัง ( L00-L08)
การติดเชื้อเฉพาะที่จำแนกตามหัวข้อ A00-B99
แผลที่ปลายแขน NEC ( L97)
แผลโป่งขด ( ฉัน83.0
, ฉัน83.2
)
L98.5โรคเมือกของผิวหนัง เยื่อเมือกโฟกัส ไลเคน myxedema
ไม่รวม: เยื่อบุโฟกัสของช่องปาก ( K13.7)
อาการบวมน้ำ ( E03.9)
L98.6โรคแทรกซึมอื่น ๆ ของผิวหนังและเนื้อเยื่อใต้ผิวหนัง
ไม่รวม: hyalinosis ของผิวหนังและเยื่อเมือก ( E78.8)
L98.8โรคอื่นที่ระบุรายละเอียดทางผิวหนังและเนื้อเยื่อใต้ผิวหนัง
L98.9รอยโรคที่ผิวหนังและเนื้อเยื่อใต้ผิวหนัง ไม่ระบุรายละเอียด
L99* รอยโรคอื่นของผิวหนังและเนื้อเยื่อใต้ผิวหนังในโรคที่จำแนกไว้ที่อื่น
L99.0* อะไมลอยโดซิสทางผิวหนัง ( E85. -+)
อะไมลอยด์ซิสเป็นก้อนกลม อะไมลอยโดซิสเป็นหย่อม
L99.8* การเปลี่ยนแปลงอื่นที่ระบุรายละเอียดในผิวหนังและเนื้อเยื่อใต้ผิวหนังในโรคที่จำแนกประเภทอื่น
ซิฟิลิส:
ผมร่วง ( A51.3+)
เม็ดเลือดขาว ( A51.3+, A52.7+)