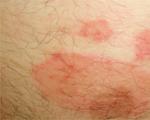
الكالس الجاف: تعرف على أسباب ظهوره وكيفية التخلص من المشكلة إلى الأبد العلامات المميزة للكالس الجاف وطرق علاجه L92 تغيرات حبيبية في الجلد والأنسجة تحت الجلد
تحتاج قدميك بالتأكيد إلى رعاية خاصة، حيث يمكن أن تحدث مسامير القدم الأخمصية بسبب عوامل مختلفة. من الضروري ترتيب إجراءات العناية التجميلية بشكل دوري لقدميك.
غالبًا ما تتشكل مسامير القدم والذرة على أصابع القدم والكعب. يحدث هذا بشكل رئيسي بسبب ارتداء أحذية ضيقة ومنخفضة الجودة. أنت بالتأكيد بحاجة إلى الاهتمام بهذه المشكلة ومحاولة التخلص من المشكلة الحالية في أسرع وقت ممكن.
أنواع النسيج
يشير الكالس الأخمصي (رمز ICD-10 L84) إلى الأورام الموجودة على الجلد. على الرغم من مظهره غير السار، فإن الكالس يؤدي وظيفة مهمة إلى حد ما - فهو يحمي الجلد من الاحتكاك. وغالبا ما تتشكل بسبب ارتداء الأحذية الضيقة. النسيج هي:
- جاف؛
- مبتل؛
- دم؛
- عصا؛
- الذرة.
يتكون النسيج الجاف في مناطق الضغط المرتفع، غالبًا على القدمين. هذه طبقة من الخلايا تحمي الجلد من الإصابة المستمرة. تتشكل عند فرك الجلد. يبدأ السائل بالتراكم تحت الجلد.
تشبه مسامير الدم إلى حد ما مسامير القدم الرطبة، ولكن بدلاً من السائل، يتشكل الدم بداخلها. يحدث هذا بسبب قرب السفن.
حصل الكالس على اسمه بسبب بنيته المحددة. وهي منطقة خشنة من الجلد بارزة فوق سطحها مع انخفاض في وسطها. يوجد داخل التجويف قضيب أو جذر يتغلغل بعمق في الأنسجة. يمكن أن يكون حجم الذرة مختلفا تماما، كل هذا يتوقف على درجة إهمال المرض. ظهورها على القدمين يرجع بشكل رئيسي إلى ضغط الأحذية.
تشبه مسامير القدم في مظهرها مسامير القدم الجافة، لكنها أكثر سطحية. تظهر مع ضغط مستمر على الجلد وتلاحظ بشكل رئيسي عند العدائين والرياضيين. ويمكن العثور عليها أيضًا عند النساء اللاتي يفضلن ارتداء الكعب العالي.
النسيج الجاف
خارجيًا، من السهل جدًا تشخيص الكالس الأخمصي الجاف في القدمين، حيث أن بنيته خشنة. وهي تبرز فوق سطح الجلد وعادة ما تبدو وكأنها بقعة مستديرة صفراء. غالبًا ما يكون هناك بعض الألم عند الضغط عليه، لكنه في بعض الأحيان يكون غير مؤلم.
بسبب الضغط المستمر، يبدأ الجلد في التكاثف وزيادة سمكه، لكنه لا ينمو إلى الخارج، بل إلى الداخل. يمكن أن تظهر مسامير القدم الجافة على الكعبين وباطن القدمين وأصابع القدم. في أغلب الأحيان تتشكل على الأجزاء البارزة من القدم.
النسيج الرطب
ونتيجة للضغط لفترة طويلة على منطقة معينة من الجلد، يحدث الاحمرار في البداية، ثم تتشكل فقاعة، يتراكم بداخلها السائل. وهذا هو الذي يحمي الجلد التالف ويعزز الشفاء بشكل أسرع. إذا كانت الأوعية الدموية الموجودة في المنطقة المصابة قريبة من السطح، وكان الضغط قويًا، فقد يحتوي السائل الموجود داخل الكالس على شوائب دموية.

تحدث مشكلة مماثلة نتيجة ارتداء أحذية ضيقة جدًا ولا تناسبك بشكل صحيح. تنجم البثور عن الأحذية ذات الدرزات الخشنة جدًا أو المصنوعة من مواد ذات نوعية رديئة. يتميز الكالس الأخمصي الرطب ليس فقط بالألم. بعد تمزق غشاء سطح الجلد، يتسرب السائل ويمكن أن تدخل العدوى إلى الجرح.
عند أول علامة للاحمرار، تأكد من تغيير حذائك، ثم ضعه على المنطقة المصابة. إذا لم يتم اتخاذ التدابير المناسبة في الوقت المناسب، فمن أجل تجنب المضاعفات، من الضروري العلاج بالجراحة.
الكالس
يعتقد الكثير من الناس أن مسامير القدم ليست خطيرة على الإطلاق ولا تتطلب أي علاج إضافي. ومع ذلك، هذا ليس صحيحًا على الإطلاق، حيث يمكن أن يتشكل الكالس الأساسي بدلاً من الكالس البسيط. ينمو بعمق شديد في الجلد ويسبب الألم وعدم الراحة عند الحركة، خاصة إذا تشكل على النعل. بالإضافة إلى ذلك، قد يتشكل الكالس في منطقة الإبهام.
يتكون الكالس الأخمصي الأساسي من جزأين، هما العمود والغطاء. يخترق الجذر أو القضيب الأنسجة بعمق شديد ويتمسك بها، مما يجعل من المستحيل إزالة النمو بالطريقة المعتادة. الغطاء عبارة عن انتفاخ يوجد في وسطه منخفض صغير ذو شكل مستدير. حجمها يعتمد إلى حد كبير على حالة الكالس.
الذرة
في كثير من الأحيان، تتشكل مسامير أو مسامير القدم الصلبة، والتي تظهر بشكل رئيسي بسبب ارتداء أحذية ضيقة أو غير مريحة. وهي مناطق مؤلمة من الجلد الكيراتيني السميك. يمكن أن تحدث مسامير القدم على مشط القدمين أو الكعبين.
هذا النوع من مسامير القدم الأخمصية شائع جدًا ويمكن أن يسبب ألمًا شديدًا وحرقة أثناء المشي. ومع ذلك، لا يحدث الألم والانزعاج دائمًا، لأن مسامير القدم عمومًا لا تسبب الألم أو الانزعاج. وفي هذه الحالة، لا يمكن اكتشافها إلا عن طريق اللمس أو البصر. يهتم الكثير من الناس بكيفية التمييز بين الكالس والثؤلول الأخمصي. ومن الجدير بالذكر أن الذرة ليس لها جوهر، فهي أكثر كثافة في الهيكل.
الأسباب
واحدة من أكثر مشاكل القدم شيوعًا هي الكالس الأخمصي. ويحدث هذا بشكل رئيسي عند ارتداء أحذية ضيقة جدًا أو غير مناسبة. ومن بين الأسباب الرئيسية لهذه المشكلة ما يلي:
- التوزيع غير السليم للحمل عند المشي.
- كعب حفز؛
- الأحذية التي ليست بالحجم الصحيح؛
- التهاب كيسي؛
- أقدام مسطحة؛
- نقص فيتامين؛
- التهاب المفاصل.
- هشاشة العظام.

السبب الرئيسي للكالس الأخمصي هو زيادة الضغط على القدم، والذي يصاحبه ضغط مستمر على النعل والاحتكاك. من بين العوامل المثيرة الرئيسية من الضروري تسليط الضوء على ما يلي:
- أقدام مسطحة؛
- الوزن الزائد؛
- أحذية ضيقة أو غير مريحة.
ومع ذلك، فإن زيادة الجهد البدني على القدم يؤدي فقط إلى إثارة وتسريع عملية خشونة الجلد. بالإضافة إلى ذلك، من بين أسباب تكوين النسيج على باطن القدم، من الضروري تسليط الضوء على أمراض الأعضاء الداخلية المختلفة.
ما يمكن أن يخبرك به النسيج
يمكن أن يشير الكالس الأخمصي عند الطفل والبالغ إلى وجود أمراض واضطرابات مختلفة في الجسم. بناءً على موقعها، يمكن تشخيص الأمراض الموجودة. إذا تشكلت مسامير القدم بسبب ارتداء أحذية غير مريحة أو وجود أقدام مسطحة، فإنها تختفي فورًا بعد تغييرها أو اختيار دعامة للقوس.
إذا ظهرت مسامير القدم نتيجة لأمراض في الجسم، فلا يمكن التخلص منها إلا بعد علاج اضطرابات هذا العضو. قد يشير النسيج الصلب على طول حواف الكعب إلى وجود تغيرات مرضية في المفاصل. يشير النسيج الذي يتشكل على المنطقة الخارجية للقدم إلى وجود أمراض العمود الفقري.
إذا تشكلت مسامير في داخل النعل، فهذا بمثابة إشارة لفحص الأمعاء. تشير الذرة الموجودة أسفل الإصبع الصغير إلى وجود مشكلة في الكبد أو القلب. العلامة الرئيسية للإجهاد العصبي في الجسم هي مسمار كبير على النعل المقابل لأصابع القدم. إذا كنت تعاني أيضًا من السعال، فقد يكون ذلك علامة على مرض الجهاز التنفسي.
تتم الإشارة إلى خلل الغدة الدرقية من خلال الجلد الخشن على طول حواف أصابع القدم الكبيرة. إذا كنت تعاني من زيادة الوزن، فقد تشير هذه العلامة إلى بطء عملية التمثيل الغذائي. بالإضافة إلى ذلك، يمكن أن تحدث الذرة بسبب ضعف الدورة الدموية في الساقين وأمراض المفاصل وانحناء العمود الفقري.
الأدوية
يتم علاج مسامير القدم على القدمين باستخدام منتجات صيدلانية مختلفة يتم تقديمها في مجموعة واسعة. هناك عدة خيارات لمثل هذه الصناديق وهي:
- اللصقات.
- الكريمات.
- المراهم.
- السوائل.
كل نوع من هذه الأنواع من الأموال له إيجابيات وسلبيات خاصة به. تحتوي مراهم إزالة مسامير القدم والذرة بشكل أساسي على حمض الساليسيليك. وبالإضافة إلى ذلك، فإنها غالبا ما تحتوي على حمض البنزويك. بفضل هذا، ينعم الجلد الجاف ويمكن إزالته بسهولة.

يجب أن يتم تطبيق المرهم على الجلد الجاف والمبخر مباشرة على مسامير القدم. ثم يتم إرفاق التصحيح. يجب غسل المرهم بعد حوالي 1-2 ساعة. عند استخدام مثل هذا المنتج، عليك أن تتذكر أن المواد الموجودة في مثل هذا المنتج يمكن أن تسبب تهيجًا للبشرة الصحية. ولهذا السبب يجب استخدامها بحذر شديد وعلى المناطق المصابة من الجلد فقط. ومن بين المراهم يجب تسليط الضوء على "سوبر أنتيموزولين" و "نيموسول".
تعتبر اللصقات أكثر ملاءمة من المراهم، لكن فعاليتها أسوأ إلى حد ما. يتم تطبيق التصحيح على المنطقة المصابة ويستمر حوالي 8 ساعات. بعد ذلك، يصبح مسمار القدم ناعمًا ويمكن إزالته بسهولة باستخدام حجر الخفاف أو الفرشاة. إذا لم يتم تحقيق التأثير المطلوب، فيجب تكرار العلاج كل يومين. يمكنك استخدام تصحيحات مثل "Luxplast"، "Entsy"، "Salipod".

يمكن إجراء علاج مسامير القدم على القدمين باستخدام المنتجات السائلة. يجب أن يتم تطبيقها باستخدام قطعة قماش. على وجه الخصوص، يستخدمون منتجات مثل "Lekker Stopmosol"، "Balsam Karavaeva Vitaon".
لا يمكن إجراء العلاج بالأدوية إلا إذا لم يكن مسمار القدم في حالة متقدمة. وفي حالة وجود نموات قديمة، يلزم إزالة النسيج الأخمصي، ولهذا الغرض تستخدم الطرق الجراحية على وجه الخصوص، مثل:
- إزالة بالليزر
- التدمير بالتبريد؛
- التخثير الكهربي
- جراحة الموجات الراديوية.
التدمير بالتبريد يعني أنه بهذه الطريقة، تتم إزالة مسامير القدم الجافة باستخدام النيتروجين السائل. تتميز هذه المادة بدرجة حرارة منخفضة جدًا، مما يؤدي إلى رفض أنسجة النمو الناتج. ومن الجدير بالذكر أن القدم تصبح نظيفة وناعمة.

يتميز العلاج بالليزر بأن الأنسجة الميتة يتم حرقها باستخدام جهاز الليزر. وبالإضافة إلى ذلك، يتم تدمير الكائنات الحية الدقيقة المسببة للأمراض في منطقة التعرض لليزر. تعتبر هذه الطريقة الأفضل والأكثر فعالية. علاوة على ذلك، فهي غير مؤلمة.
التخثير الكهربائي يعني أن النسيج الجاف يتعرض للتيار الكهربائي. هذه الطريقة شائعة جدًا. تُستخدم جراحة الموجات الراديوية لإزالة الثآليل والأورام الحليمية والعديد من الأورام الجلدية الأخرى. يتم استخدام كل هذه التقنيات عندما تكون الأرجل في حالة سيئة.
يمكنك أيضًا الاتصال بأخصائي التجميل الذي سيساعدك على حل المشكلة بسرعة وفعالية. تقدم جميع الصالونات تقريبًا إجراءات العناية بالأقدام. إذا لم يكن الذرة قديمة جدا، فسوف يساعدك أخصائيو التجميل في إزالته بسرعة.
إذا كان لديك مسامير ذات نواة، فقد يصف لك طبيبك الحفر لإزالة مسامير القدم ذات النواة بالكامل من الجلد. وفي الوقت نفسه، لا تتأثر المناطق الصحية، مما يساهم في تعافيها بشكل أسرع. ويتبع ذلك علاج طويل الأمد يهدف إلى القضاء على الالتهابات والفطريات. بعد الإجراء، يجب على الطبيب التأكد من إزالة القضيب بالكامل.
تطبيق الطرق التقليدية
يهتم الكثير من الناس بكيفية التخلص من مسامير القدم الأخمصية باستخدام العلاجات والتقنيات الشعبية. لن تكون عملية العلاج سريعة جدًا، لكن هذا لا يعني أن النتيجة ستكون أسوأ أو لا تكون على الإطلاق. هناك عدة طرق مختلفة يمكنك من خلالها إزالة مسامير القدم الجافة.
طريقة العلاج الأكثر شيوعا هي الحمامات. لتحضيرها، تحتاج إلى إضافة الصودا والقليل من الصابون إلى الماء. حرك كل شيء جيدًا. أبقِ قدميك في هذا المحلول لمدة 15 دقيقة. ثم عالج قدميك بالخفاف.

يعتبر الصبار علاجا جيدا. يحتوي النبات على العديد من المواد المفيدة. يجب حفظ ورقة الصبار في مكان بارد لمدة 3-4 أيام، ثم يتم فركها على مسامير القدم كل يوم قبل النوم.
يمكنك مزج عصير الصبار مع زيت السمك وتطبيق هذا الخليط على مسامير القدم كل يوم. من الأفضل القيام بذلك قبل النوم. في الصباح، يجب غسل قدميك وشطفهما بمغلي البابونج. يجب استخدام هذا العلاج حتى تتم إزالة مسامير القدم بالكامل.
للتخلص من النسيج، يمكنك استخدام دنج. يتم تطبيق المنتج على المنطقة المتضررة ويتم تثبيته بضمادة. سوف تأتي الإغاثة بعد عدة إجراءات.
يمكنك وضع البطاطس النيئة المبشورة جيدًا على مسامير القدم ثم تثبيتها جيدًا. لف قدمك في ورق مضغوط وارتدي جوربًا. في الصباح، اشطف كل شيء جيدًا. يمكنك أيضًا استخدام عصيدة البطاطس مع عصيدة البصل.
القيام بالوقاية
لتجنب تشكيل النسيج على قدميك، تحتاج إلى:
- مراعاة قواعد النظافة.
- إزالة الطبقة القرنية بشكل دوري.
- قم بتشحيم قدميك باستخدام كريم تليين.
- إذا كنت عرضة لتشكيل الذرة، استشر طبيب العظام.
- إذا لزم الأمر، ارتداء النعال أو الأحذية العظام.
- ارتداء أحذية مريحة.
في حالة تكوين الكالس، من المهم عدم البدء في هذه العملية، ولكن البدء في العلاج في الوقت المناسب، لأن ذلك سيسمح لك بالتخلص من المشكلة بشكل أسرع بكثير.
تم إدراج المرض في التصنيف الدولي للأمراض، المراجعة العاشرة للتصنيف الدولي للأمراض-10. نظرًا للعدد الكبير من العوامل المسببة التي يمكن أن تؤدي إلى تطور العملية النخرية، وفقًا للتصنيف الدولي للأمراض، يمكن العثور على رمز القرحة الغذائية في فئات مختلفة.
تشير جميع متغيرات رمز ICD 10 إلى وجود قرحة غذائية في الساق
في التصنيف الدولي، تصنف القرح الغذائية في الأطراف السفلية على أنها أمراض الجلد والأنسجة تحت الجلد. في هذه الفئة، تنتمي القرحة الغذائية إلى أمراض أخرى، أي. غير مدرجة في بقية التصنيف. تحتوي الفئة الفرعية على تسعة عشر قسمًا تدرج مختلف الاضطرابات الغذائية واضطرابات تصبغ الجلد التي لم يتم تضمينها في التصنيف في الفئات الفرعية الأخرى.
القسم الذي يتضمن القرح الغذائية هو L98، والأمراض غير المدرجة في الأقسام الأخرى.
التقسيم الفرعي – L98.4، قرحة جلدية مزمنة، غير مصنفة في مكان آخر. ولكن هذا تصنيف للقرحة إذا لم يتم تحديد سببها.
القرحة الغذائية مع الدوالي لها تصنيف مختلف تمامًا. تنتمي الدوالي إلى فئة أمراض الدورة الدموية، وهي فئة فرعية من أمراض الأوردة والأوعية اللمفاوية.
بالنسبة للدوالي في الأطراف السفلية، تم تخصيص قسم منفصل I83، والذي يتضمن أربعة أنواع مختلفة من مسار المرض، بما في ذلك I83.0 – الدوالي المعقدة بسبب القرحة، وI83.2 – الدوالي المعقدة بسبب القرحة والالتهاب. يتم تصنيف الدوالي المصابة بالتهاب فقط، ولكن بدون تقرحات، على أنها I83.1، ويتم تسمية الدوالي غير المعقدة على أنها I83.3.
مراحل التنمية
- مظهر
- تطهير
- تحبيب
- تندب
المرحلة الأوليةمظهر الجلد "المطلي" مميز. يظهر احمرار وتورم. يتسرب السائل عبر الجلد "المطلي". بمرور الوقت، يشكل الجلد الميت بقعًا بيضاء، تتشكل تحتها قشرة. يمكن أن تستمر المرحلة الأولى لعدة أسابيع.
في المرحلة الثانيةتطور القرحة لديه إفرازات دموية أو مخاطية. إذا كانت لها رائحة كريهة ونفاذة، فهذا يدل على وجود عدوى. خلال مرحلة التنظيف تظهر حكة في الجلد. كقاعدة عامة، تستمر المرحلة الثانية حوالي 1-1.5 أشهر.
عملية الشفاءيعتمد الجرح الغذائي على جودة العلاج. إذا اتبعت جميع توصيات الطبيب، يتم تعزيز التغذية واستعادة الأنسجة في منطقة القرحة. خلاف ذلك، يحدث الانتكاس. الجروح الغذائية المتكررة أقل عرضة للعلاج. في المرحلة الثالثة، يبدأ سطح الجرح في الانخفاض.
ميزات العلاج
يتم علاج القرحة الغذائية في الأطراف السفلية اعتمادًا على نوع التقرح والسبب الذي أثارها. يوصف العلاج على أساس الفحص النسيجي والبكتريولوجي والخلوي. يمكن علاج القرحة الغذائية في الساق بطريقتين:
- دواء.
- الجراحية.
في معظم الحالات، يمكن إجراء علاج مسامير القدم بشكل مستقل. عادةً ما تكون مسامير القدم الصغيرة غير مؤلمة ولا تنفتح من تلقاء نفسها. لذلك، يتم تغطيتهم ببساطة بالجص الذي يحميهم من الإصابة. إذا كان مسمار الماء كبيرًا، فإنه يسبب إزعاجًا كبيرًا ومحفوفًا بالتمزق. من الأفضل أن تخترق مثل هذا "الاستسقاء". يعتبر الوقت الأكثر ملاءمة للثقب هو اليوم الأول بعد ظهور الفقاعة على الجلد.
يجب أن يتم ثقب مسامير القدم المائية مع الالتزام الإلزامي بقواعد معينة لتجنب إصابة مسامير القدم. أولا، من الضروري تطهير موقع البزل. للقيام بذلك، قم بتشحيم مسمار القدم بالماء مع اليود أو الأخضر اللامع. ثانيا، لا يمكن إجراء ثقب إلا بإبرة معقمة. يمكنك أن تأخذ دبوسًا عاديًا أو إبرة خياطة. لتعقيمها، تحتاج إلى الاحتفاظ بها في الكحول أو تسخينها على النار.
يجب أن يتم الثقب على جانب مسمار الماء، عن طريق إدخال الإبرة بشكل موازٍ تقريبًا لسطح الجلد. لا ينبغي بأي حال من الأحوال أن تثقب مسمار القدم بشكل عمودي على سطحه، لأن ذلك سيؤدي إلى إصابة الجزء السفلي من مسمار القدم بالإبرة. للتأكد من أن تدفق السوائل من الذرة المائية يحدث بشكل مستمر، فمن الأفضل أن تجعل عدة ثقوب. الشيء الرئيسي هو عدم المبالغة في ذلك والحفاظ على جدران الفقاعة. مثل الضمادات الطبيعية، فهي تغطي الجلد الحساس الموجود داخل مسامير القدم المائية وتحميه من التلف والعدوى.
بعد إجراء الثقوب، يتم الضغط بلطف على مسمار الماء بقطعة قماش من الشاش حتى يخرج منه كل السائل الموجود. إذا أصبح مسمار القدم مملوءًا بالمحتويات مرة أخرى بمرور الوقت، فسيكون من الضروري تكرار الثقب. لمنع تطور العدوى بعد ثقب، يتم تطبيق مرهم يحتوي على مضاد حيوي على مسمار الماء. ثم قم بتغطية مسامير القدم بضمادة واقية يجب تغييرها مرتين على الأقل يوميًا وإزالتها ليلاً.
إذا حدث فتح الكالس المائي بشكل عفوي ومع تمزق جداره، يجب تنظيف الجرح الناتج وتطهيره، ووضع مرهم مضاد للجراثيم وتغطية الكالس بقطعة شاش وشريط لاصق. هذا الأخير سوف يحمي مسمار الماء من التلوث والإصابة، مما يخلق ظروفا مواتية لشفاءه.
إذا دخلت العدوى إلى مسمار الماء، فمن الضروري فتحه وإزالة الجدران، لأنه في الذرة المغلقة يتم إنشاء ظروف مواتية لتطوير العملية المعدية والتقيح. لذلك، في حالة الإصابة، يجب عليك طلب المساعدة من الجراح. وفقًا لجميع قواعد العقيم، سيقوم بإجراء تشريح الجثة والعلاج الأولي لمسمار الماء المصاب، ووضع ضمادة لضمان تصريف الجرح ووصف العلاج المضاد للبكتيريا المحلي.
لا يؤثر الكالس الجاف على صحة الإنسان بأي شكل من الأشكال، ولكنه يمكن أن يسبب أحاسيس مؤلمة للغاية وعدم الراحة. بالإضافة إلى هذه المشاكل، فإنه يثير ظهور المجمعات.
لا ينبغي أن تتسامح مع هذا الخلل على الجلد، لأنه يمكنك التخلص منه بعدة طرق. وقد استفاد منها الكثير من الناس بالفعل.
فكيف يمكنك إزالة مسامير القدم الجافة ومنع حدوثها؟ إذا نظرت إلى هذه المشكلة، فيمكن أن يكون كل شيء بسيطا للغاية.
ما هو الكالس الجاف؟
الكالس الجاف عبارة عن منطقة من الجلد المشدود والجاف والتي تتطور عندما يتعرض الجلد لضغط أو احتكاك مفرط. في الأساس، يبدو وكأنه نمو على باطن القدمين أو على أصابع القدمين والأصابع. يسبب الألم.
في المظهر، يبدو الكالس الجاف طبيعيا، وله حدود واضحة مع ضغط واضح (جوهر). يمكن أن تظهر مسامير القدم الجافة لعدة أسباب - العناية غير المناسبة والمتأخرة بالقدم، والأحذية غير المريحة، والوزن الزائد، ونقص فيتامين A وE.
يمكن أن يتشكل مثل هذا الكالس في ظل ظروف ذات رطوبة هواء غير كافية (على سبيل المثال، لوحظ هذا في مصر). ولحماية نفسك من هذه المشكلة، ينصح بوضع مرطب يومي ليلاً.
في جوهره، الكالس الجاف هو خشونة صغيرة في الجلد، نتوء يبدو غير جذاب على الإطلاق. بالإضافة إلى ذلك، يمكن أن يضر الختم ويسبب عدم الراحة عند المشي. لكن هذا يصرف الانتباه عن الشؤون اليومية.
في أغلب الأحيان، تظهر مثل هذه النسيج على القدمين، ولكنها يمكن أن تظهر أيضًا على اليدين، بين الأصابع.
بالإضافة إلى ذلك، فإن ظهور مثل هذا الإزعاج قد يشير إلى وجود مشاكل صحية خطيرة. على سبيل المثال، غالبا ما يواجه الأشخاص الذين يعانون من مرض السكري مشكلة مماثلة، ومن الصعب عليهم التخلص من هذه الذرة.
أيضًا، يمكن أن يظهر عيب مماثل على سطح الجلد عندما:
- التهاب كيسي؛
- أقدام مسطحة؛
- نقص فيتامين A أو E في الجسم.
- هشاشة العظام؛
- كعب حفز.
ظهور الكالس الجاف هو نتيجة للأمراض المذكورة أعلاه. لذلك، من المهم تحديد السبب الدقيق لهذه المشكلة، لأنه من الضروري أولاً علاج المرض الذي أدى إلى تكوين الخلل.
يستغرق تكوين النسيج الجاف وقتًا طويلاً؛ في البداية يظهر ضغط صغير، والذي يمكن أن يزيد حجمه بمرور الوقت.

أيضًا ، غالبًا ما تحتوي هذه النسيجات على نوع من اللب الذي يجب التخلص منه أولاً. خلاف ذلك، قد تواجه التعليم المتكرر.
إذا ظهر مسمار جاف على إصبع القدم مع عمود، فإن العلاج يعتمد على شدة المشكلة، وفي بعض الأحيان يكون التدخل الجراحي مطلوبًا.
على أي حال، لمنع المضاعفات، من الأفضل الاتصال على الفور بجراح العظام الذي سيقوم بإجراء الفحص ووصف العلاج المناسب.
يمكن بسهولة الخلط بين النسيج والثآليل، مما قد يجعل العلاج صعبًا. الثآليل أكبر حجمًا وتبرز فوق سطح الجلد. يختلف علاج الثآليل والدُشبذات. ويجب أن يؤخذ هذا بعين الاعتبار.
أعراض
من أجل عدم الخلط بين النسيج الجاف والثآليل، فإن الأمر يستحق معرفة الأعراض الرئيسية لمظهرها.
سوف يشعر الجلد بالجفاف عند اللمس. لونها مصفر وقد تشعر بالألم عند الضغط عليها. إذا كان هناك قضيب، فسيكون من السهل رؤيته في منتصف الخشونة تقريبًا.
من الضروري علاج مثل هذا الإزعاج، لأنه إذا شعر الشخص بعدم الراحة عند المشي، فسوف يضع قدمه بشكل غير صحيح ويمكن أن يؤدي إلى مشاكل أكثر خطورة، على سبيل المثال، التهاب المفاصل والانحناء.
عند زيارة الطبيب، من المستحسن إجراء اختبار لوجود فيروس الورم الحليمي في الجسم. لأنه يمكن أن يصبح أحد أسباب المرض.
ما هما النوعان الرئيسيان من النسيج؟
هناك نوعان من هذه النسيج - الصلبة والناعمة. تظهر الأعراض الأولى في أماكن خالية من الشعر، وغالبًا ما تظهر على باطن القدمين والكعبين.
تحدث مسامير القدم الناعمة بين أصابع القدم ويمكن أن تسبب ألمًا لا يطاق.
غالبًا ما يظهر الكالس الجاف على إصبع القدم نتيجة للأحذية أو الملابس المختارة بشكل غير صحيح. لا يُنصح بشدة بمعالجتها في المنزل، ناهيك عن محاولة قطعها بنفسك.
لا بد من استشارة الطبيب!
ومن الجدير بالذكر بشكل منفصل عن القضيب. وإذا وصل إلى الطبقات العليا من البشرة، فقد يشعر الشخص بألم شديد ويصعب عليه المشي. في هذه الحالة، يوصى بالإزالة الفورية في منشأة طبية.
أعلى 3 طرق العلاج
لفهم كيف يبدو الكالس الجاف على القدم ذات العمود، يمكنك إلقاء نظرة على الصور على مواقع الويب ومقاطع الفيديو. يمكن أن تكون الأحجام مختلفة - كل هذا يتوقف على شدة المرض.
في الحالات الشديدة، يجب عليك استشارة طبيب العظام على الفور. إذا قمت بقصها بنفسك، فقد يؤدي ذلك إلى عواقب وخيمة ونمو.
كيف تتخلص من مسمار القدم الجاف، على سبيل المثال، على إصبع القدم الصغير، ما العلاج الذي يجب أن يكون؟ هناك عدة طرق لإصلاح المشكلة:
- الأدوية.توصف المراهم أو المواد الهلامية الخاصة.
- إزالة بالليزر.خيار مثالي للحالات المتقدمة.
- العلاج بالتبريد.طريقة جديدة نسبيا وفعالة للغاية.
إذا تحدثنا عن الطريقة الطبية، فغالبًا ما يتم وصف الأدوية التي تحتوي على حمض الساليسيليك، مما يؤدي إلى تآكل الختم ببطء ويختفي تدريجيًا.

يصنف الكالس الجاف على أنه حالة مرضية، وحسب التصنيف الدولي للأمراض 10 فهو يحمل الرمز L84.
للعلاج، غالبا ما توصف الأدوية. يعمل على الطبقة القرنية ويخففها تدريجياً. بعد ذلك، يتم كشط الطبقة الناعمة ببساطة.
تعمل جميع الأدوية تقريبًا بنفس الطريقة - فهي تلين، لذا فهي غير مناسبة في جميع الحالات.
إذا كان هناك قضيب، فمن المرجح أنه لن يكون من الممكن التخلص منه بمساعدة الأدوية.
عندما يظهر مسمار جاف على باطن القدم، فمن الأفضل عدم التفكير في كيفية علاجه وماذا تفعل. من المستحسن أن تعهد بهذا القرار إلى طبيبك.
بعض الطرق لها موانع وآثار جانبية، على الرغم من سلامتها، وكل هذا يجب أن يؤخذ بعين الاعتبار. خذ هذه المشكلة على محمل الجد، وسوف تكون قادرًا على التخلص منها نهائيًا.
التدمير بالتبريد
الطريقة الأكثر شعبية وفعالية للإزالة هي التدمير بالتبريد. ليس له أي آثار جانبية أو موانع، وهناك استثناءات ممكنة في حالات معزولة.
جوهر هذه التقنية بسيط للغاية: يقوم الطبيب باستخدام قضيب خاص بوضع السائل على مسامير القدم والضغط عليه لبضع ثوان.

تتشكل فقاعة من السائل في موقع الكالس، والتي ينبغي أن تنفجر في غضون أيام قليلة. قد تكون هناك حاجة إلى عدة جلسات، واحدة تدوم بضع دقائق فقط.
إزالة بالليزر
هذه طريقة غير مؤلمة وغير دموية، وتحظى بشعبية كبيرة في الوقت الحاضر. على أية حال، هذه عملية جراحية، لذا يجب أن توكل عملية الإزالة بالليزر إلى متخصص ذي خبرة.
يرجى أيضًا مراعاة أن هناك موانع.
موانع
- حمل؛
- الرضاعة.
- السكري؛
- أمراض القلب.
- عمر يصل إلى 14 عامًا.
جوهر الطريقة بسيط: يسخن الليزر و"يحرق" الطبقة العليا من الجلد، ويختفي النسيج، ولكن من الممكن أن يعود مرة أخرى بعد فترة.
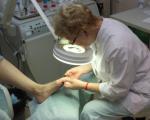
إذا كان لديك الذرة الجافة ذات الحجم الصغير، فيمكنك استخدام خدمة باديكير طبية (الأجهزة). هذا الإجراء غير مؤلم وآمن، ويتم إجراؤه باستخدام معدات خاصة من قبل أخصائي التجميل (طبيب الأقدام).

يتمتع جهاز باديكير الأجهزة بالعديد من المزايا مقارنةً بالتبخير العادي للقدم. تستخدم العملية مستحضرات خاصة ومواد هلامية وزيوت ومرفقات طحن. كل هذا يقلل من خطر الإصابة.
يجب أن تكون الفوهات يمكن التخلص منها، وهذا يزيل العدوى تماما أثناء مانيكير. إذا رغبت في ذلك، يمكن إجراء التخدير، على الرغم من أن الإجراء يعتبر آمنا، إلا أن كل هذا يتوقف على متطلبات ورغبات العميل.
متى يشار إلى الجراحة؟
إذا ظهر مسمار جاف على إصبع قدمك، فيمكن أن يخبرك أخصائي ذو خبرة بكيفية علاجه. إذا لم تكن الحالة متقدمة، فيمكنك التخلص من المشكلة بالأدوية أو الوسائل المرتجلة.
في معظم الحالات، يأتي الشخص بمشكلة خطيرة، وقد يصف الطبيب إزالة الليزر أو العلاج بالتبريد.
في العيادة، يمكنك التخلص من المشكلة خلال 15-30 دقيقة فقط، دون ألم على الإطلاق. يتم ذلك باستخدام العلاج بالتبريد أو باستخدامه.
في الحالة الأولى، يتم حرق العيب ببساطة، والعملية الالتهابية غائبة تماما. إذا تحدثنا عن التدمير بالتبريد، ففي هذه الحالة تتعرض الطبقة الكيراتينية للنيتروجين، وسوف يستغرق الأمر عدة أيام حتى يختفي الجلد الكيراتيني تمامًا. لقد تم بالفعل وصف هذه الإجراءات أعلاه.

الاستئصال الجراحي للنسيج ضروري لبعض المؤشرات.
دواعي الإستعمال
- عندما يحدث ألم شديد وحكة وانزعاج مستمر.
- إذا بدأ التهاب الجلد حول منطقة المشكلة، ويظهر التورم، وهناك صعوبات في ارتداء الأحذية؛
- تغير لون مكان تقرن الجلد، ليصبح أحمر أو أرجواني.
من الممكن أن يوصي الطبيب بإجراء استئصال بسيط للكالس - الإزالة الجراحية، ولكن هذا ممكن إذا كانت منطقة المشكلة صغيرة. في هذه الحالة، تتم إزالة مسامير القدم، ويشفى الجرح المتبقي تدريجيًا.
ومن الجدير بالذكر أن هذه الطرق لا تضمن الانتكاس وقد يعود المرض مرة أخرى بعد مرور بعض الوقت. إذا حدث هذا، فإن التقنية الفعالة فقط هي التي يمكن أن تساعد، والتي توفر ضمانات، ولكنها إجراء مؤلم. يتم وصفه من قبل الطبيب بعد الفحص.
جواب السؤال
عندما تظهر النسيج، يصف العديد من الأطباء Antimozolin. هذا مرهم يجب دهنه على المنطقة المصابة بعد التبخير. سوف ينعم الجلد وبعد ذلك يجب إزالته. كما أثبت البنساليتين والناموزول 911 فعاليتهما. اقرأ تعليمات الاستخدام بعناية، حيث يعتمد التأثير المستقبلي على ذلك.
لا يلزم دائمًا إزالة الكالس. والحقيقة هي أنه في المراحل الأولية سيكون كافيا للحفاظ على نظافة الأطراف السفلية، وارتداء الأحذية المناسبة، واستخدام المراهم. سوف يمر الوقت وسيختفي العيب من تلقاء نفسه. ولكن هناك أوقات يجب فيها إزالة الكالس الجاف دون فشل. يشار إلى الإزالة إذا كان هناك ألم شديد أو ظهور عدوى أو وجود قضيب.
في البداية، من المفيد معالجة الكراك للحماية من العدوى. أي مطهرات سوف تساعد في ذلك. على سبيل المثال، بيروكسيد الهيدروجين واليود مناسبة. يجدر وضع ضمادة لفترة من الوقت. وبعد شراء منتج خاص يتم علاج الجرح به. يستجيب الأطباء بشكل إيجابي لكريم Lekkos ومرهم الإسعاف ومرهم Radevit.
العلاج في المنزل (#التحقق)
إذا كان مسامير القدم صغيرة الحجم وظهرت للتو، فيمكن إجراء العلاج في المنزل، ولكن يوصى باستشارة الطبيب أولاً.

فيما يلي بعض الطرق الفعالة:
- يساعد تبخير منطقة المشكلة بالحمام. يمكنك إضافة الزيوت والأعشاب إليها مما يسرع العملية. 15 دقيقة في اليوم كافية، بعد الحمام تحتاج إلى فرك المنطقة بحجر الخفاف. لا تضغط بشدة ولا تقوم بحركات مفاجئة، افعل ذلك تدريجيًا حتى تختفي الطبقة القرنية تمامًا.
- استخدمي أوراق الصبار. هذا نبات منزلي مفيد. قبل الاستخدام، قم بتبريد الأوراق لبضع ساعات لأن ذلك سيعزز الفعالية. يجب وضع الأوراق على الساق ليلاً وربطها بإحكام.
- يمكن أن تساعد البطاطس في التخلص من المشكلة. للقيام بذلك، صر عليه وتطبيقه على منطقة المشكلة. افعل ذلك يوميًا وسوف تنعم الطبقة القرنية.
- قناع الخيار مع الأسبرين. طحن عدة أقراص إلى مسحوق. أضف الصبار أو عصير الليمون. القناع جاهز. لا تستخدمي الخليط كثيرًا، لأن التعرض للحمض لفترة طويلة يؤثر سلبًا على الجلد. قم بتنفيذ الإجراء كل يومين إلى ثلاثة أيام وستكون النتائج ملحوظة.
أولاً، يجدر بنا أن نتذكر التدابير الوقائية، لأن ظهور مسامير القدم الجافة بين أصابع القدم أسهل في الوقاية من علاجها لاحقًا.
- تذكر قواعد النظافة، لا تنسى تنظيف الجلد الخشن والقيام بحمامات القدم.
- اختر الحذاء المناسب، حتى لو أعجبك زوج من الأحذية ولكنه لا يناسبك، فلا تخاطر وتتخلص منه. الأحذية والأحذية والأحذية المختارة بشكل صحيح هي مفتاح الصحة.
- إذا ظهرت، عالجها فورًا، ولا تتوقع أن تختفي المشكلة من تلقاء نفسها، لأن هذا يحدث ولكنه نادر جدًا.
- لإزالة، استخدم حجر الخفاف، لا تستخدم ماكينة حلاقة أو سكين تحت أي ظرف من الظروف. يجب عليك أيضًا عدم استخدام مبرد الأظافر، لأنه قد يسبب الثآليل.
لا تنس أن منتجات النظافة يجب أن تكون فردية!
لا ينتقل النسيج من شخص لآخر، وهو ما لا يمكن قوله عن الثآليل. ومن الأفضل الحذر وارتداء النعال المطاطية في الأماكن العامة، مثل حمام السباحة أو الساونا.
لا تستخدم عصير بقلة الخطاطيف، فهو عدواني ويمكن أن يسبب حروق الجلد والصدمات الدقيقة.
ايرينا دوروفيفا
ممارسة التجميل
الطريقة الأكثر شيوعًا لإزالة مسامير القدم هي إجراء الليزر. الحقيقة هي أن هذه التقنية ليست مؤلمة، فخلال عمل الطبيب لا يتم لمس الأنسجة السليمة. في جلسة واحدة يمكنك التخلص من مسامير القدم المزعجة. في الحالات الأكثر تعقيدًا، ستكون هناك حاجة إلى تكرار الإجراء. والتعافي سريع وسهل.
ميشيل بليس
جراحة تجميلية
أوصي بتقنية الليزر، حيث يتم تنفيذها في بضع دقائق، ولا يوجد دم، ولا يشعر المريض بالألم. أما بالنسبة لطريقة استخدام النيتروجين، فهي مؤلمة للغاية، ولكنها تتواءم بشكل جيد مع النسيج. المشكلة هي أن المريض سيضطر إلى تحمل الألم والخضوع لعملية إعادة تأهيل طويلة.
اعتن بجسمك، ولا تسمح بظهور مثل هذه المشاكل، لأن الوقاية منها أسهل بكثير من التعامل مع العلاج المعقد لاحقًا! ومع ذلك، إذا ظهر الذرة على الجسم، فمن المفيد البدء في البحث عن سبب ظهوره.
وفي بعض الأحيان يكون من الأفضل استشارة الطبيب، لأن هذا الخلل قد يكون ناجماً عن أمراض خطيرة. ونتيجة لذلك، فإن الكالس هو إشارة صغيرة لوجود مشكلة.
الصف الثاني عشر. أمراض الجلد والألياف تحت الجلد (L00-L99)
تحتوي هذه الفئة على الكتل التالية:
L00-L04التهابات الجلد والأنسجة تحت الجلد
L10-L14اضطرابات فقاعية
L20-L30التهاب الجلد والأكزيما
L40-L45الاضطرابات الحطاطية الحرشفية
L50-L54الشرى والحمامي
L55-L59أمراض الجلد والأنسجة تحت الجلد المرتبطة بالإشعاع
L60-L75أمراض الزوائد الجلدية
L80-L99أمراض أخرى من الجلد والأنسجة تحت الجلد
يتم تمييز الفئات التالية بعلامة النجمة:
L14* اضطرابات الجلد الفقاعية في الأمراض المصنفة في مكان آخر
L45* الاضطرابات الحطاطية الحرشفية في الأمراض المصنفة في مكان آخر
L54* حمامي في الأمراض المصنفة في مكان آخر
L62* تغيرات في الأظافر في أمراض مصنفة في مكان آخر
L86* التقرن الجلدي في الأمراض المصنفة في مكان آخر
L99* اضطرابات أخرى في الجلد والأنسجة تحت الجلد في أمراض مصنفة في مكان آخر
التهابات الجلد والألياف تحت الجلد (L00-L08)
إذا كان من الضروري تحديد العامل المُعدي، فاستخدم رمزًا إضافيًا ( ب95-ب97).
مستبعد: حشد ( H00.0)
التهاب الجلد المعدي ( L30.3)
الالتهابات الجلدية المحلية المصنفة في الدرجة الأولى،
مثل:
الحمرة ( أ46)
الحمرة ( أ26. -)
العدوى الفيروسية الهربسية ( ب00. -)
الشرجي التناسلي ( أ60. -)
المليساء المعدية ( ب08.1)
فطريات ( ب35-ب49)
القمل، داء الأكاريا وغيرها من الإصابات ( ب 85-ب89)
الثآليل الفيروسية ( ب07)
التهاب السبلة الشحمية:
رقم ( م79.3)
الذئبة ( L93.2)
الرقبة والظهر( م54.0)
المتكررة [ويبر كريستيان] ( م35.6)
شق الشفة [التشويش] (بسبب):
رقم ( ك13.0)
داء المبيضات ( ب37. -)
نقص الريبوفلافين ( E53.0)
الورم الحبيبي القيحي ( L98.0)
الحلأ النطاقي ( ب02. -)
L00 متلازمة الآفة الجلدية العنقودية على شكل بثور تشبه الحروق
الفقاع عند الوليد
مرض ريتر
مستبعد: انحلال البشرة السمي [Lyella] ( L51.2)
L01 القوباء
مستبعد: القوباء الحلئية الشكل ( L40.1)
الفقاع عند الوليد ( L00)
L01.0القوباء [يسببها أي كائن حي] [أي مكان]. القوباء بوكهارت
L01.1تحفيز الأمراض الجلدية الأخرى
L02 خراج الجلد والدمامل والجمرة
متضمن: يغلي
داء الدمامل
مستبعد: مناطق الشرج والمستقيم ( ك61. -)
الأعضاء التناسلية (الخارجية):
أنثى ( N76.4)
مِلك الرجال ( N48.2, رقم 49. -)
L02.0خراج بالجلد ودمامل وجمرة في الوجه
مستبعد: الأذن الخارجية ( ح60.0)
قرن ( H00.0)
الرأس [أي جزء غير الوجه] ( L02.8)
دمعي:
الغدد ( H04.0)
مسارات ( ح04.3)
فم ( ك12.2)
أنف ( J34.0)
تجويف العين ( H05.0)
تحت الفك السفلي ( ك12.2)
L02.1خراج بالجلد ودمامل وجمرة في الرقبة
L02.2خراج الجلد والدمامل وجمرة الجذع. جدار البطن. العودة [أي جزء آخر غير الألوية]. جدار الصدر. منطقة الفخذ. المنشعب. سرة البطن
مستبعد: الثدي ( N61)
الحزام الحوضي ( L02.4)
التهاب السرة عند الوليد ( ص38)
L02.3خراج الجلد والدمامل وجمرة الأرداف. المنطقة الألوية
مستبعد: الكيس الشعري مع الخراج ( L05.0)
L02.4خراج بالجلد ودمامل وجمرة في الطرف
L02.8خراج الجلد والغليان والجمرة في المواضع الأخرى
L02.9خراج جلدي، دمامل وجمرة موضعية غير محددة. داء الدمامل NOS
L03 فلغمون
يشمل: التهاب الأوعية اللمفاوية الحاد
مستبعد: فلغمون:
مناطق الشرج والمستقيم ( ك61. -)
القناة السمعية الخارجية ( ح60.1)
الأعضاء التناسلية الخارجية:
أنثى ( N76.4)
مِلك الرجال ( N48.2, رقم 49. -)
قرن ( H00.0)
الجهاز الدمعي ( ح04.3)
فم ( ك12.2)
أنف ( J34.0)
التهاب النسيج الخلوي اليوزيني [فيلسا] ( L98.3)
التهاب الجلد العدلي الحموي (الحاد) [سفيتا] ( L98.2)
التهاب الأوعية اللمفاوية (المزمن) (تحت الحاد) ( I89.1)
L03.0فلغمون من أصابع اليدين والقدمين
عدوى الأظافر. أونيشيا. الداحس. البيرونيشيا
L03.1فلغمون من أجزاء أخرى من الأطراف
إبط. الحزام الحوضي. كتف
L03.2فلغمون الوجه
L03.3فلغمون الجذع. جدران البطن. العودة [أي جزء]. جدار الصدر. الفخذ. المنشعب. سرة البطن
مستبعد: التهاب السرة عند الوليد ( ص38)
L03.8فلغمون من التعريبات الأخرى
الرأس [أي جزء غير الوجه]. فروة الرأس
L03.9التهاب النسيج الخلوي، غير محدد
L04 التهاب العقد اللمفية الحاد
يشمل: خراج (حاد) في أي عقدة ليمفاوية،
التهاب العقد اللمفية الحاد) باستثناء المساريقي
مستبعد: تضخم الغدد الليمفاوية ( R59. -)
المرض الناجم عن فيروس نقص المناعة البشرية
[فيروس نقص المناعة البشرية]، كما تجلى المعمم
اعتلال عقد لمفية ( ب23.1)
العقد اللمفية:
رقم ( I88.9)
مزمن أو تحت الحاد، باستثناء المساريقي ( I88.1)
المساريقي غير النوعي ( I88.0)
L04.0التهاب العقد اللمفية الحاد في الوجه والرأس والرقبة
L04.1التهاب العقد اللمفية الحاد في الجذع
L04.2التهاب العقد اللمفية الحاد في الطرف العلوي. إبط. كتف
L04.3التهاب العقد اللمفية الحاد في الطرف السفلي. الحزام الحوضي
L04.8التهاب العقد اللمفية الحاد في التعريبات الأخرى
L04.9التهاب العقد اللمفية الحاد، غير محدد
L05 الكيس العصعصى
ويشمل: الناسور - العصعصية أو
الجيوب الأنفية) الشعري
L05.0كيس العصعص مع خراج
L05.9كيس العصعص بدون خراجات. الكيس العصعصى NOS
L08 التهابات موضعية أخرى في الجلد والأنسجة تحت الجلد
L08.0تقيح الجلد
التهاب الجلد:
صديدي
إنتاني
يصدر حرارة
يستثني: تقيح الجلد الغنغريني ( L88)
L08.1إريثراسما
L08.8التهابات موضعية أخرى محددة في الجلد والأنسجة تحت الجلد
L08.9عدوى موضعية في الجلد والأنسجة تحت الجلد، غير محددة
الاضطرابات الفقاعية (L10-L14)
يستثني: الفقاع العائلي الحميد (المزمن).
[مرض هيلي هيلي] ( س82.8)
متلازمة الآفات الجلدية العنقودية على شكل بثور تشبه الحروق ( L00)
انحلال البشرة النخري السمي [متلازمة ليل] ( L51.2)
L10 الفقاع [الفقاع]
يستثني: الفقاع عند الوليد ( L00)
L10.0الفقاع الشائع
L10.1الفقاع النباتي
L10.2الفقاع الورقي
L10.3نبتة المثانة البرازيلية
L10.4الفقاع حمامي. متلازمة سنير آشر
L10.5الفقاع الناجم عن المخدرات
L10.8أنواع أخرى من الفقاع
L10.9الفقاع، غير محدد
L11 اضطرابات حال للقناة الدموية الأخرى
L11.0التقرن الجريبي المكتسب
مستبعد: التقرن الجريبي (الخلقي) [داريو وايت] ( س82.8)
L11.1مرض الجلد الشائك العابر [مرض غروفر]
L11.8تغييرات أخرى محددة للتحلل
L11.9تغييرات حالية للقناة، غير محددة
L12 الفقاعان
مستبعد: هربس الحمل ( O26.4)
القوباء الحلئية ( L40.1)
L12.0شبيه الفقاع الفقاعي
L12.1تندب الفقاع. الفقاع الحميد في الأغشية المخاطية [ليفيرا]
L12.2مرض فقاعي مزمن عند الأطفال. التهاب الجلد الحلئي عند الشباب
L12.3انحلال البشرة الفقاعي المكتسب
يستثني: انحلال البشرة الفقاعي (الخلقي) ( س81. -)
L12.8الفقاعات الأخرى
L12.9الفقاعان، غير محدد
L13 تغييرات فقاعية أخرى
L13.0التهاب الجلد الحلئي الشكل. مرض دوهرينغ
L13.1التهاب الجلد البثري تحت القرنية. مرض سنيدون ويلكنسون
L13.8تغييرات فقاعية أخرى محددة
L13.9تغييرات فقاعية، غير محددة
L14* اضطرابات الجلد الفقاعية في الأمراض المصنفة في مكان آخر
التهاب الجلد والأكزيما (L20-L30)
ملاحظة: في هذه المجموعة، يتم استخدام المصطلحين "التهاب الجلد" و"الأكزيما" بالتبادل كمرادفات.
مستبعد: مرض الورم الحبيبي المزمن (الطفولة) ( د71)
التهاب الجلد:
جلد جاف ( L85.3)
صناعي ( L98.1)
غرغرينا ( L88)
الحلئي الشكل ( L13.0)
حول الفم ( L71.0)
راكدة ( أنا83.1
— أنا83.2
)
أمراض الجلد والأنسجة تحت الجلد المرتبطة بالتعرض للإشعاع ( L55-L59)
L20 التهاب الجلد التأتبي
مستبعد: التهاب الجلد العصبي المحدود ( L28.0)
L20.0الجرب بينيتس
L20.8التهاب الجلد التأتبي الآخر
الأكزيما:
انثناء NEC
الأطفال (الحاد) (المزمن)
داخلية (حساسية)
التهاب الجلد العصبي:
تأتبي (مترجم)
منتشر
L20.9التهاب الجلد التأتبي، غير محدد
L21 التهاب الجلد الدهني
مستبعد: التهاب الجلد المعدي ( L30.3)
L21.0زهم الرأس. "قبعة الطفل"
L21.1التهاب الجلد الدهني عند الأطفال
L21.8التهاب الجلد الدهني الآخر
L21.9التهاب الجلد الدهني، غير محدد
L22 التهاب الجلد الحفاظي
حفاضات:
التهاب احمرارى للجلد
متسرع
طفح الحفاض الذي يشبه الصدفية
L23 التهاب الجلد التماسي التحسسي
يشمل: الأكزيما التحسسية
يستثني: حساسية NOS ( T78.4)
التهاب الجلد:
رقم ( L30.9)
اتصل بـ BDU ( L25.9)
حفاضات ( L22)
L27. -)
قرن ( ح01.1)
اتصال عصبي بسيط ( L24. -)
حول الفم ( L71.0)
اكزيما الاذن الخارجية ( ح60.5)
أمراض الجلد والأنسجة تحت الجلد المرتبطة بالتعرض للإشعاع ( L55-L59)
L23.0التهاب الجلد التماسي التحسسي الناجم عن المعادن. كروم. النيكل
L23.1التهاب الجلد التماسي التحسسي الناجم عن المواد اللاصقة
L23.2التهاب الجلد التماسي التحسسي الناجم عن مستحضرات التجميل
L23.3التهاب الجلد التماسي التحسسي الناجم عن ملامسة الأدوية للجلد
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
T88.7)
L27.0-L27.1)
L23.4التهاب الجلد التماسي التحسسي الناجم عن الأصباغ
L23.5التهاب الجلد التماسي التحسسي الناجم عن مواد كيميائية أخرى
مع الاسمنت. المبيدات الحشرية. بلاستيك. ممحاة
L23.6التهاب الجلد التماسي التحسسي الناتج عن ملامسة الطعام للجلد
L27.2)
L23.7التهاب الجلد التماسي التحسسي الناجم عن النباتات غير الغذائية
L23.8التهاب الجلد التماسي التحسسي الناجم عن مواد أخرى
L23.9التهاب الجلد التماسي التحسسي، السبب غير محدد. الأكزيما الاتصالية التحسسية NOS
L24 التهاب الجلد التماسي المهيج البسيط
يشتمل على: الأكزيما التلامسية المهيجة البسيطة
يستثني: حساسية NOS ( T78.4)
التهاب الجلد:
رقم ( L30.9)
الاتصال التحسسي ( L23. -)
اتصل بـ BDU ( L25.9)
حفاضات ( L22)
الناجمة عن المواد التي تؤخذ عن طريق الفم ( L27. -)
قرن ( ح01.1)
حول الفم ( L71.0)
اكزيما الاذن الخارجية ( ح60.5)
أمراض الجلد والأنسجة تحت الجلد المرتبطة
مع التعرض للإشعاع ( L55-L59)
L24.0التهاب الجلد التماسي المهيج البسيط الناجم عن المنظفات
L24.1التهاب الجلد التماسي المهيج البسيط الناجم عن الزيوت ومواد التشحيم
L24.2التهاب الجلد التماسي المهيج البسيط الناجم عن المذيبات
المذيبات:
تحتوي على الكلور)
الهكسان الحلقي)
أثيري)
الجليكوليك) المجموعة
الهيدروكربون)
الكيتون)
L24.3التهاب الجلد التماسي المهيج البسيط الناجم عن مستحضرات التجميل
L24.4التهاب الجلد التماسي المهيج الناجم عن ملامسة الأدوية للجلد
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
يستبعد: الحساسية الناجمة عن المخدرات NOS ( T88.7)
التهاب الجلد الناجم عن المخدرات ( L27.0-L27.1)
L24.5التهاب الجلد التماسي المهيج البسيط الناتج عن مواد كيميائية أخرى
مع الاسمنت. المبيدات الحشرية
L24.6التهاب الجلد التماسي المهيج البسيط الناتج عن ملامسة الطعام للجلد
مستبعد: التهاب الجلد الناجم عن تناول الطعام ( L27.2)
L24.7التهاب الجلد التماسي المهيج البسيط الناجم عن نباتات أخرى غير الطعام
L24.8التهاب الجلد التماسي المهيج البسيط الناجم عن مواد أخرى. الأصباغ
L24.9التهاب الجلد التماسي المهيج البسيط، سببه غير محدد. الأكزيما الاتصالية المهيجة NOS
L25 التهاب الجلد التماسي، غير محدد
يشمل: الأكزيما الاتصالية، غير محددة
يستثني: حساسية NOS ( T78.4)
التهاب الجلد:
رقم ( L30.9)
الاتصال التحسسي ( L23. -)
الناجمة عن المواد التي تؤخذ عن طريق الفم ( L27. -)
قرن ( ح01.1)
اتصال عصبي بسيط ( L24. -)
حول الفم ( L71.0)
اكزيما الاذن الخارجية ( ح60.5)
آفات الجلد والأنسجة تحت الجلد المرتبطة
مع التعرض للإشعاع ( L55-L59)
L25.0التهاب الجلد التماسي غير المحدد الناجم عن مستحضرات التجميل
L25.1التهاب الجلد التماسي غير المحدد الناجم عن ملامسة الأدوية للجلد
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
يستبعد: الحساسية الناجمة عن المخدرات NOS ( T88.7)
التهاب الجلد الناجم عن المخدرات ( L27.0-L27.1)
L25.2التهاب الجلد التماسي غير المحدد الناجم عن الأصباغ
L25.3التهاب الجلد التماسي غير المحدد الناجم عن مواد كيميائية أخرى. مع الاسمنت. المبيدات الحشرية
L25.4التهاب الجلد التماسي غير المحدد الناجم عن ملامسة الطعام للجلد
مستبعد: التهاب الجلد التماسي الناجم عن تناول الطعام ( L27.2)
L25.5التهاب الجلد التماسي غير المحدد الناجم عن نباتات أخرى غير الطعام
L25.8التهاب الجلد التماسي غير المحدد الناجم عن مواد أخرى
L25.9التهاب الجلد التماسي غير محدد، السبب غير محدد
اتصال:
التهاب الجلد (المهني) NOS
الأكزيما (المهنية) NOS
L26 التهاب الجلد التقشري
بيتيريز جبرا
يستثني: مرض ريتر ( L00)
L27 التهاب الجلد الناجم عن المواد المبتلعة
مستبعد: غير مواتية:
التعرض للمخدرات NOS ( T88.7)
رد فعل على الطعام، باستثناء التهاب الجلد ( T78.0-T78.1)
رد فعل تحسسي NOS ( T78.4)
التهاب الجلد التماسي ( L23-l25)
الطبية:
رد فعل ضوئي ( L56.1)
رد فعل ضوئي ( L56.0)
الشرى ( L50. -)
L27.0الطفح الجلدي العام الناجم عن الأدوية والأدوية
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L27.1طفح جلدي موضعي ناجم عن الأدوية والأدوية
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L27.2التهاب الجلد الناتج عن تناول الطعام
مستبعد: التهاب الجلد الناجم عن ملامسة الطعام للجلد ( L23.6, L24.6, L25.4)
L27.8التهاب الجلد الناجم عن تناول مواد أخرى
L27.9التهاب الجلد الناجم عن تناول مواد غير محددة
L28 الحزاز والحكة المزمنة البسيطة
L28.0الحزاز المزمن البسيط. التهاب الجلد العصبي المحدود. السعفة NOS
L28.1الحكة عقيدية
L28.2حكة أخرى
الحكة:
رقم
جبرا
ميتيس
الشرى الحطاطي
L29 الحكة
مستبعد: الخدش العصبي للجلد ( L98.1)
الحكة النفسية( F45.8)
L29.0حكة في فتحة الشرج
L29.1حكة في كيس الصفن
L29.2حكة في الفرج
L29.3الحكة الشرجية التناسلية، غير محددة
L29.8حكة أخرى
L29.9حكة غير محددة. حكة NOS
L30 التهابات الجلد الأخرى
مستبعد: التهاب الجلد:
اتصال ( L23-L25)
جلد جاف ( L85.3)
داء اللويحات الصغيرة ( L41.3)
التهاب الجلد الركودي ( I83.1-I83.2)
L30.0الأكزيما العملة
L30.1خلل التعرق [pompholyx]
L30.2حساسية الجلد الذاتية. المبيضات. فطار جلدي. اكزيمائي
L30.3التهاب الجلد المعدية
الأكزيما المعدية
L30.4طفح الحفاض الحمامي
L30.5النخالية البيضاء
L30.8التهاب الجلد المحدد الآخر
L30.9التهاب الجلد، غير محدد
الأكزيما NOS
الاضطرابات الحطاطية الحرشفية (L40-L45)
الصدفية L40
L40.0الصدفية الشائع. الصدفية العملة. الترسبات
L40.1الصدفية البثرية المعممة. القوباء الحلئية الشكل. مرض زومبوش
L40.2التهاب الجلد الدهني المستمر [ألوبو]
L40.3بثار راحي وأخمصي
L40.4الصدفية النقطية
L40.5+ الصدفية المفصلية ( م07.0-م07.3*, M09.0*)
L40.8الصدفية الأخرى. الصدفية العكسية المثنية
L40.9الصدفية، غير محددة
L41 داء البارابسوريا
يستثنى من ذلك: تسمم الجلد الوعائي الضموري ( L94.5)
L41.0النخالية الحزازية والشبيهة بالجدري الحاد. مرض موتشا هابرمان
L41.1النخالية الحزازية المزمنة
L41.2الحطاطات اللمفاوية
L41.3داء البارابسوريا البلاك الصغير
L41.4داء البارابسوريا الكبير
L41.5داء البارابسوريا الشبكي
L41.8داء البارابسوريا الأخرى
L41.9داء البارابسوريا، غير محدد
L42 النخالية الوردية [جيبيرا]
L43 الحزاز المسطح المطاطي
مستبعد: الحزاز المسطح الشعري ( L66.1)
L43.0الحزاز المسطح الأحمر الضخامي
L43.1الحزاز المسطح الفقاعي
L43.2رد فعل الحزاز لدواء
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L43.3الحزاز المسطح تحت الحاد (نشط). الحزاز المسطح الاستوائي
L43.8الحزاز المسطح الآخر
L43.9الحزاز المسطح، غير محدد
L44 تغييرات حطاطية حرشفية أخرى
L44.0النخالية النخالية ذات الشعر الأحمر
L44.1الأشنة الرائعة
L44.2الحزاز الخطي
L44.3السعفة الحمراء وحيدة الشكل
L44.4التهاب الجلد الدهني الحطاطي الطفلي [متلازمة جيانوتي كروستي]
L44.8تغييرات حطاطية حرشفية محددة أخرى
L44.9التغيرات الحطاطية الحرشفية، غير محددة
L45 * الاضطرابات الحطاطية الحرشفية في الأمراض المصنفة في مكان آخر
الشرى والحمامي (L50-L54)
مستبعد: مرض لايم ( أ69.2)
العُدّ الوردي ( L71. -)
الشرى L50
يستبعد: التهاب الجلد التماسي التحسسي ( L23. -)
وذمة وعائية ( T78.3)
الوذمة الوعائية الوراثية ( E88.0)
وذمة كوينك ( T78.3)
قشعريرة:
عملاق ( T78.3)
مولود جديد ( ص83.8)
حطاطي ( L28.2)
الصباغ ( س82.2)
مصل اللبن ( T80.6)
شمسي ( L56.3)
L50.0الشرى التحسسي
L50.1الشرى مجهول السبب
L50.2خلايا النحل الناتجة عن التعرض لدرجات حرارة منخفضة أو عالية
L50.3الشرى الجلدي
L50.4الشرى الاهتزازي
L50.5الشرى الكوليني
L50.6اتصل بالشرى
L50.8خلايا النحل الأخرى
قشعريرة:
مزمن
المتكررة الدورية
L50.9الشرى، غير محدد
L51 حمامي عديدة الأشكال
L51.0حمامي غير فقاعية متعددة الأشكال
L51.1حمامي فقاعية متعددة الأشكال. متلازمة ستيفنز جونسون
L51.2انحلال البشرة المتموتة السمي [Lyella]
L51.8حمامي عديدة الأشكال أخرى
L51.9حمامي عديدة الأشكال، غير محددة
L52 الحمامي العقدية
L53 حالات حمامية أخرى
مستبعد: حمامي:
يحرق ( L59.0)
الناشئة عن ملامسة الجلد لعوامل خارجية ( L23-L25)
الطفح ( L30.4)
L53.0حمامي سمية
إذا كان من الضروري تحديد مادة سامة، فاستخدم رمز سبب خارجي إضافي (الفئة XX).
يستثني: الحمامي السمية الوليدية ( ص83.1)
L53.1حمامي حلقي طرد مركزي
L53.2حمامي هامشية
L53.3حمامي منقوشة مزمنة أخرى
L53.8حالات حمامية محددة أخرى
L53.9حالة حمامية، غير محددة. حمامي NOS. حمامي
L54* الحمامي في الأمراض المصنفة في مكان آخر
L54.0* الحمامي الهامشية في الروماتيزم المفصلي الحاد ( أنا00+)
L54.8* الحمامي في أمراض أخرى مصنفة في مكان آخر
أمراض الجلد والألياف تحت الجلد،
التعرض للإشعاع ذو الصلة (L55-L59)
L55 حروق الشمس
L55.0حروق الشمس من الدرجة الأولى
L55.1حروق الشمس من الدرجة الثانية
L55.2حروق الشمس من الدرجة الثالثة
L55.8حروق شمس أخرى
L55.9حروق الشمس، غير محددة
L56 التغيرات الجلدية الحادة الأخرى الناجمة عن الأشعة فوق البنفسجية
L56.0تفاعل السمية الضوئية للدواء
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L56.1رد فعل حساسية الدواء
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L56.2التهاب الجلد التماسي الضوئي
L56.3الشرى الشمسي
L56.4ثوران ضوء متعدد الأشكال
L56.8تغيرات جلدية حادة أخرى محددة ناجمة عن الأشعة فوق البنفسجية
L56.9تغير حاد في الجلد ناجم عن الأشعة فوق البنفسجية، غير محدد
L57 التغيرات الجلدية الناجمة عن التعرض المزمن للإشعاعات غير المؤينة
L57.0التقرن الشعاعي (الكيميائي الضوئي).
التقرن:
رقم
خرف
شمسي
L57.1شبكي أكتيني
L57.2الجلد على شكل الماس على الجزء الخلفي من الرأس (الرقبة)
L57.3بويكيلوديرما سيوات
L57.4ضمور الشيخوخة (ترهل) الجلد. المرن الشيخوخي
L57.5الورم الحبيبي الشعاعي [الكيميائي الضوئي].
L57.8تغيرات جلدية أخرى ناجمة عن التعرض المزمن للإشعاعات غير المؤينة
جلد المزارع. جلد البحارة. التهاب الجلد الشمسي
L57.9تغيرات في الجلد ناجمة عن التعرض المزمن للإشعاعات غير المؤينة، غير محددة
L58 التهاب الجلد الإشعاعي
L58.0التهاب الجلد الإشعاعي الحاد
L58.1التهاب الجلد الإشعاعي المزمن
L58.9التهاب الجلد الإشعاعي، غير محدد
L59 أمراض الجلد والأنسجة تحت الجلد الأخرى المرتبطة بالإشعاع
L59.0حمامي الحروق [التهاب الجلد الناجم عن التهاب الجلد]
L59.8أمراض محددة أخرى في الجلد والأنسجة تحت الجلد المرتبطة بالإشعاع
L59.9أمراض الجلد والأنسجة تحت الجلد المرتبطة بالإشعاع، غير محددة
أمراض الزوائد الجلدية (L60-L75)
مستبعد: العيوب الخلقية للتكامل الخارجي ( س84. -)
L60 أمراض الأظافر
مستثنى: الأظافر المتعرجة ( 68.3 ريال)
الظفر والداحس ( L03.0)
L60.0مسمار نام
L60.1انحلال الظفر
L60.2انعقاف الأظافر
L60.3ضمور الأظافر
L60.4خطوط بو
L60.5متلازمة الأظافر الصفراء
L60.8أمراض الأظافر الأخرى
L60.9مرض الأظافر، غير محدد
L62* التغيرات في الأظافر في الأمراض المصنفة في مكان آخر
L62.0* اعوجاج الظفر مع تعظم ثخني الجلد ( م89.4+)
L62.8* تغيرات في الأظافر في أمراض أخرى مصنفة في مكان آخر
L63 الثعلبة البقعية
L63.0الحاصة الكلية
L63.1الثعلبة الشاملة
L63.2منطقة الصلع (شكل الشريط)
L63.8داء الثعلبة الأخرى
L63.9داء الثعلبة، غير محدد
L64 الثعلبة الاندروجينية
وشملت: نوع الصلع الذكور
L64.0الثعلبة الاندروجينية الناجمة عن المخدرات
إذا كان من الضروري تحديد الدواء، فاستخدم رمزًا إضافيًا لأسباب خارجية (الفئة XX).
L64.8ثعلبة أندروجينية أخرى
L64.9الثعلبة الأندروجينية، غير محددة
L65 تساقط الشعر غير التندبي
مستبعد: هوس نتف الشعر ( F63.3)
L65.0تساقط الشعر التيلوجيني
L65.1أناجين تساقط الشعر. تجديد المستنقع
L65.2الثعلبة المخاطية
L65.8أنواع أخرى محددة من تساقط الشعر بدون تندب
L65.9تساقط الشعر بدون تندب، غير محدد
L66 الثعلبة التندبية
L66.0الثعلبة البقعية الندبية
L66.1الحزاز المسطح الشعري. الحزاز المسطح الجريبي
L66.2التهاب الجريبات مما يؤدي إلى الصلع
L66.3التهاب محيط الجريبات من خراج الرأس
L66.4التهاب الجريبات الشبكي الندبي الحمامي
L66.8ثعلبة تندب أخرى
L66.9ثعلبة تندب، غير محددة
L67 تشوهات الشعر ولون جذع الشعرة
مستبعد: شعر معقود ( س84.1)
شعر مطرز ( س84.1)
تساقط الشعر الانتهائي ( L65.0)
L67.0العقدة المشعرة
L67.1تغيرات في لون الشعر. شعر رمادي. الشيب (سابق لأوانه). تغاير الشعر
بقعة شعر بيضاء:
رقم
محدودة المكتسبة
L67.8تشوهات أخرى في لون الشعر وساق الشعر. هشاشة الشعر
L67.9- شذوذ في لون الشعر ولون جذع الشعرة، غير محدد
L68 فرط الشعر
ومنها: الشعر الزائد
مستبعد: فرط الشعر الخلقي ( س84.2)
شعر زغبي مقاوم ( س84.2)
L68.0كثرة الشعر
L68.1فرط نمو الشعر الزغابي المكتسب
إذا كان من الضروري تحديد الدواء المسبب للاضطراب، فاستخدم رمز سبب خارجي إضافي (الفئة XX).
L68.2فرط الشعر الموضعي
L68.3بوليتريتشي
L68.8فرط الشعر الأخرى
L68.9فرط الشعر، غير محدد
حب الشباب L70
مستبعد: حب الشباب الجدرة ( L73.0)
L70.0حب الشباب الشائع [حب الشباب الشائع]
L70.1حب الشباب الكروي
L70.2جدري حب الشباب. حب الشباب الدخني الناخر
L70.3الثعابين الاستوائية
ل70.4
حب الشباب عند الاطفال
ل70.5
حب الشباب excoriee des jeunes fills
L70.8حب الشباب الأخرى
L70.9حب الشباب، غير محدد
L71 الوردية
L71.0التهاب الجلد حول الفم
إذا كان من الضروري تحديد الدواء الذي تسبب في الآفة، فاستخدم رمز سبب خارجي إضافي (الفئة XX).
L71.1فيما الأنف
L71.8نوع آخر من الوردية
L71.9الوردية غير محددة
L72 الخراجات الجريبية للجلد والأنسجة تحت الجلد
L72.0كيسة البشرة
L72.1كيس ثلاثي الجلد. كيس الشعر. الكيس الدهني
L72.2ورم كبدي متعدد
L72.8أكياس جريبية أخرى من الجلد والأنسجة تحت الجلد
L72.9كيس مسامي للجلد والأنسجة تحت الجلد، غير محدد
L73 أمراض أخرى لبصيلات الشعر
L73.0الجدرة حب الشباب
L73.1التهاب جريبات الشعر الكاذب في شعر اللحية
L73.2التهاب الغدد العرقية
L73.8أمراض جريبية محددة أخرى. فطار اللحية
L73.9مرض بصيلات الشعر، غير محدد
L74 أمراض الغدد العرقية الميروكرينية
مستبعد: فرط التعرق ( R61. -)
L74.0الدخنيات الحمراء
L74.1الدخنيات بلورية
L74.2الحرارة الشائكة عميقة. عدم التعرق الاستوائي
L74.3الدخنيات غير محددة
L74.4عدم التعرق. نقص التعرق
L74.8أمراض أخرى للغدد العرقية الميروكرينية
L74.9اضطراب التعرق الميروكريني، غير محدد. تلف الغدة العرقية NOS
L75 أمراض الغدد العرقية المفرزة
يستثني: خلل التعرق [pompholyx] ( L30.1)
التهاب الغدد العرقية ( L73.2)
L75.0التعرق
L75.1التعرق
L75.2الطفح الجلدي الناتج عن الحرارة المفرزة. مرض فوكس فورديس
L75.8أمراض أخرى للغدد العرقية المفرزة
L75.9تأثر بالغدد العرقية المفرزة، غير محدد
أمراض الجلد والألياف تحت الجلد الأخرى (L80-L99)
البهاق L80
L81 اضطرابات التصبغ الأخرى
يستبعد: الوحمة NOS ( س82.5)
وحمة - انظر الفهرس الأبجدي
متلازمة بوتز جيجرز (تورين) ( س85.8)
L81.0فرط التصبغ بعد الالتهاب
L81.1الكلف
L81.2النمش
ل81.3
بقع القهوة
ل81.4
فرط تصبغ الميلانين الآخر. النمش
L81.5ليوكوديرما، غير مصنف في مكان آخر
L81.6الاضطرابات الأخرى المرتبطة بانخفاض إنتاج الميلانين
L81.7التهاب الجلد الأحمر المصطبغ. ورم وعائي زاحف
L81.8اضطرابات التصبغ المحددة الأخرى. تصبغ الحديد. تصبغ الوشم
L81.9اضطراب تصبغ غير محدد
L82 التقرن الدهني
التهاب الجلد الحطاطي الأسود
مرض ليسر تريلات
L83 الشواك الأسود
الورم الحليمي المتكدس والشبكي
L84 الذرة والنسيج
الكالس
الكالس على شكل إسفين (clavus)
L85 سماكات البشرة الأخرى
مستبعد: حالات الجلد الضخامي ( L91. -)
L85.0السماك المكتسب
مستبعد: السماك الخلقي ( س80. -)
L85.1التقرن المكتسب [التقرن الجلدي] الراحي الأخمصي
مستبعد: التقران الراحي الأخمصي الوراثي ( س82.8)
L85.2تقرن منقط (راحة أخمصية)
L85.3جفاف الجلد. التهاب الجلد الجاف
L85.8سماكات البشرة المحددة الأخرى. القرن الجلدي
L85.9سماكة البشرة، غير محددة
L86* تقران الجلد في الأمراض المصنفة في مكان آخر
التقرن الجريبي) بسبب القصور
جفاف الجلد) فيتامين أ ( E50.8+)
L87 تغييرات مثقبة عبر الجلد
مستبعد: الورم الحبيبي الحلقي (مثقب) ( L92.0)
L87.0التقرن الجريبي وشبه الجريبي، يخترق الجلد [مرض كيرل]
فرط التقرن الجريبي اختراق
L87.1داء الكولاجين الثاقب التفاعلي
L87.2زاحف تثقيب المرن
L87.8اضطرابات ثقب الجلد الأخرى
L87.9اضطرابات ثقب الجلد، غير محددة
L88 تقيح الجلد الغنغريني
التهاب الجلد الغنغريني
تقيح الجلد الناخر
L89 قرحة عنق الرحم
قرحة الفراش
القرحة الناجمة عن الجبيرة الجصية
القرحة الناجمة عن الضغط
مستبعد: قرحة عنق الرحم (التغذوية) ( ن86)
L90 آفات الجلد الضامرة
L90.0الحزاز التصلب والضموري
L90.1أنيتوديرما شوينينجر بوزي
L90.2أنيتوديرما جاداسون-بيليساري
L90.3ضمور الجلد باسيني بيريني
L90.4التهاب الجلد الدهني الضموري المزمن
L90.5حالات الندبة وتليف الجلد. ندبة ملحوم (الجلد). ندب. التشوه الناجم عن ندبة. الكرشة رقم
مستبعد: ندبة تضخمية ( L91.0)
ندبة الجدرة ( L91.0)
L90.6المشارب الضامرة (السطور)
L90.8تغيرات الجلد الضامرة الأخرى
L90.9تغير الجلد الضموري، غير محدد
L91 تغيرات الجلد الضخامي
L91.0ندبة الجدرة. ندبة تضخمية. جُدَرَة
مستبعد: الجدرة حب الشباب ( L73.0)
ندبة رقم ( L90.5)
L91.8تغييرات الجلد الضخامي الأخرى
L91.9تغير الجلد الضخامي، غير محدد
L92 تغيرات حبيبية في الجلد والأنسجة تحت الجلد
يُستبعد: الورم الحبيبي السفعي [الكيميائي الضوئي] ( L57.5)
L92.0الورم الحبيبي الحلقي. الورم الحبيبي الحلقي المثقب
L92.1 Necrobiosis lipoidica، غير مصنف في مكان آخر
مستبعد: يرتبط بمرض السكري ( ه10-E14)
L92.2الورم الحبيبي الوجهي [الورم الحبيبي اليوزيني في الجلد]
L92.3الورم الحبيبي في الجلد والأنسجة تحت الجلد الناجم عن جسم غريب
L92.8تغيرات حبيبية أخرى في الجلد والأنسجة تحت الجلد
L92.9تغير حبيبي في الجلد والأنسجة تحت الجلد، غير محدد
L93 الذئبة الحمامية
مستبعد: الذئبة:
التقرحي ( أ18.4)
عادي ( أ18.4)
تصلب الجلد ( م34. -)
الذئبة الحمامية الجهازية ( م32. -)
إذا كان من الضروري تحديد الدواء الذي تسبب في الآفة، فاستخدم رمز سبب خارجي إضافي (الفئة XX).
L93.0الذئبة الحمامية القرصية. الذئبة الحمامية NOS
L93.1الذئبة الحمامية الجلدية تحت الحادة
L93.2الذئبة الحمامية المحدودة الأخرى. الذئبة الحمامية العميقة. التهاب السبلة الشحمية الذئبي
L94 تغيرات موضعية أخرى في النسيج الضام
مستبعد: أمراض النسيج الضام الجهازية ( م30-م36)
L94.0تصلب الجلد الموضعي. تصلب الجلد المحدود
L94.1تصلب الجلد الخطي
L94.2تكلس الجلد
L94.3تصلب الأصابع
L94.4حطاطات جوترون
L94.5تبكل الجلد ضمور الأوعية الدموية
L94.6أنيوم [انحلال الأصابع التلقائي]
L94.8تغيرات أخرى محددة في النسيج الضام
L94.9تغير موضعي في النسيج الضام، غير محدد
L95 التهاب الأوعية الدموية يقتصر على الجلد، ولم يتم تصنيفه في أي مكان آخر
مستبعد: الورم الوعائي الزاحف ( L81.7)
فرفرية هينوخ شونلاين ( د69.0)
التهاب الأوعية الدموية فرط الحساسية ( م31.0)
التهاب السبلة الشحمية:
رقم ( م79.3)
الذئبة ( L93.2)
الرقبة والظهر( م54.0)
المتكررة (ويبر كريستيان) ( م35.6)
التهاب الشرايين العقدي ( م30.0)
التهاب الأوعية الدموية الروماتويدي ( م05.2)
داء المصل ( T80.6)
الشرى ( L50. -)
ورم فيجنر الحبيبي ( م31.3)
L95.0التهاب الأوعية الدموية مع الجلد الرخامي. ضمور أبيض (لوحة)
L95.1حمامي سامية مستمرة
L95.8التهابات وعائية أخرى تقتصر على الجلد
L95.9التهاب الأوعية الدموية يقتصر على الجلد، غير محدد
L97 قرحة في الطرف السفلي، غير مصنفة في مكان آخر
L89)
الغرغرينا ( R02)
التهابات الجلد ( L00-L08)
أ00-ب99
قرحة الدوالي ( أنا83.0
, أنا83.2
)
L98 أمراض أخرى للجلد والأنسجة تحت الجلد، غير مصنفة في مكان آخر
L98.0الورم الحبيبي القيحي
L98.1التهاب الجلد الاصطناعي [الاصطناعي]. الخدش العصبي للجلد
L98.2التهاب الجلد العدلي المحموم الحلو
L98.3التهاب النسيج الخلوي اليوزيني ويلز
L98.4قرحة جلدية مزمنة، غير مصنفة في مكان آخر. قرحة الجلد المزمنة NOS
القرحة الاستوائية NOS. قرحة الجلد NOS
مستبعد: قرحة استلقاء ( L89)
الغرغرينا ( R02)
التهابات الجلد ( L00-L08)
التهابات محددة مصنفة تحت العناوين أ00-ب99
قرحة الطرف السفلي NEC ( L97)
قرحة الدوالي ( أنا83.0
, أنا83.2
)
L98.5داء مخاطي في الجلد. داء مخاطي بؤري. الحزاز المخاطي
مستبعد: التهاب الغشاء المخاطي البؤري في تجويف الفم ( ك13.7)
الوذمة المخاطية ( E03.9)
L98.6أمراض تسللية أخرى للجلد والأنسجة تحت الجلد
مستبعد: خلل في الجلد والأغشية المخاطية ( E78.8)
L98.8أمراض أخرى محددة في الجلد والأنسجة تحت الجلد
L98.9آفة في الجلد والأنسجة تحت الجلد، غير محددة
L99* آفات أخرى في الجلد والأنسجة تحت الجلد في أمراض مصنفة في مكان آخر
L99.0* الداء النشواني الجلدي ( إي85. -+)
الداء النشواني العقدي. الداء النشواني غير المكتمل
L99.8* تغيرات أخرى محددة في الجلد والأنسجة تحت الجلد في الأمراض المصنفة في بنود أخرى
الزهري:
الثعلبة ( أ51.3+)
اللوكوديرما ( أ51.3+, أ52.7+)