2 grad de încălcare a circulației placentare. Tulburări ale fluxului sanguin în arterele uterine, cordonul ombilical, placentă în timpul sarcinii (nmpc)
Majoritatea femeilor nu știu despre un astfel de studiu precum Doppler până la debutul celui de-al treilea trimestru și, din acel moment, Doppler-ul pentru femeile însărcinate devine o procedură destul de familiară.
Doppler- aceasta este una dintre metodele de diagnostic cu ultrasunete care vă permite să evaluați intensitatea fluxului sanguin în diferite vase, de exemplu, în vasele uterului și a cordonului ombilical. Este cel mai informativ după 30 de săptămâni, dar în cazul abaterilor în timpul sarcinii (de exemplu, dacă fătul este în urmă în dezvoltare), ecografie Doppler poate fi prescrisă mai devreme - începând cu 20 de săptămâni.
indicații Doppler
Fluxul sanguin placentar adecvat asigură cursul normal al sarcinii. Încălcarea fluxului sanguin poate duce la întârzierea creșterii intrauterine (RCIU), astfel încât principalul motiv pentru prescrierea dopplerometriei în timpul sarcinii este tocmai discrepanța dintre dimensiunea corpului și/sau organele bebelușului.
Nu neapărat cu fluxul sanguin afectat, copilul va rămâne în urmă în dezvoltare, doar riscul unui curs nefavorabil al sarcinii crește semnificativ. Și invers, dacă există o suspiciune de întârziere a fătului în dezvoltare, dar fluxul sanguin nu este perturbat, atunci în majoritatea cazurilor acest lucru indică faptul că femeia poartă un copil mic, dar sănătos.
Dopplerometria este prescrisă și pentru:
- maturarea prematură a placentei;
- oligohidramnios sau polihidramnios sever;
- anomalii ale cordonului ombilical;
- conflict Rhesus;
- gestoză (toxicoză tardivă, complicată cu vărsături, umflare severă și presiune crescută la o femeie însărcinată);
- viitoarea mamă are boală de rinichi, hipertensiune arterială, diabet zaharat;
- patologie cromozomială suspectată;
- hidropizie non-imună a fătului;
- dezvoltarea neuniformă a bebelușilor în timpul sarcinii multiple (când există o diferență în greutatea lor corporală de peste 10%).
Dacă fătul are probleme cu inima, se efectuează Doppler împreună cu CTG, așa-numita ecocardiografie Doppler.
În cazul insuficienței fetoplacentare, dopplerometria se efectuează sistematic la fiecare 2-3 săptămâni.
De asemenea, odată cu dezvoltarea complicațiilor în timpul gestației anterioare a fătului, o ecografie Doppler poate fi prescrisă în timpul unei sarcini ulterioare.
Pregătirea pentru studiu și modul în care se realizează
Dopplerometria la gravide se efectuează conform indicațiilor și nu este o examinare obligatorie în cursul normal al sarcinii. Dar din ce în ce mai des în clinicile prenatale, toate femeile, fără excepție, sunt supuse ecografiei Doppler la 30-34 de săptămâni ca evaluare a stării fătului.
Această procedură este nedureroasă și inofensivă atât pentru mamă, cât și pentru făt. Principiul ecografiei Doppler este același cu cel al ecografiei convenționale în timpul sarcinii: un senzor Doppler special este condus pe abdomen, care este echipat cu fiecare dispozitiv modern de diagnosticare cu ultrasunete. Prin urmare, acest tip de cercetare nu necesită pregătire specială.
Doppler- aceasta este o evaluare vizuală a fluxului sanguin (când de pe ecranul monitorului se observă o imagine color și grafică a curbelor vitezei fluxului sanguin).
dopplerografie- este aceeași dopplerometrie, doar indicațiile sunt înregistrate suplimentar pe bandă pentru a urmări modificarea (îmbunătățirea/deteriorarea) a fluxului sanguin după tratament.
Interpretarea indicatorilor dopplerometriei
Arterele uterine (a. uterina dextra - dreapta și respectiv a. uterina sinistra - arterele uterine stângi). Uzistul trebuie să determine natura fluxului sanguin atât în artera uterină stângă, cât și în cea dreaptă, deoarece cu gestoză poate fi perturbată doar într-o singură arteră. Astfel, evaluând fluxul sanguin într-o singură arteră, puteți da o concluzie falsă, care va afecta negativ sănătatea bebelușului și a viitoarei mame.
Există o astfel de teorie științifică conform căreia, dacă fluxul sanguin este perturbat într-o singură arteră uterină (în principal în dreapta), o femeie are un risc ridicat de toxicoză tardivă (preeclampsie) cu toate consecințele negative.
În cazul gestozei, fluxul sanguin în artera uterină este mai întâi perturbat, iar când situația se înrăutățește, fluxul sanguin în arterele cordonului ombilical se înrăutățește. Prin urmare, în caz de încălcare a fluxului sanguin în arterele uterine, este necesar să se redoppler periodic pentru a controla situația.
Pentru a evalua fluxul de sânge în arterele uterine, se calculează indicele de rezistență (IR sau RI).

Adesea, hipertensiunea indusă de sarcină se dezvoltă din cauza fluxului sanguin uterin afectat. Corpul viitoarei mame crește în mod independent tensiunea arterială pentru a crește fluxul de sânge în spațiul intervilos. Așa că mama, fără să-și dea seama, ajută copilul. Astfel, este necesară îmbunătățirea fluxului sanguin și hipertensiunea va dispărea de la sine.
Încălcarea fluxului sanguin în arterele uterine este atunci când valoarea IR, PI sau LMS este mai mare decât în mod normal.
Indicele de pulsație (IP) al arterelor uterine ar trebui să se încadreze în următoarele limite.
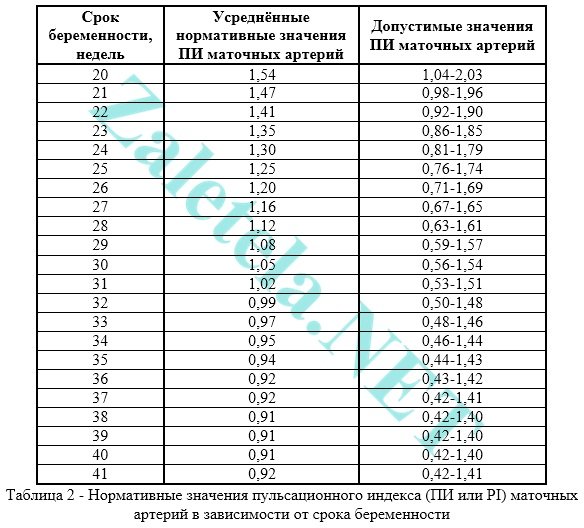
Indicatorii din artera uterină dreaptă și stângă pot diferi ușor unul de celălalt. Dacă ambii indicatori se află în intervalul normal, atunci o astfel de imagine nu este considerată un fenomen negativ.
Abaterea parametrilor fluxului sanguin de la norma în două artere uterine simultan indică o încălcare a circulației uteroplacentare. Această situație necesită un tratament specific - mișcați mai mult (mergeți în mod regulat la înot sau la gimnastică pentru gravide).
Încălcarea fluxului sanguin într-o singură arteră uterină indică asimetria fluxului sanguin uteroplacentar. Dacă sarcina decurge normal, iar copilul se dezvoltă în conformitate cu termenul, atunci placenta își îndeplinește funcțiile.
Trebuie să știți că la 18-21 săptămâni poate exista o încălcare temporară a fluxului sanguin în arterele uterine. Acest fenomen se explică prin faptul că procesul fiziologic adaptativ al invaziei citotrofoblastelor nu a fost încă finalizat. Prin urmare, dacă sunt detectate anomalii la nivelul arterelor uterine, trebuie efectuată o a doua ecografie Doppler după 2-3 săptămâni, adică. observați fluxul sanguin în dinamică.
Raportul sistolic-diastolic (SDO) în arterele uterine ar trebui să fie:

Arterele cordonului ombilical (a. umbilicalis). Pentru a obține rezultate adevărate, studiul trebuie efectuat numai într-un moment în care bebelușul este în repaus și numai atunci când ritmul cardiac este în intervalul 120-160 de bătăi pe minut. La urma urmei, din punct de vedere fiziologic, este astfel stabilit încât, odată cu creșterea ritmului cardiac, are loc o scădere a IR în artera ombilicală și invers, odată cu scăderea ritmului cardiac, are loc o creștere a IR.
Măsurarea fluxului sanguin în arterele ombilicale trebuie efectuată atunci când gravida este întinsă pe spate! O evaluare a severității tulburărilor de flux sanguin din cordonul ombilical nu poate fi obiectivă atunci când viitoarea mamă este situată „pe partea stângă”.
Cordonul ombilical trebuie să aibă două artere și o venă. Dacă există o anomalie (singura arteră a cordonului ombilical), atunci fătul poate suferi de o lipsă de oxigen și nutrienți, din cauza căreia există o întârziere în masa și creșterea sa. Dar se întâmplă ca fătul să se adapteze la o astfel de existență și să nu experimenteze o deficiență a substanțelor necesare. Astfel de copii se nasc cu greutate mică, dar absolut viabili. Prin urmare, dacă există o arteră ombilicală și fluxul de sânge în ea nu este perturbat, atunci nu există motive de îngrijorare. Dar dacă fluxul de sânge într-o singură arteră este perturbat, trebuie efectuat un tratament internat pentru a îmbunătăți fluxul sanguin și, dacă este necesar, nașterea timpurie (dacă fătul este cu mult în urmă în dezvoltare).
Cel mai utilizat în evaluarea naturii fluxului sanguin în arterele cordonului ombilical a fost indicele de rezistență. Citirile în ambele artere ale cordonului ombilical ar trebui să fie aproape aceleași.

O tulburare a fluxului sanguin în cordonul ombilical este atunci când valoarea IR, PI sau LMS în arterele cordonului ombilical este mai mare decât în mod normal.
Indicele de pulsație (PI sau PI) al arterelor ombilicale trebuie să respecte următoarele standarde:

Patologică este înregistrarea valorilor zero și inverse ale fluxului sanguin diastolic. Aceasta înseamnă că fătul este în stare critică.
Mai rămân doar 2-3 zile de la momentul în care valorile inverse permanente apar până la moartea fătului, prin urmare, este necesar să se efectueze o operație cezariană cât mai curând posibil pentru a salva viața copilului. Acest lucru este posibil doar din a 28-a săptămână, când copilul este viabil.
Raportul sistolic-diastolic (SDO) în arterele ombilicale:

Dacă fluxul de sânge în cordonul ombilical este perturbat, atunci, de regulă, există o întârziere în dezvoltarea fătului. Dacă acum nu există nicio întârziere în dezvoltare și fluxul de sânge în cordonul ombilical este perturbat, atunci mai târziu, fără tratament, se poate observa o întârziere fetală în dezvoltare.
Artera cerebrală medie a fătului (a. cerebri media). Când fătul suferă, există creșterea valorilor PI, SDO și viteza în SMA.

Viteza maximă (aka V max) în artera cerebrală medie fetală:

Raportul sistolic-diastolic (SDO) pentru artera cerebrală medie:

aorta fetală. Iese din ventriculul stâng al inimii, trece de-a lungul coloanei vertebrale și se termină în abdomenul inferior, unde aorta se împarte în două artere iliace, care asigură alimentarea cu sânge a picioarelor unei persoane.
Abaterile în fluxul sanguin al aortei pot fi detectate numai după 22-24 de săptămâni de sarcină.
Perturbarea fluxului sanguin este creșterea valorilor IR, PI și SDO. Este considerat critic (se vorbește despre moartea fătului). înregistrarea unor valori extrem de mici până la dispariția lor completă.

Modificările aortei caracterizează severitatea hipoxiei fetale intrauterine.


Raportul sistolic-diastolic (SDR) pentru aorta fetală:

Conducta venoasă (VP). Este studiat în evaluarea Doppler extinsă a fluxului sanguin.
În timpul studiului, este necesar să nu se ia în considerare episoadele de mișcări respiratorii asemănătoare sughițului ale copilului și mișcarea activă.
Indicii nu sunt utilizați pentru a evalua ductul venos.
Criteriul de diagnostic pentru starea patologică a fătului este prezența valori negative sau zero ale fluxului sanguinîn faza de contracţie atrială. Se înregistrează valori zero sau inverse cu malnutriție fetală, malformații congenitale ale inimii drepte, hidropizie non-imună a fătului.
Chiar și cu un flux sanguin critic în arterele cordonului ombilical, dar cu un flux sanguin conservat în ductul venos în faza de contracție atrială, este posibilă prelungirea gestației până la momentul optim pentru naștere.
Descrierea tulburărilor de flux sanguin și tratamentul acestora
1 grad
1 Un grad- încălcarea fluxului sanguin în arterele uterine, în timp ce în cordonul ombilical fluxul sanguin rămâne normal.
Acest grad de tulburare a fluxului sanguin nu este periculos pentru făt.
Tratamentul medical al acestei afecțiuni este ineficient. Medicii încă prescriu terapia cu Actovegin și Curantil. Nu vezi ocazional!
De fapt, dacă există o încălcare a fluxului sanguin în arterele uterine, este mai oportun să mergeți pur și simplu în aer curat mai des (respirând adânc) + mâncați corect + mișcați mai mult (drume, exerciții speciale pentru femeile însărcinate, exerciții de dimineață). , yoga, înot). Și nu sta ore în șir la computer! Asta e tot tratamentul.
1 grad B- încălcarea fluxului sanguin în arterele cordonului ombilical, iar în arterele uterine hemodinamica este normală.
Acest grad de tulburare a fluxului sanguin necesită utilizarea medicamentelor de subțiere a sângelui pentru a evita întârzierea dezvoltării și hipoxia fetală.
În acest caz, se prescrie un tratament care vizează îmbunătățirea circulației sângelui (Placenta compositum, Curantil sau Trental). Actovegin este prescris ca un antihipoxant, care îmbunătățește furnizarea de oxigen către făt.
De asemenea, este prescris un test de sânge pentru capacitatea de coagulare (coagulogramă). Cu o coagulare crescută a sângelui, este necesar să luați medicamente mai puternice pentru subțierea sângelui decât Curantil (de exemplu, heparină sau un agent care include acid acetilsalicilic).
Gradul I de încălcare nu duce la moartea fătului. Există o monitorizare sistematică a naturii fluxului sanguin (la fiecare 2 săptămâni) „plus” controlul CTG fetal (după 28 de săptămâni de sarcină). În plus, asigurați-vă că monitorizați tensiunea arterială la o femeie însărcinată.
2 grade- încălcarea simultană a fluxului sanguin în arterele uterine și în cordonul ombilical, care nu atinge valori critice (când fluxul sanguin este păstrat în ductul venos).
În această afecțiune, medicația este prescrisă obligatoriu într-un spital, unde se asigură monitorizarea non-stop a stării fetale. De asemenea, este necesar să se monitorizeze starea fluxului sanguin prin efectuarea Doppler + CTG la fiecare 2 zile.
În gradul II tulburările hemodinamice sunt rare, dar pot exista cazuri de deces intrauterin.
3 grade- tulburări critice ale fluxului sanguin în cordonul ombilical cu fluxul sanguin intact sau afectat în arterele uterine. O încălcare critică este înțeleasă ca înregistrarea fluxului sanguin diastolic invers sau absența acestuia.
Gradul III de încălcare reprezintă un pericol pentru sănătatea copilului, deoarece în jumătate din cazuri apare moartea intrauterină a copilului. Prin urmare, dacă se detectează o perturbare a fluxului sanguin de gradul 3, este necesar să se efectueze urgent o operație cezariană pentru a salva viața bebelușului, deoarece în acest stadiu al tulburării, tratamentul nu este eficient.
Nașterea conservatoare (naturală) la clasa a 3-a poate duce la moartea perinatală a copilului.
Costul unei ecografii Doppler într-o clinică privată este de aproximativ 1.200 de ruble.
După fertilizarea oului și dezvoltarea embrionului în uter, se formează o placentă, care leagă copilul și mama cu un singur sistem circulator unificat. Prin intermediul acestuia, fatul primeste oxigen si nutrienti necesari formarii si cresterii. De asemenea, este folosit pentru a îndepărta substanțele nedorite care se formează în urma diferitelor reacții biochimice.
Caracteristici ale circulației sângelui între mamă și copil în timpul sarcinii
Încălcarea fluxului sanguin al placentei provoacă o lipsă de nutriție și oxigen la copil și devine cauza morții acestuia. Starea fluxului sanguin placento-uterin necesită o atenție deosebită în timpul sarcinii. Pentru a-i evalua starea, se efectuează diagnostice planificate, se iau măsuri preventive și terapeutice.
Lucrarea circulației sângelui între mamă și copil se bazează pe funcționarea arterei ombilicale, venelor, placentei. Arterele uterine sunt capabile să se contracte, întrerupând fluxul de sânge din cauza grosimii stratului muscular pe care îl au. Această structură a arterei uterine este prevăzută pentru a reduce pierderile de sânge în timpul menstruației.
În timpul sarcinii pe o perioadă de 4-5 săptămâni, în timpul gestației oului, stratul muscular din artere dispare sub acțiunea hormonilor. În săptămâna 16, are loc o altă transformare a arterelor, timp în care acestea se deschid pentru umplerea constantă cu sânge.
Ce se întâmplă în artere:
- conectarea a două fluxuri de direcții diferite;
- difuzia substanțelor necesare unui copil în creștere;
- îmbogățirea fluxului sanguin fetal cu oxigen și substanțe utile aduse de circulația maternă.
O parte din activitatea circulației sângelui cade pe arterele și venele cordonului ombilical. Sângele curge prin artere către copil, iar prin venă se întoarce în placentă. Încălcarea fluxului sanguin fetal-placentar duce la inhibarea creșterii organelor copilului, reprezintă o amenințare pentru sănătatea acestuia.
De ce poate fi perturbată circulația sângelui
Cauze ale insuficienței placentare (circulația sanguină afectată între mamă și copil):
- Placentație scăzută(atașarea placentei de peretele uterului inferior sau „previa”). Stratul muscular subțire al părții inferioare a uterului nu este capabil să asigure un flux sanguin suficient fătului. Dacă nu există o migrare a placentei (avansare în partea superioară a uterului), situația amenință să agraveze patologia.
- Toxicoza tardivă a femeilor însărcinate. Afectează vasele mici ale uterului, ceea ce perturbă procesele de circulație a sângelui.
- Scăderea nivelului de hemoglobină sau anemie. Această afecțiune provoacă o accelerare a bătăilor inimii la mamă, modificând circulația normală în circuitul uteroplacentar.
- Incompatibilitate Rh sângele mamei și al copilului, provocând anemie la făt și conflict imunitar.
- Tensiune arterială crescută la mamă din cauza problemelor cu inima, formării de umflături, stres.
- Patologia arterelor ombilicale, de exemplu, prezența unei singure artere ombilicale.
- Sarcina multipla necesita mai multi nutrienti.
Unele boli ale mamei contribuie la răspândirea patologiei, în special:
- Infecții acute, ai căror agenți patogeni sunt capabili să pătrundă în placentă;
- Defect al uterului (uter „cu două coarne”, având un sept la mijloc, împărțindu-l în două jumătăți). Dezvoltarea fătului are loc numai într-una dintre ele. Amenințarea este factorul de strângere al fătului în creștere și încălcarea fluxului de sânge care merge la acesta. În astfel de situații, există adesea o încălcare a fluxului sanguin uteroplacentar pe gradul stâng 1a sau pe dreapta.
- Diabet. Afectează pereții vaselor uterului.
- Abateri ale epiteliului uterin (endometrioza).
- Tumori uterine. Dimensiunea unei tumori benigne (fibroame) determină cât de mult va suferi fătul din cauza aprovizionării insuficiente cu sânge. Cu cât fibroamele sunt mai mari, cu atât este mai mare riscul de eșec. Modificările fondului hormonal, provocate de sarcină, stimulează creșterea neoplasmelor. Prezența acestei boli necesită monitorizarea constantă a alimentării cu sânge uterin.
Consecințele posibile
Deviațiile grave ale fluxului sanguin placentar duc la malformații fetale și mortalitate. Insuficiența circulatorie este împărțită în mai multe etape. Abaterile de gradul doi și trei reprezintă cel mai mare pericol.

Răspunsul la întrebarea dacă acest lucru este periculos este statisticile mortalității perinatale, conform cărora patologiile fluxului sanguin de gradul 2 sunt cauza morții a 13% dintre sugarii cu vârsta de peste 22 de săptămâni. A treia etapă provoacă decesul în 48% din cazuri. Terapia la timp și nașterea de urgență prin cezariană ajută la reducerea acestor indicatori.
Dezvoltarea unui copil în condiții de insuficiență placentară se reflectă în starea sa fizică și psihică din perioada postnatală.
Care este pericolul pentru copilul nenăscut
Principalul pericol al insuficienței placentare pentru firimiturile în creștere este hipoxia.
Consecințele lipsei de oxigen:
- lipsa greutății bebelușului (întârzierea creșterii intrauterine);
- încălcarea procesului de formare a organelor interne;
- eșecul echilibrului acido-bazic și al compoziției electroliților;
- dezvoltarea dezechilibrului hormonal și eșec în sistemul hormonal;
- lipsa „depozitelor de grăsime”.
Deviația severă a fluxului sanguin placentar și disfuncția placentei amenință copilul cu moartea și implică întreruperea sarcinii.
Grade de afectare a fluxului sanguin
Există trei etape de abatere a circulației sângelui între copil și mamă de la normă:
I - modificările în acest stadiu nu reprezintă o amenințare gravă pentru copil și sunt compensate, adică există o abatere a fluxului sanguin arterial cu un flux sanguin păstrat în vasele cordonului ombilical și invers. Copilul se dezvoltă normal. Etapa este împărțită în două tipuri de modificări care au propriul cod:
Gradul 1a - problemele afecteaza doar o artera, indicatorii de dezvoltare ai bebelusului sunt normali.
Grad 1c - abaterea fluxului sanguin de la normă se observă în vasele cordonului ombilical. Un tip de hipodinamie în care arterele uterului funcționează normal. Există o cantitate normală de sânge în această venă.
Dacă problemele minore în aprovizionarea fătului cu nutriție și oxigen nu sunt detectate la timp și nu au primit terapia necesară, după o lună gravida poate dezvolta abateri ale hemodinamicii placento-uterine de gradul doi.
II - deteriorarea fluxului sanguin afectează arterele ombilicale și uterine.
III - deteriorarea critică a circulației sângelui în cercul uteroplacentar, riscul de flux sanguin invers în artere, sângerare placentară.
Această clasificare a abaterilor hemodinamice în timpul sarcinii, stabilită de ICD, vă permite să evaluați cu precizie starea fluxului sanguin și să faceți un prognostic pentru tratament și nașterea viitoare.
Metode de diagnosticare
Pentru a identifica încălcările proceselor metabolice între copil și mamă, se folosesc mai multe tipuri de diagnostice pentru a determina natura problemelor și gradul acestora.
Metodele de diagnosticare includ:
- un test de sânge pentru nivelul de gonadotropină corionică, estrogen și progesteron;
- procedura cu ultrasunete;
- cardiotocografie (CTG);
- dopplerometrie.
Cel mai precis diagnostic și stabilirea gradului de încălcări permite dopplerografia. Această metodă remediază chiar și mici abateri de la normă și este complet sigură pentru o femeie însărcinată și copilul ei. Rezultatele ecografiei Doppler permit specialiștilor să prezică cursul ulterior al gestației, să aleagă tacticile terapeutice necesare. Pe ecranul dispozitivului, puteți vedea o imagine grafică color a fluxului sanguin.
Diagnosticarea cu ultrasunete vă permite să determinați corespondența dintre dimensiunea firimiturii și dezvoltarea organelor pentru vârsta sa. Planificat în procesul de gestație, se efectuează de trei ori pe o perioadă de 12, 20 și 32 de săptămâni. Această metodă va permite, fără a dăuna copilului și mamei, să se evalueze conformitatea dimensiunii sale coccigiane-parietale cu vârsta gestațională, precum și dezvoltarea organelor sale interne, a hemodinamicii placentare.
Cardiotocografia vă permite să ascultați bătăile inimii copilului, să evaluați ritmul cardiac, variabilitatea nivelului frecvenței bazale. Datele înregistrate de dispozitiv sunt verificate pe tabel. Conform tabelului de rezultate, CTG-ului i se atribuie un scor. Dezvoltarea normală a bebelușului corespunde cu 8-10 puncte de cardiotocografie.
Diagnosticul se realizează într-o manieră planificată, nu se recomandă categoric să o săriți peste femeile însărcinate.
Semnele unei încălcări pot fi observate chiar de femeia însărcinată, dar adesea ele indică o etapă gravă a patologiei. Viitoarea mamă poate fi alertată de scăderea sau creșterea activității mișcărilor bebelușului. La examinarea unui medic obstetrician-ginecolog, medicul observă bătăile rapide ale inimii fătului. Un semn alarmant este discrepanța dintre dimensiunea abdomenului și vârsta gestațională reală (cu excepția cazurilor datorate structurii corpului femeii).
Tratamentul tulburărilor
Tactica de tratament este determinată de gradul de patologie stabilit prin metode de diagnostic. Este posibil să salvați sarcina și să nivelați amenințarea pentru făt în etapele ia - iv. Problemele fluxului sanguin placentar de gradul 1b pot fi tratate. Nu există nicio amenințare pentru sănătatea și dezvoltarea normală a firimiturii. Evaluările rezultatelor terapiei pentru această patologie indică o îmbunătățire, o tendință generală pozitivă și excluderea probabilității unei tranziții la gradul doi.
Al doilea grad de abatere necesită monitorizarea constantă a stării copilului. Terapia pe ea este considerată ineficientă.
A treia etapă a disfuncției necesită o intervenție chirurgicală urgentă.
Terapia patologică are ca scop menținerea presiunii în vase, normalizarea fluxului sanguin, reducerea tonusului uterului, stabilizarea stării psiho-emoționale a mamei și normalizarea funcționării sistemului cardiovascular.
Terapie medicala:
- Preparatele sintetizate din amidon care pot reține lichid în vase ajută la îmbunătățirea fluxului sanguin. Acestea includ Infukol, Stabizol.
- Actovegin și Pentoxifilina îmbunătățesc procesele de microcirculație.
- Medicamentele care ameliorează spasmul (Nosh-Pa) al vaselor de sânge elimină hipertonicitatea uterină, facilitând procesele de microcirculație.
- Pentru a reduce gradul de hipoxie, femeile iau Mange B6, sulfat de magneziu.
- Vitamina E, Tocoferolul ajută la eliminarea consecințelor deficienței de oxigen pentru copil. Ele ajută la eliminarea produselor de carie după hipoxie, îmbunătățesc starea firimiturii.
- Dacă cauza patologiei este fibromul uterin, se prescrie Curantil, care reduce probabilitatea apariției cheagurilor de sânge și are un efect pozitiv asupra hemodinamicii.
- Cocarboxilaza este utilizată pentru a restabili respirația tisulară.
Cursul de tratament se efectuează de două ori. Prima terapie este prescrisă în momentul detectării patologiei, următoarea pentru o perioadă de treizeci și două până la treizeci și patru de săptămâni. Dacă tulburarea hemodinamică este gravă, în acest moment medicul obstetrician-ginecolog stabilește ora și metoda de livrare. Nașterea naturală este indicată femeii însărcinate numai cu probleme cu hemodinamica de gradul I. În alte cazuri, se recomandă nașterea de urgență sau planificată prin cezariană, în funcție de gravitatea anomaliilor.

Dacă se detectează stadiul 2-3 al patologiei, terapia medicamentoasă conservatoare nu se efectuează. Tratamentul chirurgical se efectuează prin naștere. La vârsta fătului de până la 32 de săptămâni, experții evaluează viabilitatea și starea acestuia. Un nou-născut este plasat într-un incubator unde neonatologii și alți specialiști îi monitorizează starea și dezvoltarea ulterioară.
Toate deciziile privind îmbunătățirea hemodinamicii cu ajutorul medicamentelor sunt luate de medic. Aportul independent necontrolat de medicamente amenință dezvoltarea ulterioară a patologiei și întreruperea sarcinii.
Ce trebuie făcut pentru a preveni patologia - măsuri preventive
Cea mai bună măsură preventivă pentru patologia hemodinamicii dintre corpul mamei și copilul în curs de dezvoltare este aderarea la principiile unui stil de viață sănătos. Obiceiurile proaste pe care le avea o femeie înainte de concepție trebuie să fie complet abandonate.
Un factor important in dezvoltarea sanatoasa a firimiturii este alimentatia corecta echilibrata a mamei, utilizarea alimentelor bogate in vitamine si minerale, precum si oligoelemente care imbunatatesc functionarea sistemului cardiovascular.
O femeie însărcinată trebuie să monitorizeze cantitatea de lichid pe care o consumă și, de asemenea, să fie atentă la starea ei de sănătate, să se asigure că nu există umflarea membrelor, preeclampsie.
Efectuarea unor exerciții simple de gimnastică va ajuta la menținerea sănătății și a funcționării optime a tuturor sistemelor corpului viitoarei mame.
Ceea ce contează în prevenirea patologiei este ritmul cu care o femeie se îngrașă în timpul sarcinii. Ar trebui să corespundă greutății inițiale a femeii înainte de concepție, structurii corpului ei și vârstei gestaționale. Depășirea normei nu este de dorit.
Cea mai importantă dintre toate măsurile preventive este considerată a fi înregistrarea în timp util, efectuarea tuturor metodelor planificate de cercetare de diagnosticare pentru a detecta abaterile în aprovizionarea cu sânge a copilului, precum și tactici ajustate în timp util pentru monitorizarea sarcinii și a nașterii.
Concluzie
Starea fluxului sanguin în placentă și cordonul ombilical în timpul gestației este supusă monitorizării obligatorii de către medicul obstetrician-ginecolog care observă sarcina.
O viitoare mamă tânără trebuie să fie sensibilă la orice modificare a stării sale și a activității motorii a bebelușului, să nu ignore diagnosticele planificate și să adere la tacticile de tratament prescrise de un specialist dacă are o problemă de stadiul 1b cu aportul de sânge placentar. De mare importanță în rezolvarea situației este atitudinea pozitivă a mamei și aderarea la principiile ei ale unui stil de viață sănătos.
În această perioadă, este extrem de important să se controleze sănătatea mamei și a copilului nenăscut, funcționarea organelor și sistemelor acestora. Unul dintre studiile semnificative pe care medicii ar trebui să le efectueze este analizarea fluxului sanguin în timpul sarcinii. Aceasta se referă la fluxul de sânge în făt și în uter. Într-adevăr, conform statisticilor, principala cauză a morții premature a fătului este o încălcare a circulației sângelui care conectează uterul cu placentă.
Învelișul fătului îl hrănește și este responsabil pentru livrarea de oxigen către acesta și pentru îndepărtarea în timp util a deșeurilor. Placenta servește ca o legătură între sistemul vascular al mamei, inclusiv sistemul circulator al uterului, fătului și placentei. Aceste sisteme sunt separate printr-o partiție care nu le permite să se amestece. Placenta servește ca un obstacol pe care bacteriile și compușii nocivi nu-l pot depăși. Uneori, din cauza diverșilor factori, poate apărea insuficiența placentară. Ca urmare, activitatea placentei devine dificilă. Acest lucru nu permite corpului copilului și mamei acestuia să desfășoare metabolismul în mod normal.
De ce este perturbat fluxul de sânge în uter?
Circulația sângelui în acest organ poate fi perturbată din cauza presiunii crescute sau a dezvoltării unei infecții interne. Motivul poate sta și în deficiența de oxigen la făt.
circulație sanguinăîn uter în timpul sarcinii trebuie diagnosticat. Acest lucru se face de obicei folosind o ultrasunete tridimensională numită Doppler. Cu această metodă, puteți vizualiza vasele într-o imagine 3D.
Această tehnică a făcut posibilă îmbunătățirea diagnosticului patologiilor de sarcină, detectarea sângerării în interiorul placentei și evaluarea malformațiilor cardiace prin simpla observare a fluxului sanguin. Acesta este un studiu foarte important care vă permite să vedeți diverse defecte chiar și în cele mai mici vase care alcătuiesc microvascularizația. Cu acesta, puteți observa cu ușurință procesul de dezvoltare și formare a fluxului de sânge în interiorul placentei, precum și de a controla fluxul de nutriție și oxigen în organismul în curs de dezvoltare.
Odată cu invenția acestei metode, este acum posibilă detectarea complicațiilor mai devreme. Acum le puteți corecta sau vindeca imediat și nu se va pierde timp. Acest lucru ajută la evitarea tulburărilor de alimentare cu sânge a fătului și a altor boli asociate.
Tulburări circulatorii la gravide
Astfel de încălcări sunt de trei grade, în funcție de gravitate. Încălcările de gradul I pot fi de două tipuri:
- 1A - cea mai blândă formă, în care circulație sanguinăîntre uter și placentă în timpul sarcinii. În același timp, se menține circulația sângelui între făt și placentă. Cauza principală a acestei patologii este infecția.
- 1B - apariția unei patologii în fluxul sanguin care leagă fătul și placentă, în timp ce fluxul sanguin dintre uter și placentă este păstrat.
În cazul încălcării gradului al doilea, există deja în ambele sisteme de flux sanguin, nu se observă modificări cardinale.
Cu încălcări ale gradului 3, pot apărea defecte ale sistemului circulator care leagă uterul de făt.
Dacă a fost diagnosticat primul grad de tulburări, datorită depistarii rapide a patologiei și a tratamentului corect al acesteia, decesele fetale sunt destul de rare. Al doilea grad duce la moarte fetală în 13% din cazuri, iar al treilea - în 46% din cazuri.
Diagnosticul Doppler ajută la stabilirea faptului că tratamentul insuficienței placentare la gravide cu tulburări hemodinamice de gradul trei nu a condus la un rezultat satisfăcător. La nașterile convenționale, există o rată mare a mortalității fetale de aproximativ 50%. Cu toate acestea, cu o operație cezariană, un rezultat letal poate fi evitat.
Măsuri preventive
Orice femeie care așteaptă un copil ar trebui să înțeleagă că i se transmite starea mamei. Prin urmare, trebuie să-și monitorizeze starea fizică și emoțională. Acesta este cel mai bun mod de a preveni complicațiile.
Dieta unei femei însărcinate trebuie să conțină alimente bogate în vitamine, macro și microelemente și, de asemenea, să conțină proteine, carbohidrați și grăsimi în cantitatea și proporția potrivită. Dacă o femeie nu suferă de edem în această perioadă, atunci trebuie să bea lichid în cantitate de 1 litru sau 1,5 litri.
Este foarte important să monitorizați modificările în greutate. Se știe că până în momentul nașterii, greutatea nu ar trebui să crească cu mai mult de zece kilograme. Există un grup de risc care necesită utilizarea de agenți profilactici și medicamente. Astfel de metode pot preveni problemele cu circulația sângelui între uter și placentă și pot consolida, de asemenea, relația dintre mamă și făt. Pentru a reduce probabilitatea decesului fetal în timpul nașterii, o metodologie corectată în timp util pentru implementarea lor împreună cu terapia medicamentoasă ajută. Dar acest lucru nu exclude complet riscul de a dezvolta complicații severe ale sistemului nervos.
Tratament
Medicul poate prescrie un set de proceduri de tratament în caz de insuficiență a fluxului sanguin. Acest lucru va ajuta la evitarea complicațiilor. Grupul de risc include femeile care au făcut avorturi sau care au boli ale sistemului reproducător. Au nevoie de observație și de utilizare a agenților profilactici, care depind de gradul de perturbare a fluxului sanguin.
În funcție de modul în care se simte femeia însăși și de cauzele încălcărilor, se folosesc medicamente care pot reduce tonusul uterului și pot îmbunătăți circulația sângelui. Pot fi, de asemenea, utilizați agenți vasodilatatori sau medicamente pentru a îmbunătăți coagularea sângelui.
- un complex de simptome care se dezvoltă în timpul sarcinii din cauza unei tulburări în funcțiile placentei sau a modificărilor morfologice care apar în structura acesteia. Din partea mamei, clinica poate fi absentă. Pe fondul patologiei obstetrice, apare hipoxia fetală, manifestată prin creșterea sau încetinirea ritmului cardiac și scăderea activității. Diagnosticul tulburărilor fluxului sanguin uteroplacentar se realizează prin ecografie, CTG, dopplerometrie. Tratamentul se efectuează într-un spital într-un mod conservator, folosind medicamente care îmbunătățesc hemodinamica vaselor placentei.
Cauzele afectarii fluxului sanguin uteroplacentar
Încălcarea fluxului sanguin uteroplacentar se dezvoltă ca urmare a formării necorespunzătoare a stratului vilos al membranelor fetale chiar și în timpul depunerii placentei sau ca urmare a influenței factorilor nefavorabili asupra corpului mamei care provoacă tulburări hemodinamice în placenta normală. . Patogenia bolii constă într-o perfuzie uteroplacentară inadecvată, ceea ce duce la aprovizionarea insuficientă cu oxigen a fătului. Ca urmare, o încălcare a fluxului sanguin uteroplacentar declanșează mecanismul modificărilor hipoxice care contribuie la întârzierea dezvoltării fetale.
Cauzele endogene și exogene pot provoca o încălcare a fluxului sanguin uteroplacentar. Prima grupă include factori care influențează din interior corpul viitoarei mame. Riscul de dezvoltare a patologiei este observat dacă o femeie are diabet zaharat, boli ale rinichilor, inimii și vaselor de sânge, pe fondul disfuncției tiroidiene. Formarea unei încălcări a fluxului sanguin uteroplacentar contribuie la un istoric obstetric împovărat - preeclampsie tardivă, amenințări de întrerupere, avorturi multiple și avorturi spontane, tumori benigne ale uterului. Un risc ridicat de tulburări hemodinamice este observat pe fondul sarcinii cu conflict Rhesus, precum și dacă pacienta a suferit de infertilitate.
Încălcarea fluxului sanguin uteroplacentar se dezvoltă adesea pe fondul unor tulburări genetice la făt și în prezența malformațiilor congenitale ale sistemului reproducător al mamei (cu uter bicorn sau șa, partiții în cavitatea organului). Probabilitatea de patologie obstetricală există și în cazul infecțiilor sexuale, precum și dacă pacientul a avut boli virale, de exemplu, gripă, SARS. Factorii exogeni care contribuie la încălcarea fluxului sanguin uteroplacentar includ munca în industrii periculoase, consumul de droguri și alcool și fumatul. Alimentația deficitară are și un efect negativ. Grupul de risc pentru dezvoltarea deficienței fluxului sanguin uteroplacentar include femeile cu vârsta sub 18 ani și peste 35 de ani. Riscul de hemodinamică anormală este prezent cu stres constant, efort fizic intens.
Clasificarea tulburărilor fluxului sanguin uteroplacentar
În funcție de localizarea modificărilor patologice în obstetrică, există mai multe grade de severitate ale încălcărilor fluxului sanguin uteroplacentar:
- 1a- se caracterizeaza printr-o dereglare a hemodinamicii intre uter si placenta, in timp ce o cantitate suficienta de nutrienti patrunde in copil.
- 1b- în cercul „făt-placentă” apar tulburări circulatorii.
- 2 grade- încălcarea fluxului sanguin uteroplacentar este observată în cercul „făt-placenta-mamă”, cu toate acestea, hipoxia este ușor exprimată.
- 3 grade- insotita de o tulburare critica a parametrilor hemodinamici, poate duce la decesul unui copil sau la avort spontan.
Având în vedere vârsta gestațională, la care există o încălcare a fluxului sanguin uteroplacentar, se pot distinge următoarele tipuri de patologie:
- Primar- apare in primul trimestru, se dezvolta de obicei pe fondul implantarii anormale, tulburari in formarea sau atasarea placentei.
- Secundar- este diagnosticat după 16 săptămâni de embriogeneză, de regulă, provocată de factori externi negativi sau de starea de sănătate a mamei.
Simptome ale fluxului sanguin afectat uteroplacentar
Manifestările clinice ale afectarii fluxului sanguin uteroplacentar depind de severitatea anomaliei obstetricale. Din partea mamei, semnele patologice nu sunt întotdeauna observate. Pacientul poate dezvolta preeclampsie, adesea există o amenințare de avort spontan sau de naștere prematură, care este însoțită de dureri în abdomen și în zona inghinală. Poate exista mucus cu sânge din tractul genital. Pe fondul unei încălcări a fluxului sanguin uteroplacentar, activitatea florei oportuniste este activată și apare adesea colpita. Această complicație a fluxului sanguin afectat uteroplacentar poate provoca infecție intrauterină a fătului.
Încălcarea fluxului sanguin uteroplacentar este mai pronunțată din partea copilului. În unele cazuri, pacienta însăși poate suspecta semne de hipoxie fetală. Starea patologică se manifestă printr-o scădere a activității motorii a copilului. În timpul examinării, medicul obstetrician-ginecolog dezvăluie o creștere sau scădere a frecvenței cardiace la copil, care este, de asemenea, un semn de încredere al încălcării fluxului sanguin uteroplacentar. Lipsa nutrienților poate provoca desprinderea prematură a placentei. În același timp, starea femeii și a fătului se deteriorează rapid și poate apărea o amenințare la adresa vieții.
Diagnosticul și tratamentul tulburărilor fluxului sanguin uteroplacentar
Este posibil să se identifice o încălcare a fluxului sanguin uteroplacentar în timpul unei ecografii. Prezența patologiei obstetricale este evidențiată de patologia placentei și întârzierea creșterii intrauterine a fătului, care se manifestă printr-o discrepanță între dimensiunea părților anatomice și vârsta gestațională. Este posibil să se evalueze gradul de încălcare a fluxului sanguin uteroplacentar folosind dopplerografia. CTG este utilizat pentru a evalua funcționalitatea sistemului cardiovascular al copilului. Un semn caracteristic este tahicardia sau bradicardia, care a apărut pe fondul hipoxiei.
Tratamentul tulburărilor fluxului sanguin uteroplacentar se efectuează într-un spital. Pacientului i se arată repaus la pat, excluderea stresului și activitate fizică intensă. Terapia conservatoare constă în utilizarea medicamentelor pentru ameliorarea tulburărilor de flux sanguin uteroplacentar și îmbunătățirea oxigenării fetale. De asemenea, sunt utilizați agenți antiplachetari și agenți care îmbunătățesc nutriția țesuturilor cerebrale. În cazul încălcării fluxului sanguin uteroplacentar, este indicată utilizarea vitaminelor, blocantelor canalelor de calciu. Acestea din urmă sunt folosite pentru a elimina hipertonicitatea uterină.
În cazul încălcării fluxului sanguin uteroplacentar, toate eforturile specialiștilor vizează prelungirea managementului sarcinii până la 37-38 de săptămâni. Sub rezerva eficacității suficiente a terapiei medicamentoase după 4 săptămâni, pacientul este transferat la tratament ambulatoriu. Dacă nu este posibil să faceți față semnelor de afectare a fluxului sanguin uteroplacentar și starea fătului continuă să se deterioreze, nașterea prematură este efectuată prin cezariană de urgență. Dacă sarcina a fost dusă la 38 de săptămâni, nașterea poate avea loc în mod natural. În a doua perioadă este indicată utilizarea extracției în vid a fătului sau aplicarea pensei obstetricale. În cazul unei încălcări a fluxului sanguin uteroplacentar pe fondul altor boli, mama este supusă unei operații cezariane planificate într-o perioadă de 38 de săptămâni.
Predicția și prevenirea tulburărilor de flux sanguin uteroplacentar
Tratamentul în timp util al afectarii fluxului sanguin uteroplacentar permite unei femei să-și prelungească sarcina până la 37 de săptămâni de gestație și să dea naștere unui copil absolut sănătos. În forma primară de patologie, este posibilă moartea fetală intrauterină sau avortul spontan. Prevenirea încălcărilor fluxului sanguin uteroplacentar constă în eliminarea patologiilor extragenitale chiar înainte de momentul concepției, înregistrarea precoce la un medic obstetrician-ginecolog și punerea în aplicare a tuturor recomandărilor acestuia. O femeie însărcinată ar trebui să adere la o dietă echilibrată, să renunțe la obiceiurile proaste, la stres și la munca fizică grea. Eliminarea contactelor cu posibile surse de infecții reduce, de asemenea, probabilitatea de a dezvolta o încălcare a fluxului sanguin uteroplacentar.
Sarcina este însoțită de diferite schimbări în corpul unei femei, care vizează dezvoltarea deplină a copilului. Există o adaptare a multor procese și sisteme la noile condiții de existență, o femeie observă apariția unor senzații necunoscute anterior. Orice viitoare mamă dorește ca bebelușul să se nască sănătos și, în mod natural, își face griji cu privire la starea lui dacă sunt detectate încălcări.
Principalul factor care susține creșterea și dezvoltarea intrauterină a copilului este fluxul sanguin utero-placentar-fetal (MPKF). Acesta este un sistem complex care susține cursul normal al sarcinii. Dacă fluxul de sânge în uter este perturbat, atunci se vorbește despre insuficiență placentară. Este periculos, în primul rând, prin avortul spontan, iar alte consecințe negative ale acestei patologii pentru viitoarea mamă și copil nu sunt neobișnuite.
Lipsa fluxului de sânge prin placentă trebuie detectată la timp, iar măsurile terapeutice nu trebuie amânate.
Motivele
Încălcarea hemodinamicii între făt și corpul femeii este provocată de mulți factori. Acestea afectează placenta atât în timpul formării acesteia, cât și mai târziu în timpul sarcinii. În consecință, se disting insuficiența circulatorie primară și secundară. Ca urmare, există o încălcare a tuturor funcțiilor placentei, ca organ separat: transport, metabolic, protector, imunitar și endocrin. Acest lucru este declanșat de următoarele condiții:
- Tumori ale uterului.
- Anomalii structurale.
- defecte genetice.
- Disfuncții hormonale.
- Consecințele avortului.
- toxicoza tardiva.
- Boli infecțioase.
- Ateroscleroza, tromboza.
- Boala hipertonică.
- Diabet.
- Boli ale glandelor tiroide și suprarenale.
Cel mai adesea, o femeie are un factor de risc care poate cauza insuficiență placentară. Adesea există o combinație de mai multe condiții similare atunci când transportați un copil.
Pentru a identifica cauzele deficienței fluxului sanguin placentar, este necesar să se efectueze examinări periodice în diferite etape ale sarcinii.
Simptome
Fiecare patologie are propriul tablou clinic, care vă permite să faceți o concluzie preliminară. Insuficiența hemodinamică se manifestă prin modificări ale tuturor funcțiilor placentei și, ca urmare, fătul suferă în principal. Primește toți nutrienții și oxigenul în cantități insuficiente, iar excreția produselor metabolice poate încetini. Există semne de hipoxie fetală, care duce în continuare la întârzierea creșterii intrauterine. Ca urmare, sunt observate următoarele simptome:
- Accelerarea bătăilor inimii.
- Creșterea activității și apoi scăderea acesteia.
- Inconcordanță a volumului abdomenului cu vârsta gestațională.
De regulă, astfel de semne apar cu o formă decompensată de insuficiență placentară. Dacă încălcarea fluxului sanguin are un grad 1a sau 1b, detectat în timpul unei examinări în timp util, atunci nu există încă simptome indicate, deoarece hemodinamica este compensată.
Clasificare
Simptomele depind de severitatea modificărilor în MBPC, care sunt înregistrate în timpul unei examinări suplimentare. Pe baza unui examen clinic și ginecologic, este imposibil să spunem cu siguranță despre acest lucru, cu toate acestea, este posibil să se judece hemodinamica din datele indirecte. Deci, fluxul sanguin afectat în timpul sarcinii este clasificat în funcție de gradul:
- Gradul 1a - modificările afectează doar partea uteroplacentară a fluxului sanguin.
- 1b grad - doar fluxul sanguin fetal-placentar este slăbit.
- Gradul 2 - încălcările se referă la toate procesele hemodinamice, dar fluxul sanguin diastolic este încă păstrat.
- Gradul 3 - o situație în care fluxul sanguin fetal-placentar are tulburări critice în timp ce menține sau modifică hemodinamica uteroplacentară.
Această clasificare se bazează pe raportul dintre viteza fluxului sanguin uterin și ombilical. În plus, încălcările sunt izolate în funcție de ramurile individuale ale arterei aferente.
Semnele de flux sanguin afectat de la făt pot să nu fie vizibile pentru femeie, dar medicul trebuie să le acorde atenție.
Efecte
Insuficiența placentară reprezintă un pericol pentru dezvoltarea fătului. Prin urmare, principalele complicații obstetrice se referă doar la starea copilului nenăscut. Cel mai mare pericol este exprimat de tulburările de flux sanguin, care pot avea atât evoluție cronică, cât și acută. In acest context nu sunt mentionate gradele 1a si 1b de tulburari hemodinamice, ca fiind cele mai usoare.
Abrupția placentară
Încălcări bruște ale fluxului sanguin pot fi provocate de traumatisme, tromboză sau embolie a arterei uterine. Atunci apare o situație când placenta se exfoliază într-una dintre zone. În funcție de localizarea sa, patologia se desfășoară în funcție de tipul central sau periferic. În acest caz, apar următoarele simptome:
- Durere în zona de detașare.
- Proeminență locală a peretelui uterin.
- Probleme sângeroase.
- Deteriorarea fătului.
Dacă detașarea merge în funcție de tipul central, atunci este posibil să nu existe deloc secreții externe, cu toate acestea, sângele se infiltrează în peretele uterului, din cauza căruia își pierde contractilitatea. Aceasta este plină de sângerare atonă și coagulare a sângelui diseminat (DIC).
Când complicațiile placentare sunt ușoare, ele pot fi eliminate cu o terapie adecvată.
Avort
La rândul său, desprinderea placentară provoacă avort spontan sau naștere prematură, care este inclusă în conceptul de avort spontan. Aceasta este o situație de care, evident, toate femeile se tem, pentru că pierderea unui copil este cel mai rău lucru care se poate întâmpla în această perioadă. Apoi sunt dezvăluite următoarele semne:
- Durere în abdomenul inferior, în sacrum, rect.
- Descărcări de sânge de intensitate diferită.
- Urinare frecventa.
- Hipertensiunea uterului.
- Dilatarea treptată a colului uterin.
Dacă procesul este oprit în stadiul de amenințare, atunci copilul poate fi salvat. Dar când placenta este complet exfoliată, iar un avort este diagnosticat în curs, din păcate, nu se mai poate remedia ceva. În viitor, patologia poate fi completă sau incompletă. Atunci când părți ale fătului sau ale membranei rămân în cavitatea uterină, există riscul de infecție și sângerare severă, care se termină adesea cu șoc hemoragic sau DIC.
Sarcina înghețată
În plus, fătul poate muri, rămânând în cavitatea uterină. Apoi se formează așa-numita sarcină înghețată. O femeie însăși poate observa câteva simptome care indică ceea ce s-a întâmplat:
- Mișcările fetale se opresc.
- Bătăile inimii lui nu se simt.
- Abdomenul nu crește în volum.
- Periodic apar sângerări.
- Deranjat de durere în abdomen.
- Temperatura corpului crește.
- Infecția se unește.
Sarcina înghețată trebuie îndepărtată. Dacă acest lucru nu se face la timp, atunci există un pericol pentru viața femeii însăși.
Diagnosticare
Pentru a determina încălcări ale fluxului sanguin placentar în timpul sarcinii, este necesar să se utilizeze metode suplimentare de diagnosticare. Ele vă permit să stabiliți tipul și gradul modificărilor, precum și să determinați starea fătului. Pentru aceasta, se folosesc următoarele proceduri:
- Test de sânge pentru hormoni (estrogen, progesteron, gonadotropină corionică umană).
- Procedura cu ultrasunete.
- Cardiotocograma.
- Doppler.
Unele date pot fi obținute și după examinarea unui medic - starea copilului poate fi judecată după ritmul cardiac calculat în timpul auscultării. Dar cele mai de încredere rezultate se obțin după studii instrumentale și de laborator.
Tratament
În cazul încălcării fluxului sanguin uteroplacentar de orice severitate, sunt indicate măsuri terapeutice. Acest lucru vizează în principal prevenirea progresiei patologiei, în timp ce normalizarea hemodinamicii, conform observațiilor, este posibilă numai în stadiul 1b. În același timp, ei încearcă să folosească toate mijloacele posibile pentru a îmbunătăți starea fătului. Desigur, măsurile conservatoare sunt pe primul loc. Intervenția chirurgicală se folosește numai în caz de complicații și conform indicațiilor vitale. În plus, se acordă o mare importanță prevenirii insuficienței placentare.
Tratamentul tulburărilor de flux sanguin în timpul nașterii este complex - etiotrop, patogenetic și simptomatic.
Terapie medicală
Principalul mijloc de corectare a fluxului sanguin placentar este utilizarea medicamentelor. Când sunt dezvăluite doar semnele inițiale ale încălcărilor, este posibil să urmați un tratament în ambulatoriu. Dacă insuficiența este mai pronunțată, atunci este necesară spitalizarea. O astfel de nevoie există și cu patologia extragenitală la o femeie. Următoarele medicamente sunt utilizate în principal:
- Antispastice (No-shpa, Eufillin).
- Tocolitice (Ginipral, Partusisten).
- Vascular (Acovegin).
- Îmbunătățirea microcirculației (Trental).
- Antiagregante (Kurantil).
- Antihipoxanti (Instenon).
- Vitamine și oligoelemente (Magne B6, acid ascorbic).
- metabolice (ATP).
- Hepatoprotectori (Essentiale, Hofitol).
De regulă, se recomandă să urmați două cursuri de terapie - imediat după diagnostic și în perioada de 32-34 de săptămâni. După aceea, se decide problema nașterii. Acest lucru este deosebit de important în tulburările circulatorii severe. Dacă încălcările sunt fixate în stadiul 1a sau 1b, atunci nașterea are loc în mod natural.
În timpul sarcinii, se folosesc numai medicamente dovedite care și-au dovedit siguranța și eficacitatea.
Operațiune
Când insuficiența placentară este severă, este necesară livrarea de urgență. În cazul ineficienței măsurilor conservatoare, chiar și cu încălcări ușoare, decizia trebuie luată în termen de 2 zile. Cel mai adesea, se folosește o operație cezariană. Dacă este planificat înainte de 32 de săptămâni de sarcină, atunci trebuie să treceți de la starea fătului și viabilitatea acestuia.
Când este necesar să se precizeze că a avut loc un avort spontan, este necesar să se efectueze chiuretajul cavității uterine sau extracția în vid a fătului. Cu o sarcină înghețată, intervenția chirurgicală depinde de vârsta gestațională și de starea femeii.
Prevenirea
Pentru a evita multe situații neplăcute în timpul sarcinii, inclusiv insuficiența placentară, este necesar să se respecte recomandările preventive. Acestea sunt în principal despre stilul de viață și includ următoarele principii:
- Mancare sanatoasa.
- Respingerea obiceiurilor proaste.
- Plimbări în aer liber.
- Eliminarea factorilor de stres.
- Implementarea tuturor recomandărilor medicului.
- Tratamentul în timp util al bolilor concomitente.
Dacă aveți grijă de propria sănătate în timpul sarcinii, puteți preveni o încălcare a fluxului sanguin în sistemul mamă-placenta-făt. Și dacă această patologie este detectată, este necesar să se efectueze un tratament în timp util, care va salva copilul.



