Pęcherzyca wirusa Coxsackie u dzieci. Formy wirusowej pęcherzycy. Mogą wystąpić powikłania.
Pęcherzyca u dzieci jest patologią pediatryczną z objawami skórnymi i charakteryzuje się obecnością pęcherzy na skórze i błonach śluzowych. Patogeneza rozwoju jest spowodowana oderwaniem warstw nabłonka, które rozprzestrzenia się dość szybko i jest zdolne do łączenia kilku ognisk.
Przyczyny rozwoju pęcherzycy
Przyczyny choroby nie są jasne, w wyniku czego w niektórych przypadkach leczenie nie prowadzi do pożądany efekt. Zwyczajowo podkreśla się najczęstszą przyczynę - naruszenie procesów autoimmunologicznych. Pod wpływem pewnego czynnika, który aktywuje produkcję przeciwciał w odpowiedzi na własne komórki. Podobne zaburzenia mogą wystąpić w przypadku narażenia na retrowirusy lub środowisko.
Koszty hospitalizacji i drogich leków są znacznie obniżone dzięki publicznemu i prywatnemu systemowi opieki zdrowotnej duża liczba pacjenci są na ogół normalni i produktywni, uwalniając ich od przetrwania jako pacjenci przewlekli, pacjenci niezdolni do pracy i osoby pozostające na utrzymaniu Ubezpieczenia Społecznego. Podkreśla się, że tak nie jest leczenie alternatywne, ale w rzeczywistości przywrócenie mechanizmu, który sama natura stworzyła, aby uniknąć agresji autoimmunologicznej przeciwko samemu organizmowi.
Ze względu na sprzeczne interesy związane z handlem lekami, które uniemożliwiają absorpcję tej najnowszej wiedzy przez środowisko medyczne, Instytut Badań i Leczenia Autoimmunizacji przyjął już jako siła napędowa, która inspiruje jej działalność od chwili jej założenia, polega na zasadniczym zaangażowaniu w rozpowszechnianie podstaw tego leczenia wśród innych pracowników służby zdrowia, tak aby oni również stali się elementami rozpowszechniania tej terapii, pomagając w ten sposób skrócić czas, który będzie spędzony na większym liczba pacjentów.
Nie zapomnij o informacjach dziedzicznych przekazywanych dziecku od rodziców.
Formy choroby
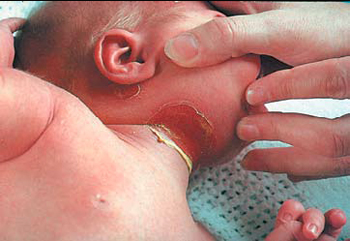
Okres od przedostania się infekcji do organizmu do pojawienia się pierwszych objawów może wynosić około tygodnia. Objawy kliniczne Zakaźna pęcherzyca zaczyna się od uczucia osłabienia, apatii i zmniejszonego apetytu. Poza tym jest to przestrzegane proces zapalny ból gardła i gorączka. Po 2 dniach na błonie śluzowej pojawiają się pęcherze Jama ustna, skórę pośladków i kończyn dolnych.
Nowsze badania wykazały jednak, że choroby autoimmunologiczne przyczyny genetyczne częściowo oporny na cholekalcyferol, który wymaga jeszcze więcej wysoki poziom aby nie były narażone na agresję ze strony własnego układu odpornościowego.
W takich przypadkach ustalenie odpowiedniego poziomu możliwe jest jedynie na podstawie obserwacji klinicznej i laboratoryjnej, co pozwala na dostosowanie dawki do indywidualnych potrzeb każdego pacjenta bez ryzyka wystąpienia poważnych skutków ubocznych, zwłaszcza dotyczących czynności nerek. Rodzice i matki czują się komfortowo, widząc, jak ich dzieci bawią się tymi zajęciami w pomieszczeniach, ponieważ rozumieją, że chroni je to przed przemocą w miastach.
W niektórych przypadkach pęcherze mogą być poprzedzone wysypką. Po otwarciu pęcherzy nadżerki stają się chrupiące. Objawy wirusowej pęcherzycy u dzieci obserwuje się przez 10 dni.
Leczenie pęcherzycy
Choroba ma przebieg falowy, dlatego leczenie należy dobierać w zależności od objawów i aktywności procesu. Pęcherzyca to choroba występująca u dzieci, która nieleczona może zagrażać życiu. Choroba szybko się pogarsza i należy leczyć ją u specjalisty. Po pokonaniu dużego obszaru skóra W procesie tym biorą udział narządy wewnętrzne. 
Tym samym zmiana paradygmatu dotycząca potencjału profilaktycznego i terapeutycznego, jaki dają znacznie wyższe dawki cholekalcyferolu niż obecnie stosowane, jest szczególnie ważna i pilna, szczególnie u pacjentów, którzy ze względu na swój stan kliniczny mają ograniczenia w ekspozycji na słońce, np. toczeń, bielactwo nabyte i stwardnienie rozsiane.
To głęboko godne ubolewania, że w całej Brazylii tysiące młodych ludzi chorych na stwardnienie rozsiane traci wzrok i paraplegię po prostu z powodu braku substancji, którą można podawać w kroplach w ciągu jednego dnia. dzienna dawka. zapewni im właściwą perspektywę normalne życie. Nie ma powodu, aby nie korygować jakichkolwiek zmian lub deficytów metabolicznych, które można skorygować, nawet jeśli nie są one wykrywalne objawy kliniczne możliwy szkodliwe skutki dla dobrego zdrowia.
Pęcherzyca u dzieci wymaga leczenia w szpitalu dermatologicznym. Leczenie wymaga stosowania leków hormonalnych, cytostatycznych, a także środków, które mogą poprawić stan dziecka i doprowadzić chorobę do kontrolowanej postaci. Aby to osiągnąć, na początku terapii należy stosować duże dawki leków.
Oprócz Specjalna uwaga płacone za higienę osobistą, zmianę łóżka i bielizny. Podczas leczenia konieczne jest monitorowanie poziomu glukozy we krwi i moczu ciśnienie tętnicze. Utrzymanie czystości zapobiega dodatkowym infekcjom.
Niezastosowanie się do tego może zostać uznane za zaniedbanie lub skutek wprowadzenia w błąd. Lekarz nie może narażać zdrowia pacjenta, który go szuka, nawet w celach profilaktycznych. Jak zaakceptować bierność wobec łatwo wyleczalnego zaburzenia metabolicznego i podawanie znacznie większych dawek, które skutkują mniejszą liczbą aktywnych zmian i które okazały się całkowicie bezpieczne? Jakie jest uzasadnienie, aby jakikolwiek lekarz, nawet w obliczu takich dowodów, po prostu odwrócił się od tej kwestii i pozostawił pacjenta z niedoborem metabolicznym, którego skorygowanie samo w sobie jest konieczne etycznie i technicznie i które może uratować jego pacjenta przed stwardnienie rozsiane intensywne i uporczywe cierpienie spowodowane poważnymi, nieodwracalnymi i upośledzającymi konsekwencjami, takimi jak ślepota i paraplegia?
Schemat leczenia obejmuje stosowanie leków kortykosteroidowych, anabolicznych hormonów steroidowych, wapnia, potasu i witamin. Czas przyjmowania leków zależy od obecności pęcherzy i ich regresji. Jeśli stan dziecka się poprawi, nie należy natychmiast przerywać stosowania leków kortykosteroidowych, ponieważ może to spowodować zaostrzenie.
Terapia polega na monitorowaniu stanu pacjenta poprzez rejestrację go w przychodni. Pacjenci ambulatoryjni nie powinni być narażeni na ciężkie działanie aktywność fizyczna i napięcie nerwowe.
Jak zaproponować „kontrolowane” badania w celu skorygowania jakiejkolwiek hipowitaminozy, gdy takie badania są etycznie niewykonalne, w taki sam sposób, w jaki nie można podawać placebo dzieciom chorym na cukrzycę, aby „upewnić się”, że skuteczność podawania insuliny została „naukowo” udowodniona ? To samo dzieje się z niedoborami witamin, takich jak kwas foliowy, u kobiet w ciąży. Czy etyczne byłoby przetestowanie w „kontrolowany sposób”, czy w grupie otrzymującej placebo urodziło się znacznie więcej dzieci z bezmózgowiem lub innymi chorobami? wady wrodzone rozwój?
Z cel terapeutyczny są mianowani leki hormonalne wewnątrz i na zewnątrz. Dawki sterydów należy zmniejszać o kilka miligramów co tydzień. Redukcję należy kontynuować aż do osiągnięcia dawki minimalnej zapewniającej efekt podtrzymujący.
Pozytywny wynik obserwuje się przy stosowaniu kompleksu leków: hormonów, cytostatyków i leków immunosupresyjnych. Nawet po ustąpieniu objawów skórnych nie należy przerywać przyjmowania leków immunosupresyjnych jeszcze przez kilka miesięcy. Ponadto konieczne jest oczyszczenie krwi poprzez hemosorpcję i plazmaferezę. Jest to szczególnie prawdziwe w przypadku dzieci, u których występują współistniejące patologie, na przykład cukrzyca lub nadczynność tarczycy.
Takich badań nigdy nie było i nie będzie. Byłoby poprawne, gdybyśmy nie weszli kwas foliowy kobiety w ciąży z niski poziom tego pierwiastka śladowego pod pretekstem, że „nie ma badań kontrolowanych”? Oczywiście, w przeciwieństwie do badań skuteczności leków alopatycznych, oceny skuteczności jakiegokolwiek zaburzenia metabolicznego nie można „kontrolować” za pomocą placebo. Brak takich badań nie może być pretekstem do niekorygowania jakichkolwiek zmian metabolicznych, ponieważ stanowi błędny argument, jak wynika z badań logiki i statystyki.
Dieta chorobowa obejmuje spożywanie pokarmów hipoalergicznych, zbóż i produktów białkowych. Aby uniknąć wtórnej infekcji należy stosować kąpiele ziołowe z korą dębu, rumiankiem lub słabym roztworem nadmanganianu potasu. Erozję należy smarować słabymi roztworami dezynfekującymi, a następnie smarować maścią na bazie hormonów. 
Wszystkich członków Zarządu Instytutu Autoimmunizacji podziela przekonanie, że uczuciami i przekonaniami, które powinny przyświecać leczeniu pacjentów cierpiących na te i inne choroby, są zmysł humanitarny, zdolność do empatii oraz szczera chęć pomocy, służenia, łagodzenia cierpienia i przywrócić zdrowie. W tym sensie następuje radykalna zmiana paradygmatu badań i leczenia, odchodząc od nacisku na wyłączne i przewlekłe stosowanie leków, które ze względu na swoje skutki uboczne pogarszają jakość życia pacjenta, a także ryzyko dla ich integralności fizycznej i życia, bez perspektywy znalezienia rozwiązania w dowolnym momencie.
W celu obniżenia temperatury i poprawy ogólne warunki Należy stosować leki przeciwgorączkowe inne niż aspiryna.
Leczenie pęcherzycy u noworodków polega na izolowaniu dziecka na oddziale patologii. Pęcherzyki należy nasmarować antyseptyczny. Również szeroko stosowane:
- promienie ultrafioletowe;
- środki przeciwbakteryjne;
- terapia detoksykująca i podtrzymująca w formie naparów.
Jako leki przeciwbakteryjne stosuje się gamma globulinę przeciwgronkowcową. Ponadto leczenie pęcherzycy u noworodków obejmuje transfuzję elementów plazmy i płomienia. W przypadku niewydolności serca z zespołem obrzękowym należy zastosować glikozydy nasercowe i leki moczopędne.
Prezes Instytutu Badań i Lecznictwa choroby autoimmunologiczne. Brak dowodów nie oznacza braku. Pacjentem, o którym mowa, był 14-letni nastolatek, u którego zdiagnozowano ostrą białaczkę szpikową i który przechodził chemioterapię. W trakcie leczenia wystąpiła u niego gorączka neutropeniczna i wstrząs septyczny, został przyjęty na oddział intensywnej terapii i zmarł w niecałe 48 godzin. W tym przypadku zmarszczki Bo były prawdopodobnie spowodowane chemioterapią.
Pęcherzyca to rzadka choroba immunologiczna charakteryzująca się tworzeniem się miękkich pęcherzy, które łatwo pękają i nie goją się. Pęcherze te zwykle pojawiają się na skórze, ale mogą również wpływać na błony śluzowe, takie jak wyściółka ust, oczu, nosa, gardła i okolic intymnych.
Prognoza choroby
Rokowanie opiera się na ciężkości choroby i stanie zdrowia dziecka. W przypadku łagodnej postaci zlokalizowanej szanse na wyleczenie są duże, co nie jest typowe dla postaci powszechnej.
W pediatrii występują poważne patologie, mechanizm ich występowania nie został wystarczająco zbadany, co nie pozwala na ustalenie pierwotnej przyczyny z maksymalnym prawdopodobieństwem i wyeliminowanie. W rezultacie przepisane leczenie jest mało skuteczne, choroba postępuje i prowadzi do kalectwa lub śmierci. Jedną z takich dolegliwości jest pęcherzyca – pęcherzyca, która charakteryzuje się uszkodzeniem błon śluzowych i skóry.
W zależności od rodzaju i wzoru objawów pęcherzycę można podzielić na kilka typów, do których należą. Pęcherze są bolesne i mogą ustąpić, ale zwykle ciemne miejsca trwać kilka miesięcy. Pęcherz pęcherzowy: pojawiają się głębokie, twarde pęcherze, które nie pękają łatwo i występują częściej u osób starszych. Pęcherzyca paranowotworowa: najrzadszy typ, ponieważ wiąże się z niektórymi rodzajami nowotworów, takimi jak chłoniaki lub białaczki. Chociaż częściej występuje u dorosłych i osób starszych, pęcherzyca może pojawić się w każdym wieku.
Pomimo niebezpieczeństwa diagnozy rodzice nie powinni wpadać w panikę, ale zrobić wszystko, aby złagodzić stan dziecka. Co więcej, rokowanie będzie w dużej mierze zależeć od postaci choroby.
Powoduje
Dokładne przyczyny pęcherzycy u dzieci nie są jasne. Naukowcy nie byli w stanie dowiedzieć się, dlaczego procesy autoimmunologiczne są zakłócane. Pod wpływem nieznanych czynników organizm aktywuje produkcję przeciwciał przeciwko własnym komórkom.
Choroba ta nie jest zaraźliwa i można ją wyleczyć, ale leczenie kortykosteroidami i lekami immunosupresyjnymi przepisanymi przez dermatologa może trwać kilka miesięcy lub lat, aby zapewnić kontrolę choroby. Pęcherzyca jest spowodowana zmianą we własnym układzie odpornościowym danej osoby, co powoduje, że organizm wytwarza atakujące przeciwciała zdrowa skóra i komórki śluzowe. Chociaż nie są znane żadne czynniki prowadzące do tej zmiany, wiadomo, że stosowanie niektórych leków powoduje wysoki poziom ciśnienie krwi może powodować objawy, które ustępują po zakończeniu stosowania leku.
Przez lata badań patologicznych wysunięto wiele wersji opartych na analizach płynów biologicznych, krwi i badaniach charakteru zmian. Najbardziej wiarygodne, mające prawo istnieć i niepozbawione logiki, były 4 teorie wyjaśniające występowanie patologii.
- Teoria neurogenna: zaburzenia ośrodkowego układu nerwowego.
- Endokrynologia: brak równowagi hormonalnej.
- Zakaźny: infekcja wirusowa lub bakteryjna spowodowana czynnikiem nieznanym nauce.
- Autoimmunologiczny: Organizm wytwarza przeciwciała, które niszczą własne komórki.
Większość naukowców popiera autoimmunologiczną teorię pochodzenia pęcherzycy, ponieważ te same przeciwciała można łatwo wykryć we krwi chorego dziecka. Pytanie brzmi, dlaczego ciało zaczyna zachowywać się tak dziwnie.
Zatem pęcherzyca nie jest zaraźliwa, ponieważ nie jest spowodowana żadnym wirusem ani bakterią. Jeśli jednak dojdzie do zakażenia ran pęcherzowych, istnieje możliwość przeniesienia bakterii na inną osobę, która ma bezpośredni kontakt z raną, co może prowadzić do podrażnienia skóry.
Leczenie pęcherzycy zwykle odbywa się za pomocą leków przepisanych przez dermatologa, takich jak. Kortykosteroidy, takie jak prednizon lub hydrokortyzon: stosowane w łagodniejszych przypadkach pęcherzycy w celu złagodzenia objawów. Leki immunosupresyjne, takie jak azatiopryna lub mykofenolan: osłabiają działanie układu odpornościowego, uniemożliwiając mu atakowanie zdrowych komórek. Leków tych nie należy stosować dłużej niż 1 tydzień; Jednakże, poprzez zmniejszenie funkcji układu odpornościowego, nie ma Wielka szansa infekcji i dlatego leki te są najczęściej stosowane ciężkie przypadki: Antybiotyki, leki przeciwgrzybicze lub przeciwwirusowe są stosowane, gdy w ranach pozostawionych przez pęcherze wystąpi jakikolwiek rodzaj infekcji. Leczenie odbywa się w domu i może trwać kilka miesięcy lub lat, w zależności od organizmu pacjenta oraz rodzaju i nasilenia pęcherzycy, a w trakcie leczenia należy regularnie konsultować się z dermatologiem, aby zapewnić kontrolę choroby.
Lekarze wymieniają następujące czynniki, które mogą prowadzić do takiego rozwoju zdarzeń:
- dziedziczność;
- zakażenie endogennymi bakteriami.
Te ostatnie dostają się do organizmu poprzez kontakt z gospodarstwem domowym lub kropelki unoszące się w powietrzu. Okazuje się, że pęcherzyca jest chorobą zakaźną, ale dlaczego występuje tak rzadko?
Naukowcy sugerują, że patogen nie zawsze zmusza organizm do zniszczenia własnego nabłonka. Najprawdopodobniej po prostu pozostaje uśpiony i sprawia, że dana osoba jest normalnym nosicielem. Patologię często diagnozuje się u dzieci w różnym wieku ponieważ oni układ odpornościowy nie została jeszcze uformowana i nie jest w stanie obronić się przed takimi atakami.
W cięższych przypadkach, gdy na przykład występuje poważne zakażenie rany, może być konieczna kilkudniowa lub tygodniowa hospitalizacja w celu podania leków bezpośrednio do żyły i odpowiedniego leczenia zakażonych ran. Jeżeli zakażenia są klinicznie nietypowe lub nie ustępują po początkowym leczeniu, należy określić bakteryjną przyczynę zakażenia skóry. Świadomość, że wiele bakterii wchodzi w skład normalnej flory skóry, pomaga w interpretacji wyników posiewów.
Infekcja bakteryjna może być pierwotną przyczyną zmian skórnych, natomiast infekcja lub kolonizacja może być wtórna do innych chorób skóry. Pierwotne zakażenia prawie zawsze dobrze reagują na antybiotyki ogólnoustrojowe, ale w przypadku wtórnych infekcji potrzeba więcej czasu, aby uzyskać poprawę i wymaga to bardziej złożonego schematu leczenia. Szczególnie nawracające zakażenia powinny zwrócić uwagę lekarza na możliwe zaburzenia ogólnoustrojowe cukrzyca lub stan niedoboru odporności.
Zgodnie z tą teorią infekcji bakteryjnej osoba dorosła może zarazić się pęcherzycą od dziecka poprzez zwykły kontakt. Dlatego izolacja z taką diagnozą jest wymuszona konieczność. Przebieg choroby zależy w dużej mierze od jej postaci, ponieważ w pediatrii wyróżnia się kilka rodzajów pęcherzycy.
Rodzaje
Częściej niż inne wirusowe pęcherzycę rozpoznaje się u dzieci - najczęstszą postać tej choroby i niebezpieczną. Dzięki terminowemu i kompetentnemu leczeniu całkowite wyleczenie następuje bez żadnych konsekwencji i powikłań. Ale inne rodzaje patologii są znacznie mniej nieszkodliwe.
Powierzchowne zapalenie tkanki łącznej wywołane przez inne mikroorganizmy, głównie Gram-ujemne pałeczki tlenowe, występuje rzadko. Za granulocytopenię, owrzodzenie stopy cukrzycowej lub ciężkie niedokrwienie tkanek mogą być odpowiedzialne Gram-ujemne pałeczki tlenowe. Objawy i oznaki Zakażenie występuje częściej w dolne kończyny. Nieprawidłowość skórna często poprzedza infekcję; szczególnie wrażliwe są obszary obrzęku limfatycznego lub innego obrzęku. Rany po usunięciu żyła odpiszczelowa w przypadku chirurgii naczyniowej lub kardiochirurgicznej są częstymi miejscami nawracającego cellulitu, zwłaszcza jeśli noga znajduje się w nodze.
Wulgarne / zwyczajne
Wulgarna postać choroby może wpływać na skórę i błony śluzowe nawet noworodka. Organizm zaczyna wytwarzać przeciwciała, które niszczą własne komórki na skutek poważnych oparzeń, długotrwałej ekspozycji na słońce lub leczenia lekami takimi jak leki przeciwhistaminowe, antybiotyki czy hormony.
Zewnętrzne objawy tego typu pęcherzycy są bardzo podobne do pęcherzy po oparzeniach. Obraz kliniczny objawia się według następującego schematu:
- powstawanie pęcherzy z przezroczystą zawartością, które łatwo otwierają się nawet po kontakcie z odzieżą;
- jeśli skorupa pęcherza pęknie, pojawia się bardzo bolesna erozja;
- nie goi się długo, jego krawędzie stale pękają, mocno krwawi przy najmniejszym ruchu;
- jeśli bańka nie została otwarta nieostrożnym ruchem, jej środek pokrywa się skorupą, a krawędzie stopniowo rosną i obejmują nowe przestrzenie skóry i błon śluzowych.
Ponadto pęcherzyca zwykła nie ma określonej lokalizacji. Pęcherze mogą pojawić się wszędzie.
Wraz z rozwojem objawy zewnętrzne Stan dziecka będzie się stopniowo pogarszał. Będzie źle spał, odmawiał jedzenia, skarżył się na bóle mięśni i głowy, stawał się ospały i drażliwy.
Pemphigus vulgaris u dzieci jest ciężką i niebezpieczną postacią choroby. Jej przebieg szybko staje się złośliwy. Bez szybkiego i odpowiedniego leczenia mogą wystąpić powikłania w układzie nerwowym lub układy hormonalne. Śmierć jest również możliwa z powodu rozległych procesów ropnych.
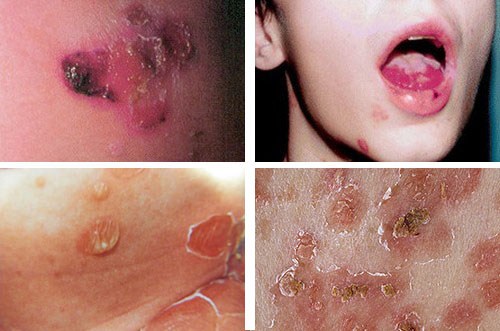
Wulgarna (na górze) i wegetatywna (na dole) pęcherzyca
Wegetatywny
W przypadku pęcherzycy wegetatywnej u dzieci zmiany nie rosną, ale są zlokalizowanymi wyspami. Jednak w przypadku braku odpowiedniego leczenia ta forma choroby staje się wulgarna. W obrębie tego gatunku wyróżnia się jeszcze dwa typy.
- Pemfigus Apollo
Najczęściej diagnozuje się ją u dzieci po długotrwałym leczeniu kortykosteroidami. Najpierw tworzą się ropne pęcherze, następnie otwierają się i odsłaniają powierzchnię rany, która staje się mokra i nieprzyjemnie pachnie. Przy tej postaci choroby istnieje bardzo duże ryzyko zarażenia się wtórną infekcją bakteryjną.
- Pęcherzyca Neumanna
Pęcherzyca Neumanna u dzieci jest zwykle zlokalizowana pod pachami, w okolicy narządów płciowych i na skórze głowy. Powstają wolumetryczne i przerażające na swój sposób wygląd wzrosty przypominające kalafior. Leczenie erozji zajmuje bardzo dużo czasu. Po wyschnięciu na skórze pozostają płaskie brodawki.
Jeśli leczenie tego typu pęcherzycy zostało przeprowadzone na czas, rozprzestrzenianie się zmiany nie następuje.
Złuszczający/w kształcie liścia
Pemphigus foliaceus - niebezpieczny choroba przewlekła, prowadzący do poważne komplikacje. Najczęściej występuje u dzieci w wieku przedszkolnym lub szkolnym.
Objawia się następującymi objawami:
- płytkie zmiany naskórka, najczęściej na skórze głowy;
- po otwarciu ich powierzchnia złuszcza się i zaczyna wydzielać odrażający zapach;
- ponieważ złuszczone komórki nabłonkowe goją się długo i boleśnie, pod nimi tworzą się nowe pęcherze;
- W ten sposób nowotwory nakładają się na siebie;
- Na zaniedbana forma choroba może powodować wysoką temperaturę.
Jest to bardzo trudne i często kończy się całkowitą utratą włosów.

Formy pęcherzycy u dzieci w kształcie liścia (po lewej) i łojotokowe (po prawej).
Łojotokowe/rumieniowe
Pęcherzyca rumieniowa jest obraz kliniczny przypomina łojotokowe zapalenie skóry. Rzadko widziany. Zwykle diagnozowany po długotrwałe użytkowanie nieuzasadnione leki (rodzice często bez powodu dają dzieciom antybiotyki). Wystarczająco przecieka łagodna forma. Nie pozostawia żadnych komplikacji. Zlokalizowane na takich obszarach ciała jak twarz, klatka piersiowa, plecy, owłosiona część głowy.
Rozwój choroby następuje według następującego schematu:
- Na skórze dziecka pojawiają się silnie przekrwione zmiany o wyraźnych konturach;
- na ich miejscu tworzą się bąbelki;
- szybko pękają i pokrywają się szaro-żółtymi skorupami;
- jeśli je zdejmiesz, erozja zostanie odsłonięta.
W stanie zaawansowanym, przy braku odpowiedniego leczenia, może rozwinąć się w pęcherzycę zwykłą.
Wirusowe / zakaźne / enterowirusowe
Źródła dotyczące tej konkretnej postaci choroby są bardzo rozbieżne. Biorąc pod uwagę wirusowe pochodzenie (jako opcja) tej patologii, niektórzy lekarze nie klasyfikują pęcherzycy zakaźnej jako osobnej grupy, ale obejmują 4 opisane powyżej. Inni eksperci nadal twierdzą, że jest to jedna z odmian, często łącząca swoje objawy z licznymi zmianami na skórze i błonach śluzowych u dzieci.
Jak odrębny typ pęcherzyca enterowirusowa atakuje przede wszystkim dłonie i podeszwy. Za winowajców uważa się enterowirusy, a dokładniej (podgatunek A16) lub same enterowirusy, podgatunek 71. W pierwszym przypadku dłonie cierpią, ale choroba jest dość łagodna. Jeśli organizm został zaatakowany przez enterowirusy 71 podgatunków, patologia przybiera rozmiary epidemii, co często komplikuje zapalenie opon mózgowo-rdzeniowych lub zapalenie mózgu.
Najczęściej wirus pęcherzycy znajduje schronienie w ciele osłabionego dziecka. Charakteryzuje się sezonowością – prawdziwe epidemie wybuchają wiosną i jesienią. Zmiany klimatu i pory roku również przyczyniają się do rozprzestrzeniania się choroby.
Obraz kliniczny objawia się na różne sposoby:
- lokalizacja na dłoniach i podeszwach, rzadziej - genitalia, pośladki, uda;
- bąbelki mają wydłużony lub owalny kształt;
- przejrzysta treść;
- bolesność i swędzenie dotkniętych obszarów;
- wokół pęcherzy tworzy się czerwona obwódka;
- po otwarciu odsłonięte są nadżerki;
- na ich powierzchni pojawia się skorupa, która wkrótce znika.
Jednocześnie dziecko popada w letarg, traci apetyt, źle śpi i czuje się przytłoczone.
Ponieważ pęcherzyca jest bardzo podobna do innych chorób skóry, które tak często występują u dzieci w różnym wieku, rodzice nie mogą samodzielnie postawić diagnozy. Konieczne jest poddanie się odpowiedniej diagnostyce prowadzonej przez dermatologa.
Diagnoza i przebieg leczenia
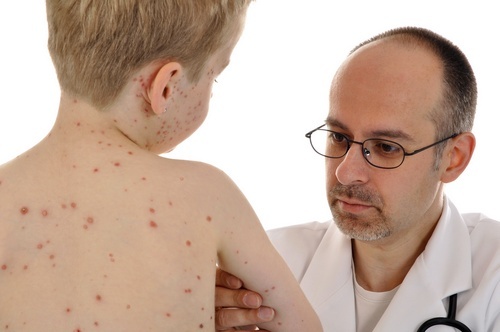
Rozpoznanie pęcherzycy stawiane jest dziecku podczas badania zewnętrznego na podstawie pojawienia się wysypki. Następnie dermatolog może skierować Cię do specjalisty chorób zakaźnych, który przeprowadzi badania serologiczne w celu wykrycia przeciwciał w badaniach krwi, kału i płynu mózgowo-rdzeniowego (jeśli podejrzewa się powikłania takie jak zapalenie mózgu lub zapalenie opon mózgowo-rdzeniowych). Można zlecić badanie cytologiczne płynu znajdującego się wewnątrz pęcherzyków. Po potwierdzeniu diagnozy wdrażane jest odpowiednie leczenie.
Leczenie pęcherzycy będzie zależeć w dużej mierze od tego, jaką postać choroby stwierdzono u dziecka.
Forma wirusowa
Leczenie pęcherzycy wirusowej polega na stosowaniu następujących leków ogólnoustrojowych:
- przeciwwirusowe: Viferon, Laferon, Cycloferon;
- glikokortykosteroidy: deksametazon, prednizolon;
- cytostatyki hamujące podział komórek odpornościowych: Sandimmune, Azatiopryna, Metotreksat;
- leki przeciwgorączkowe: Ibuprofen, Paracetamol, Nimesil, Kwas mefenamowy;
- leki przeciwhistaminowe łagodzą swędzenie: Cetrin, Diazolin, Fenistil.
Do zewnętrznego leczenia dotkniętych obszarów skóry można przepisać:
- środki antyseptyczne: chlorheksydyna, błękit metylenowy, miramistin;
- preparaty kombinowane środków antyseptycznych i znieczulających: Oflokain, talkery farmaceutyczne;
- antybakteryjne środki znieczulające miejscowo do płukania jamy ustnej w przypadku zakażenia błon śluzowych dziecka przez pęcherzycę wirusową: Forteza, Orasept;
- balsamy przeciwświądowe na bazie soku z pokrzywy, aloesu i oleju z orzechów włoskich.
Ponieważ dzieci z tą diagnozą są zwykle leczone w warunkach szpitalnych, w celu usprawnienia przebiegu terapii, procedury lecznicze mające na celu oczyszczenie krwi z przeciwciał:
- hemosorpcja przy użyciu filtra węglowego;
- plazmafereza - zastąpienie płynnej części krwi podobnymi roztworami bez drobnoustrojów, kompleksów immunologicznych i przeciwciał.
Tylko lekarz może powiedzieć, jak leczyć pęcherzycę wirusową, ponieważ w każdym przypadku szczególny przypadek może uzyskać pewne szczególne cechy. Jeśli chodzi o inne formy pęcherzycy, przebieg terapeutyczny dla nich również ustala się indywidualnie.
Inne formy
Podstawą leczenia niewirusowych postaci pęcherzycy u dzieci jest recepta następujące leki i procedury:
- glukokortykoidy w dużych dawkach;
- ponieważ mogą spowodować poważne skutki uboczne równolegle przepisywane są leki immunosupresyjne;
- dożylne podanie immunoglobuliny ludzkiej w dużych dawkach;
- podawanie przeciwciała monoklonalnego anty-CD20;
- plazmafereza;
- V specjalne przypadki- antybiotyki i leki przeciwgrzybicze;
- Nie zaleca się alloprzeszczepu szpiku kostnego lub komórek macierzystych, ponieważ może to być śmiertelne, ale nadal stosuje się je w przypadkach, gdy szanse na przeżycie są już minimalne.
Naukowcy wciąż badają tę tajemniczą chorobę i szukają więcej skuteczne techniki Jak leczyć pęcherzycę u dzieci, aby zmniejszyć ryzyko powikłań i zgonów. Wiele laboratoriów pracuje nad odkryciem nowych leków, które mogłyby pomóc osobom cierpiącym na tę chorobę.
Rodzice mogą złagodzić stan swojego dziecka jedynie poprzez kompetentną opiekę i przestrzeganie wszystkich zaleceń lekarskich.
Opieka

Po potwierdzeniu diagnozy, jeśli dziecko nie jest leczone w szpitalu, rodzice mają obowiązek zapewnić mu odpowiednią opiekę, która zapewni dobre wsparcie główny kurs leczenia.
- Przede wszystkim rodzice są zainteresowani tym, czy można kąpać dziecko z wirusową pęcherzycą. Nie jest to zalecane, ponieważ biorąc pod uwagę zakaźny charakter choroby, dotknięte obszary mogą się dalej rozprzestrzeniać, a gojenie się nadżerek płaczących będzie trwało znacznie dłużej.
- Wymagany specjalna dieta, z wyłączeniem potraw pikantnych i kwaśnych.
- Odzież powinna być jak najbardziej luźna, wykonana z naturalnych materiałów.
- Lepiej jest, jeśli rany mają stały dopływ świeżego powietrza.
- Pomieszczenie, w którym leży dziecko z pęcherzycą, musi być dobrze wentylowane.
- Tygodniowa izolacja jest po prostu konieczna, aby uniknąć zarażenia reszty domowników.
Nie może być jednego rokowania dla pęcherzycy u dzieci, ponieważ patologia ta została zbyt mało zbadana i zdiagnozowano wiele postaci choroby. Jeśli odmiana wirusowa zostanie wyleczona wystarczająco szybko, reszta będzie obarczona nie tylko niebezpieczne komplikacje w postaci sepsy i zapalenia mózgu. W przypadku braku odpowiedniego leczenia nie można wykluczyć śmierci. Zwłaszcza jeśli jest to noworodek, którego odporność jest zbyt słaba, aby walczyć z własnymi przeciwciałami.
Chciałbym mieć nadzieję, że w najbliższej przyszłości etiologia tej choroby zostanie dokładniej ustalona i opracowane zostaną opracowania. skuteczne leki na jego leczenie.



